28/06/2020
Det danske sundhedsvæsen er anerkendt for sin høje kvalitet, men står over for enorme udfordringer. Stigende forventninger fra patienter, et presset personale og komplekse, kroniske sygdomsforløb kræver en ny måde at tænke på. Mange hospitaler og sundhedsorganisationer ser nu mod en driftsmodel, der kan gøre dem hurtigere, mere agile og patientcentrerede. Nøglen ligger i at omorganisere arbejdsgange og teknologi omkring patientens samlede forløb – den såkaldte patientrejse – og de understøttende digitale platforme, der muliggør en gnidningsfri og sammenhængende behandling. Denne transformation er ikke blot en teknologisk opgradering; det er en fundamental ændring i kultur, ledelse og samarbejde, der kan frigøre enorme potentialer for både patienter og personale.
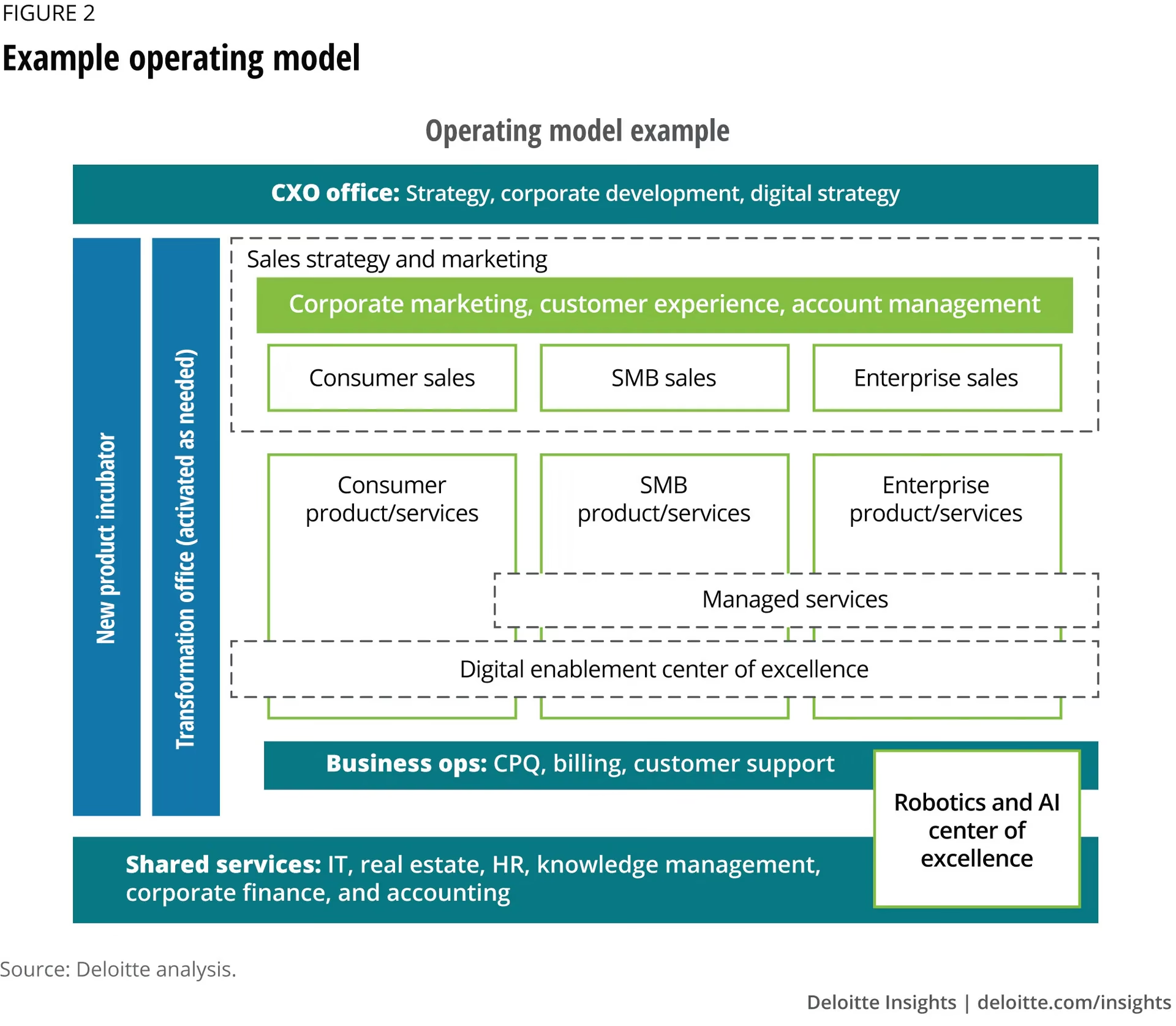
Hvad er en produkt- og platform-model i sundhedsvæsenet?
Forestil dig, at en patients behandlingsforløb ikke længere er en serie af separate, usammenhængende aftaler hos forskellige afdelinger, men en gennemtænkt og koordineret rejse. I denne nye model er 'produktet' netop denne patientrejse. Det kan være et forløb for en kræftpatient, fra diagnose til afsluttet behandling og opfølgning, eller et forløb for en patient med type 2-diabetes, der involverer alt fra diætist til fodterapeut og øjenlæge. Hver patientrejse styres af et dedikeret, tværfagligt team med et samlet ansvar for patientens resultat.
Disse 'produkter' eller patientrejser understøttes af robuste 'platforme'. Platformene er de centrale teknologiske systemer og services, som behandlingsteamene bruger. Eksempler inkluderer:
- Den elektroniske patientjournal (EPJ)
- Fælles bookingsystemer
- Systemer til medicinhåndtering
- Data- og analyseplatforme til forskning og kvalitetsudvikling
- Patientportaler som MinSundhed, der giver patienten adgang til egne data og kommunikation
Fordelene ved denne model er veldokumenterede i andre brancher og begynder nu at vise sit værd i sundhedssektoren. Erfaringer viser, at en vellykket implementering kan føre til markant kortere ventetider, en reduktion i medicineringsfejl på op til 70%, øget patient- og medarbejdertilfredshed samt en mere effektiv udnyttelse af hospitalets ressourcer.
De fem afgørende skridt for en vellykket transformation
At skifte fra en traditionel, silo-opdelt hospitalsstruktur til en dynamisk model centreret om patientrejser er en kompleks proces. Vores analyse af organisationer, der har gennemgået lignende transformationer, peger på fem kritiske succesfaktorer.
1. Opbyg behandlingsteams omkring patientens oplevelse
Det første skridt er at definere de centrale patientrejser. I stedet for at organisere sig i afdelinger som 'kirurgisk' eller 'medicinsk', organiseres teams omkring specifikke patientforløb. Et team for 'hjertepatienten' vil således bestå af kardiologer, sygeplejersker, fysioterapeuter, diætister og en forløbskoordinator. Dette team har et ende-til-ende ansvar for patientens forløb og resultater. Det sikrer kontinuitet, fjerner unødige overleveringer og placerer et klart ansvar for patientens samlede oplevelse. Det er afgørende, at disse teams er små nok til at være agile, men store nok til at indeholde alle nødvendige kompetencer.
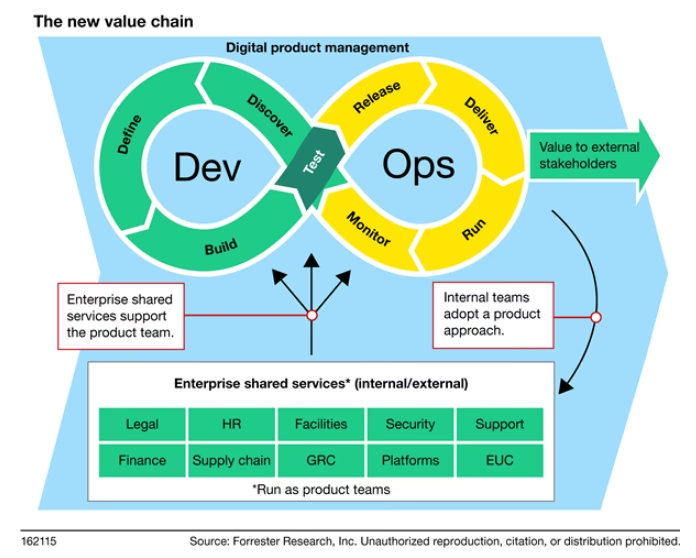
2. Glem ikke de digitale platforme
Mange organisationer begår den fejl kun at fokusere på at omorganisere teams uden at modernisere de underliggende systemer. Dette skaber blot nye flaskehalse. En succesfuld transformation kræver, at de digitale platforme gøres mere tilgængelige, genanvendelige og i stand til at understøtte de tværfaglige teams. Platform-teams, bestående af IT-specialister, arbejder med at udvikle og vedligeholde de centrale systemer – f.eks. at sikre, at data fra EPJ let kan tilgås via en mobilapp for både læge og patient. Disse teams skal operere ligesom et produktteam: med en klar vision, en prioriteret plan (roadmap) og målsætninger, der er direkte koblet til forbedringer i patientbehandlingen, f.eks. 'reducer svartiden på blodprøver med 50%'.
3. Gentænk finansiering og styring for at skabe autonomi
Den traditionelle, projektbaserede finansiering, hvor afdelinger søger om midler til specifikke, tidsafgrænsede projekter, fungerer dårligt i denne model. I stedet bør man overgå til at finansiere de faste, tværfaglige teams. Hvert team, der varetager en patientrejse, får tildelt et budget og en høj grad af autonomi til at prioritere og træffe beslutninger. Til gengæld forpligter teamet sig til at levere på en række klare, aftalte mål (f.eks. patienttilfredshed, overholdelse af behandlingsgaranti, reduktion af genindlæggelser). Denne model decentraliserer beslutningskraften, øger ansvarligheden og reducerer bureaukratiet markant. Det kan frigøre ledelsen fra mikrostyring og give dem mere tid til strategisk udvikling.
4. Etabler fælles ansvar mellem klinikere og IT
Transformationens primære mål er at skabe den størst mulige værdi for patienten. Dette kræver et hidtil uset tæt samarbejde mellem det kliniske personale (læger, sygeplejersker) og teknologiafdelingen. I mange succesfulde implementeringer ser vi en 'to-i-en-boks' ledelsesmodel, hvor en klinisk leder og en teknologileder har et fælles, delt ansvar for en patientrejse og dens resultater. Denne model sikrer, at teknologiske løsninger udvikles med et dybt kendskab til de kliniske behov, og at klinikerne tager ejerskab over den digitalisering, der skal understøtte deres arbejde. Det bygger bro over den kløft, der ofte eksisterer mellem 'de varme hænder' og 'IT-afdelingen'.

5. Forpligt jer til en fantastisk brugeroplevelse for personalet
For at opnå teknologisk excellence er det ikke nok at ansætte dygtige IT-folk. Man må skabe et miljø, hvor teknologien er en hjælp, ikke en byrde, for sundhedspersonalet. En god 'udvikleroplevelse' i denne kontekst betyder en god 'kliniker-oplevelse'. Det handler om at give læger og sygeplejersker avancerede, intuitive og stabile værktøjer, der automatiserer rutineopgaver og frigør tid til patientkontakt. Dette inkluderer hurtig adgang til systemer, fuldautomatiseret integration mellem forskellige systemer (så de samme oplysninger ikke skal indtastes flere gange) og nem adgang til support. At investere i personalets digitale arbejdsredskaber er essentielt for at fastholde talent og sikre, at de nye patientrejse-teams kan levere software og behandling af høj kvalitet med høj effektivitet.
Sammenligning af driftsmodeller i sundhedsvæsenet
For at illustrere forskellene er her en sammenligning mellem den traditionelle model og den nye patientcentrerede platform-model.
| Aspekt | Traditionel Silo-model | Patientrejse & Platform-model |
|---|---|---|
| Organisering | Funktionelle afdelinger (kirurgi, medicin, etc.) | Tværfaglige teams omkring patientrejser |
| Fokus | Afdelingens opgaver og budget | Patientens samlede forløb og resultat |
| Ansvar | Fragmenteret; ansvar overdrages mellem afdelinger | Samlet ende-til-ende ansvar hos teamet |
| Teknologi | Gamle, separate systemer med lav integration | Moderne, integreret sundhedsplatform med API'er |
| Finansiering | Tidsbegrænsede projekter og afdelingsbudgetter | Løbende finansiering af faste teams med klare mål |
| Kultur | Bureaukratisk og hierarkisk | Agil, samarbejdende og resultatbaseret |
Ofte Stillede Spørgsmål (FAQ)
Er denne model ikke bare endnu et IT-projekt?
Nej, absolut ikke. Teknologien er en afgørende forudsætning, men transformationen er først og fremmest en ændring af organisation, kultur og arbejdsprocesser. Det handler om at nedbryde siloer og sætte patientens behov i centrum for alt, hvad man gør. Uden en ændring i mindset og ledelse vil selv den bedste teknologi fejle.
Hvad betyder det for min rolle som læge eller sygeplejerske?
I starten vil det kræve tilvænning og nye kompetencer. Men på sigt er målet at styrke din faglighed. Modellen sigter mod at fjerne administrative byrder, give dig bedre data og værktøjer til at træffe beslutninger og muliggøre et tættere, mere meningsfuldt samarbejde med kolleger på tværs af specialer. Du bliver en del af et team med et klart, fælles mål: det bedste resultat for patienten.
Kan denne model implementeres på mindre hospitaler og i primærsektoren?
Ja, principperne er universelle og skalerbare. Et mindre hospital eller et sundhedshus kan definere færre og bredere patientrejser, men tankegangen om tværfagligt samarbejde, fælles ansvar og digital understøttelse er lige så relevant. Nøglen er at tilpasse modellen til den lokale kontekst og starte med nogle få pilot-teams for at demonstrere værdien, før man skalerer op.
Overgangen til en patientcentreret driftsmodel er ikke en let opgave. Den kræver mod, vedholdenhed og en vilje til at udfordre årtiers vanetænkning. Men ved at tage de fem skridt beskrevet i denne artikel kan sundhedsorganisationer positionere sig til at udnytte de enorme fordele: ikke kun i form af innovation og effektivitet, men vigtigst af alt, ved at skabe en bedre og mere menneskelig behandling for alle patienter. Det er en indsats, der er værd at gøre rigtigt fra starten.
Hvis du vil læse andre artikler, der ligner Fremtidens Hospital: Overgang til en ny model, kan du besøge kategorien Sundhedssystem.