10/02/2025
Kronisk smerte er en hyppig og ofte invaliderende følgesvend til mange neurologiske sygdomme. Undersøgelser viser, at mellem 20-40% af patienter med primære neurologiske lidelser oplever vedvarende smerter. Disse smerter stammer fra en bred vifte af årsager, herunder traumatiske skader på centralnervesystemet, neurodegeneration og neuroinflammation. At forstå smertens oprindelse i disse lidelser er ikke blot afgørende for patientens livskvalitet, men giver også en unik mulighed for at opnå ny indsigt i, hvordan hjernen bearbejder smerte. Ofte bliver smerten, uanset om den starter i det centrale eller perifere nervesystem, 'centraliseret'. Dette sker gennem uhensigtsmæssige tilpasningsreaktioner i centralnervesystemet, som kan ændre hjernens systemer og adfærd dybtgående, hvilket eksempelvis kan føre til depression. Derfor bør kronisk smerte betragtes som en egentlig hjernesygdom, hvor ændringer i neurale netværk påvirker flere aspekter af hjernens funktion, struktur og kemi.

Smerte som en Hjernesygdom: Mere end Bare en Følelse
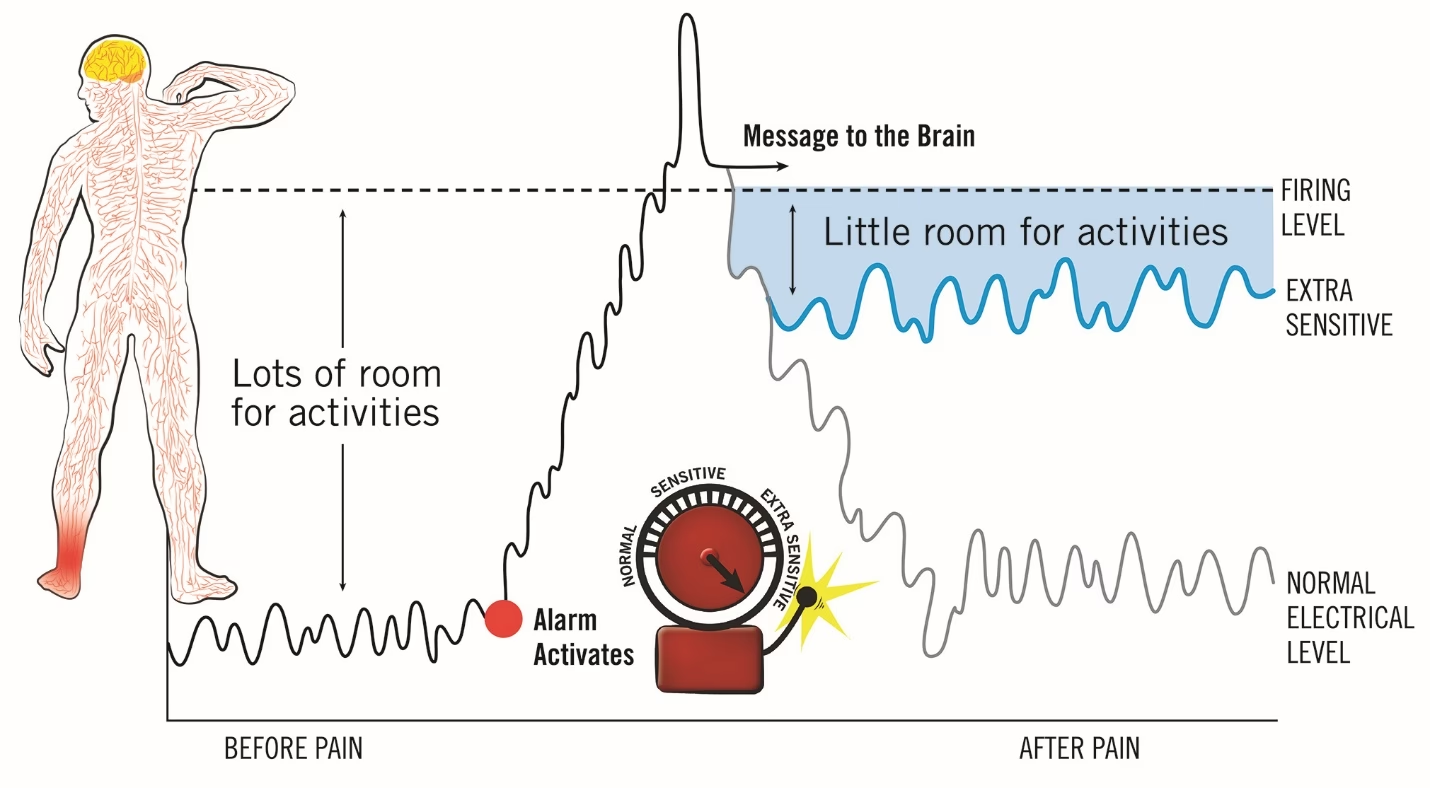
Når vi tænker på smerte, ser vi det ofte som et simpelt signal – en alarm, der fortæller os, at noget er galt i kroppen. Men når smerten bliver kronisk, især i forbindelse med neurologiske sygdomme, forvandles den fra et midlertidigt alarmsignal til en vedvarende og selvstændig tilstand. Hjernen er utroligt tilpasningsdygtig, et fænomen kendt som neuroplasticitet. Mens denne evne normalt er en fordel, kan den i forbindelse med kronisk smerte blive en ulempe. Vedvarende smertesignaler kan 'omkoble' hjernens kredsløb. Nerverne bliver mere følsomme, og hjernens smertecentre kan blive kronisk overaktive. Dette betyder, at smertesystemet kan begynde at reagere på stimuli, der normalt ikke ville være smertefulde, eller endda generere smerte uden nogen åbenlys stimulus.
Denne centralisering af smerte betyder, at den ikke længere kun er et symptom på den oprindelige neurologiske sygdom, men en sygdom i sig selv. Ændringerne i hjernen er ikke kun begrænset til smerteopfattelse. De kan påvirke områder, der er ansvarlige for humør, søvn, koncentration og hukommelse. Dette forklarer, hvorfor mange mennesker med kroniske smerter også kæmper med depression, angst og kognitive vanskeligheder, ofte kaldet 'fibrotåge' eller 'smertetåge'. Behandlingen skal derfor ikke kun fokusere på den oprindelige skade, men også på at adressere disse dybtgående ændringer i centralnervesystemet.
Udfordringen ved at Måle en Subjektiv Oplevelse
En af de største forhindringer i både forskning og behandling af kronisk smerte er dens fundamentalt subjektiv natur. Der findes ingen blodprøve eller scanning, der objektivt kan måle, hvor ondt en person har. Vi er afhængige af patientens selvrapportering, typisk ved hjælp af en smertescore fra 0 til 10. Selvom dette er et nyttigt værktøj, er det også begrænset. En persons opfattelse af smerte påvirkes af en lang række faktorer: tidligere erfaringer, følelsesmæssig tilstand, kulturel baggrund og endda deres forventninger til behandlingen.
Denne udfordring bliver endnu mere udtalt hos patienter, der ikke kan kommunikere verbalt, såsom personer i en vegetativ tilstand eller i de sene stadier af Alzheimers sygdom. Hvordan vurderer man smerten hos en person, der ikke kan sige 'av'? Her må læger stole på indirekte tegn som ansigtsudtryk, ændringer i puls eller blodtryk, og adfærdsmæssige reaktioner. Manglen på objektive biomarkører for smerte komplicerer udviklingen af nye lægemidler og gør det svært at vurdere effektiviteten af en given behandling. Forskere arbejder intensivt med hjernebilleddannelse (neuroimaging), såsom funktionel MR-scanning (fMRI), for at identificere mønstre af hjerneaktivitet, der korrelerer med smerte. Selvom dette er et lovende felt, er vi stadig langt fra at have en 'smertescanner', der kan bruges i klinisk praksis.
Genetiske Spor i Smertefølsomhed
Hvorfor udvikler nogle mennesker kroniske smerter efter en skade, mens andre ikke gør? Svaret ligger delvist i vores gener. Forskningen har begyndt at afdække specifikke genetiske markører, der kan øge eller mindske en persons risiko for at udvikle kroniske smertetilstande. For eksempel er der identificeret en genvariant af GCH1-genet, som har en smertebeskyttende effekt og resulterer i lavere smerteniveauer. Omvendt er variationer i gener som KCNS1 (en kaliumkanal) og CACNG2 (involveret i glutamatreceptorers funktion) blevet forbundet med en øget risiko for flere kroniske smertetilstande.
Disse opdagelser er vigtige af flere grunde. For det første bekræfter de, at kronisk smerte har et solidt biologisk grundlag og ikke blot er 'noget, der foregår i hovedet'. For det andet åbner de døren for en mere personlig medicin, hvor man i fremtiden måske kan identificere patienter med høj risiko og iværksætte forebyggende strategier. Ved at forstå de genetiske mekanismer, der forhindrer smerte hos nogle individer, kan forskere udvikle nye lægemidler, der efterligner disse beskyttende effekter.
Eksempler på Smerte ved Neurologiske Sygdomme
Smerte kan manifestere sig meget forskelligt afhængigt af den underliggende neurologiske sygdom. Nedenstående tabel giver et overblik over nogle almindelige eksempler:
| Neurologisk Sygdom | Typisk Smertetype | Mulig Årsag |
|---|---|---|
| Parkinsons Sygdom | Muskelsmerter, dystonisk smerte (vedvarende muskelsammentrækninger), neuropatisk smerte. | Motoriske symptomer, muskelstivhed, og selve sygdomsprocessen i hjernen. |
| Multipel Sklerose (MS) | Neuropatisk smerte (brændende, stikkende), Lhermittes tegn (elektrisk stød ned ad ryggen), smertefulde spasmer. | Skader på myelinskeden (demyelinisering) i centralnervesystemet. |
| Rygmarvsskade | Neuropatisk smerte under skadesniveauet, ofte beskrevet som brændende eller klemmende. | Central sensibilisering og reorganisering af nervebanerne i rygmarven og hjernen. |
| Migræne | Intens, pulserende hovedpine, ofte ledsaget af kvalme, lys- og lydfølsomhed. | Kompleks neurovaskulær lidelse, der involverer hjerne, nerver og blodkar. |
Fremtiden: Neurologens Centrale Rolle i Smertebehandling
På trods af den klare forbindelse mellem smerte og hjernen, er det et paradoks, at mange neurologer tøver med at specialisere sig i smertebehandling (med migræne som en bemærkelsesværdig undtagelse). Årsagerne er komplekse og kan omfatte manglende formel uddannelse i smertehåndtering, opfattelsen af at patienter med kroniske smerter er komplekse at håndtere, en følelse af at have få effektive behandlingsmuligheder, og manglende økonomiske incitamenter. Dette har skabt et stort, udækket behov for både behandling og forskning inden for kroniske smertesygdomme.
Vi står ved en skillevej. Med teknologiske fremskridt og en dybere forståelse for de mekanismer, der ligger bag smerte, er potentialet for nye, målrettede behandlinger større end nogensinde. Men for at realisere dette potentiale er det afgørende, at vi fuldt ud anerkender smerte som en hjernesygdom og øger neurologernes engagement. Det første skridt er at integrere en omfattende uddannelse i smerte, smertehåndtering og smerteforskning som en standarddel af uddannelsen for nye neurologer. Da smerte er en sygdom, der fundamentalt ændrer hjernen, er neurologen den oplagte specialist til at lede an i både forskning og behandling af denne komplekse tilstand.
Ofte Stillede Spørgsmål (OSS)
Er min kroniske smerte "bare noget, der foregår i mit hoved"?
Nej, absolut ikke. At kalde kronisk smerte en hjernesygdom betyder, at der er reelle, målbare fysiske og kemiske ændringer i dit centralnervesystem. Det er en biologisk tilstand, ikke noget du forestiller dig. At anerkende hjernens rolle validerer din oplevelse og peger på, hvor behandlingen skal rettes hen.
Hvorfor virker almindelig smertestillende medicin ofte ikke på neurologisk smerte?
Almindelige smertestillende midler som ibuprofen (NSAID) virker primært ved at dæmpe inflammation i kroppens væv. Neuropatisk smerte stammer fra en skade eller dysfunktion i selve nerverne. Derfor kræver det ofte medicin, der virker direkte på nervesystemet, såsom visse typer antidepressiva eller antiepileptika, som kan berolige overaktive nerveceller.
Kan en hjernescanning vise præcist, hvor ondt jeg har?
Ikke på nuværende tidspunkt. Hjernebilleddannelse kan vise, hvilke områder af hjernen der er aktive, når du oplever smerte, hvilket er et uvurderligt værktøj for forskere. Men det kan endnu ikke give en objektiv "score" for din smerteintensitet. Det bruges primært til forskning for at forstå smertemekanismer, ikke som et diagnostisk værktøj for den enkelte patients smerteniveau.
Hvad kan jeg selv gøre for at håndtere min smerte udover medicin?
En tværfaglig tilgang er ofte den mest effektive. Dette kan omfatte fysioterapi for at forbedre funktion og bevægelse, kognitiv adfærdsterapi (KAT) for at ændre den måde, du tænker på og reagerer på smerte, mindfulness og afspændingsteknikker, skånsom motion og god søvnhygiejne. Det er vigtigt at drøfte disse muligheder med din læge for at skabe en behandlingsplan, der er skræddersyet til dig.
Hvis du vil læse andre artikler, der ligner Smerte: Den Skjulte Neurologiske Sygdom, kan du besøge kategorien Sundhed.