15/06/2021
Risiko er en uundgåelig del af hverdagen for enhver organisation, især inden for sundhedsvæsenet. På et hospital, en klinik eller et apotek kan risiko dog have direkte konsekvenser for menneskers liv og velbefindende. Mens vi ofte tænker på kliniske risici – som komplikationer ved en operation – er de operationelle risici mindst lige så vigtige. Det er de risici, der opstår i de daglige processer, systemer og arbejdsgange, som understøtter patientbehandlingen. Derfor er en robust ramme for operationel risikostyring (ORM) ikke bare en administrativ øvelse; det er en fundamental søjle for at sikre patientsikkerhed og høj kvalitet i behandlingen.
I en tid med accelererende teknologisk udvikling, nye regulatoriske krav og et konstant pres for effektivitet, er behovet for systematisk at identificere og håndtere operationelle risici større end nogensinde. Fra fejl i patientjournaler og medicinadministration til nedbrud i IT-systemer og smitteudbrud, kan konsekvenserne af dårligt håndterede operationelle risici være katastrofale. En effektiv ORM-proces hjælper sundhedsorganisationer med at beskytte patienter, undgå økonomiske tab, bevare et godt omdømme og i sidste ende opfylde deres kerneopgave: at levere den bedst mulige pleje.
- Hvad er Operationel Risikostyring i Sundhedsvæsenet?
- Den Effektive Proces for Risikostyring: En 5-Trins Guide
- Fordele og Udfordringer ved ORM i Sundhedssektoren
- Sammenligningstabel: Ad-hoc vs. Systematisk Risikostyring
- Automatiseringens Rolle i Fremtidens Risikostyring
- Ofte Stillede Spørgsmål (FAQ)
- Afsluttende Ord
Hvad er Operationel Risikostyring i Sundhedsvæsenet?
Operationel risikostyring (ORM) er en systematisk proces, der fokuserer på at identificere, vurdere, prioritere og håndtere de risici, der stammer fra en organisations daglige drift og arbejdsgange. I en sundhedskontekst handler det om alt det, der kan gå galt i de understøttende funktioner, som er afgørende for en sikker og effektiv patientbehandling.
Disse risici kan komme fra mange forskellige kilder:
- Menneskelige fejl: Forkert medicindosering, fejl i patientidentifikation, mangelfuld journalføring eller kommunikationssvigt mellem personale.
- Processer og procedurer: Ineffektive hygiejneprotokoller, der fører til infektioner, dårligt designede arbejdsgange for prøvehåndtering eller utilstrækkelige procedurer for patientoverdragelse.
- Systemer og teknologi: Nedbrud i det elektroniske patientjournalsystem (EPJ), fejl i medicinsk udstyr, cyberangreb, der kompromitterer patientdata, eller softwarefejl.
- Eksterne hændelser: Pandemier, naturkatastrofer, der påvirker hospitalets drift, eller forsyningskædeproblemer, der fører til mangel på kritisk medicin eller udstyr.
- Overholdelse af regler (Compliance): Brud på databeskyttelseslove (GDPR), manglende overholdelse af akkrediteringsstandarder eller lovgivningsmæssige krav til medicinsk udstyr.
Uden en proaktiv styring kan disse risici føre til alvorlige konsekvenser såsom skade på patienter, økonomiske tab gennem erstatningssager og bøder, skade på organisationens omdømme og forstyrrelser i driften. En grundig risikostyring er derfor afgørende for at minimere disse utilsigtede risici.
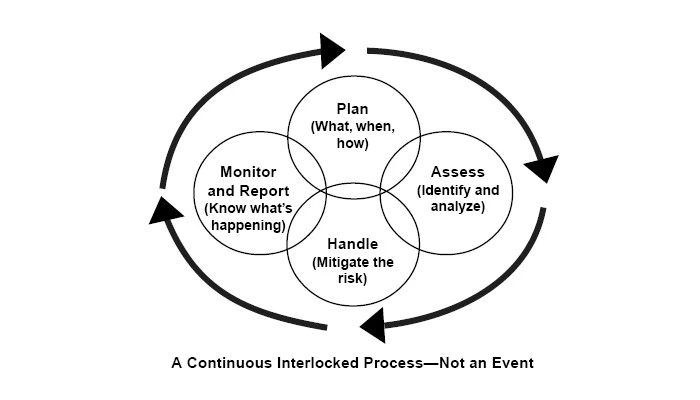
Den Effektive Proces for Risikostyring: En 5-Trins Guide
En effektiv ramme for operationel risikostyring bygger på en struktureret og kontinuerlig proces. Følgende fem trin udgør en standardiseret tilgang, som kan tilpasses enhver sundhedsorganisation, fra det store universitetshospital til den lille lægepraksis.
Trin 1: Risikoidentifikation – Hvad kan gå galt?
Det første og mest grundlæggende skridt er at identificere alle potentielle sårbarheder og trusler. Dette kræver en bred indsats, hvor man inddrager personale fra alle niveauer og afdelinger – læger, sygeplejersker, portører, IT-specialister og administrativt personale. Metoder kan omfatte brainstorming-sessioner, gennemgang af tidligere hændelsesrapporter, analyse af arbejdsgange og tjeklister baseret på branchestandarder. Målet er at skabe et omfattende katalog over alle de ting, der potentielt kan forstyrre den sikre og effektive drift.
Trin 2: Risikovurdering – Hvor sandsynligt og alvorligt er det?
Når risiciene er identificeret, skal de vurderes for at bestemme deres niveau. Hvor sandsynligt er det, at en given hændelse vil indtræffe, og hvor alvorlige vil konsekvenserne være, hvis den gør? Her anvendes ofte en "risikomatrix", hvor risici kategoriseres som høje, moderate eller lave baseret på en kombination af sandsynlighed og konsekvens. En medicinfejl med potentiale for alvorlig patientskade vil blive vurderet som en høj risiko, mens et kortvarigt nedbrud i et ikke-kritisk administrativt system vil blive vurderet som en lavere risiko. Denne prioritering er afgørende for at fokusere ressourcerne, hvor de gør mest gavn.
Trin 3: Risikohåndtering – Hvordan kan vi mindske risikoen?
Efter prioriteringen udvikles strategier for at håndtere de mest betydningsfulde risici. Der er flere tilgange:
- Undgåelse: Eliminere aktiviteten, der forårsager risikoen (f.eks. stoppe med at bruge en bestemt type usikkert udstyr).
- Reduktion: Implementere kontroller for at mindske sandsynligheden eller konsekvensen (f.eks. indføre dobbeltkontrol ved medicingivning, forbedre IT-sikkerhed eller træne personale i nye procedurer).
- Overførsel: Overføre den finansielle risiko til en tredjepart (f.eks. gennem forsikring).
- Accept: For mindre risici, hvor omkostningerne ved at håndtere dem overstiger den potentielle skade, kan organisationen beslutte at acceptere risikoen.
Trin 4: Overvågning – Holder vores tiltag?
Risikostyring er ikke en engangsforeteelse. Organisationen skal løbende overvåge risikobilledet og effektiviteten af de implementerede kontroller. Dette gøres ofte ved hjælp af nøglerisikoindikatorer (Key Risk Indicators, KRI'er). I en sundhedskontekst kan KRI'er være antallet af hospitalserhvervede infektioner, antallet af patientfald, ventetider på akutmodtagelsen eller oppetid for kritiske IT-systemer. Regelmæssig overvågning sikrer, at nye risici opdages hurtigt, og at eksisterende kontroller fortsat er effektive.
Trin 5: Rapportering – Hvad har vi lært?
Regelmæssig rapportering af risikorelaterede hændelser, ændringer i risikobilledet og status for håndteringstiltag til ledelsen er afgørende for programmets succes. Rapportering skal involvere alle relevante afdelinger og skabe en kultur, hvor det er trygt at tale om fejl og nærved-hændelser, så organisationen kan lære af dem. Dette sikrer, at ledelsen har det nødvendige grundlag for at træffe informerede beslutninger og allokere ressourcer korrekt.
Fordele og Udfordringer ved ORM i Sundhedssektoren
Implementeringen af en grundig ORM-ramme giver mange fordele, men den er ikke uden udfordringer.
Fordele:
- Forbedret patientsikkerhed: Den primære fordel er en markant reduktion i antallet af fejl og utilsigtede hændelser, der kan skade patienter.
- Øget effektivitet: Ved at optimere processer og reducere forstyrrelser kan organisationen levere pleje mere effektivt.
- Reduceret omkostninger: Færre fejl betyder færre erstatningssager, bøder og omkostninger forbundet med at rette op på fejl.
- Bedre omdømme: En organisation, der er kendt for høj sikkerhed og kvalitet, vil have et stærkere omdømme blandt patienter, pårørende og myndigheder.
- Styrket beslutningstagning: Ledelsen får et klarere billede af organisationens sårbarheder, hvilket fører til bedre strategiske beslutninger.
Udfordringer:
- Kompleksitet: Sundhedsvæsenet er ekstremt komplekst med utallige processer og interaktioner, hvilket gør det svært at få et fuldt overblik over alle risici.
- Modstand mod forandring: Sundhedspersonale kan være modvillige over for nye procedurer og tjeklister, især i en travl hverdag. En stærk kultur for kontinuerlig forbedring er nødvendig.
- Ressourcekrævende: Etablering og vedligeholdelse af et effektivt ORM-program kræver tid, penge og dedikeret personale.
- Datakvalitet: Effektiv risikostyring afhænger af pålidelige data fra hændelsesrapportering og overvågningssystemer. Mangelfuld rapportering kan give et forkert billede af risikoniveauet.
Sammenligningstabel: Ad-hoc vs. Systematisk Risikostyring
| Funktion | Reaktiv (Ad-hoc) Tilgang | Proaktiv (ORM) Tilgang |
|---|---|---|
| Fokus | Reagerer på fejl, efter de er sket. Brandslukning. | Identificerer og håndterer risici, før de fører til fejl. Forebyggelse. |
| Proces | Ustruktureret og ofte afhængig af enkeltpersoner. | Systematisk, dokumenteret og integreret i hele organisationen. |
| Læring | Læring er begrænset og sker ofte kun i den berørte afdeling. | Organisatorisk læring fra både fejl og nærved-hændelser. |
| Resultat | Gentagne fejl, varierende sikkerhedsniveau, skyldkultur. | Færre fejl, højere og mere ensartet sikkerhed, åben sikkerhedskultur. |
Automatiseringens Rolle i Fremtidens Risikostyring
I takt med at sundhedsvæsenet bliver mere komplekst og datadrevet, bliver manuelle tilgange til risikostyring utilstrækkelige. Her spiller teknologi og automatisering en afgørende rolle. Digitale værktøjer kan indsamle og analysere enorme mængder data fra forskellige kilder i realtid. For eksempel kan kunstig intelligens (AI) bruges til at analysere patientdata for at forudsige patienter i risiko for fald eller infektioner. Elektroniske patientjournaler kan have indbyggede advarsler, der automatisk alarmerer personalet om potentielle medicininteraktioner eller allergier. Automatiserede systemer kan overvåge medicinsk udstyrs status og planlægge vedligeholdelse, før det svigter. Ved at udnytte teknologi kan sundhedsorganisationer gå fra at være reaktive til at være proaktive og forudseende i deres beskyttelse af patienter.
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er operationel risikostyring vigtig for et lille lægehus?
Operationel risiko eksisterer i alle organisationer, uanset størrelse. Selv en lille lægepraksis håndterer følsomme patientdata, udskriver medicin, og er afhængig af IT-systemer og korrekte procedurer. En fejl i medicinordination, et brud på datasikkerheden eller en forkert håndteret prøve kan have alvorlige konsekvenser. En skaleret og tilpasset ORM-tilgang hjælper også små klinikker med at beskytte deres patienter og deres forretning.
Er operationel risiko det samme som klinisk risiko?
Nej, men de er tæt forbundne. Klinisk risiko relaterer sig direkte til patientbehandlingen – f.eks. risikoen ved en bestemt kirurgisk procedure eller bivirkninger ved medicin. Operationel risiko er risikoen for, at de processer og systemer, der *understøtter* den kliniske behandling, fejler. En klinisk risiko kan forværres af en operationel fejl, f.eks. hvis en kirurg bruger et instrument, der ikke er blevet steriliseret korrekt (operationel fejl), hvilket fører til en infektion (klinisk konsekvens).
Hvordan kan patienter bidrage til et mere sikkert sundhedssystem?
Patienter er en vigtig del af sikkerhedsnettet. Ved at være en aktiv og engageret deltager i egen behandling kan patienter hjælpe med at fange fejl. Stil spørgsmål til din behandling, sørg for at personalet har identificeret dig korrekt, dobbelttjek navnet på din medicin, og fortæl det til personalet, hvis noget føles forkert. En åben dialog mellem patient og behandler er en af de bedste forsvarsmekanismer mod fejl.
Afsluttende Ord
En grundig og velgennemtænkt proces for operationel risikostyring er afgørende for enhver moderne sundhedsorganisation. Det er ikke længere nok at reagere på fejl, når de opstår. En proaktiv, systematisk og datadrevet tilgang er nødvendig for at beskytte patienter, forbedre behandlingskvaliteten og sikre organisationens robusthed i et stadigt mere komplekst landskab. Med risici i konstant forandring, især drevet af ny teknologi, skal organisationer omfavne automatisering og en kultur for livslang læring for at sikre, at de effektivt beskytter dem, de er sat i verden for at tjene.
Hvis du vil læse andre artikler, der ligner Operationel Risikostyring i Sundhedsvæsenet, kan du besøge kategorien Sundhed.
