03/11/2023
Obsessiv-kompulsiv lidelse, bedre kendt som OCD, er en psykisk lidelse, der er kendetegnet ved angstprovokerende tanker (obsessioner), som fører til gentagne, tidskrævende adfærdsmønstre (kompulsioner). For de fleste mennesker kan en kombination af kognitiv adfærdsterapi (CBT) og medicin, såsom selektive serotoningenoptagelseshæmmere (SSRI'er), give betydelig lindring. Men for en lille, men betydningsfuld gruppe patienter, anslået til at være mellem 10% og 40%, er disse standardbehandlinger ikke tilstrækkelige. Disse patienter lider af det, der kaldes behandlingsresistent OCD, en tilstand der kan være ekstremt invaliderende. For denne gruppe kan neurokirurgi, eller hjernekirurgi, betragtes som en sidste udvej. Det er vigtigt at understrege, at moderne neurokirurgi for OCD er langt fra de berygtede "hvide snit" (lobotomier) fra fortiden. Nutidens procedurer er yderst præcise, målrettede og baseret på en voksende forståelse af hjernens kredsløb.
Hvad er behandlingsresistent OCD?
Før en patient overhovedet kan komme i betragtning til kirurgi, skal det fastslås, at deres OCD er "behandlingsresistent". Dette er ikke en let diagnose at stille og kræver en grundig gennemgang af patientens behandlingshistorie. Kriterierne er strenge og omfatter typisk:
- Varighed og sværhedsgrad: Patienten skal have haft en OCD-diagnose i mindst fem år, og symptomerne skal være i den "alvorlige" kategori, ofte målt med skalaer som Yale-Brown Obsessive Compulsive Scale (YBOCS), hvor en score på 28 eller derover er påkrævet. Lidelsen skal forårsage markant funktionel nedsættelse i dagligdagen.
- Fejlslagen medicinsk behandling: Patienten skal have gennemgået mindst tre fulde behandlingsforsøg med forskellige SSRI'er, herunder clomipramin, i maksimale tolerable doser og i tilstrækkelig lang tid (typisk ≥3 måneder pr. forsøg) uden tilfredsstillende effekt. Forsøg med augmentationsstrategier, hvor en SSRI kombineres med f.eks. et antipsykotikum, skal også være afprøvet.
- Fejlslagen adfærdsterapi: Patienten skal have gennemgået eller forsøgt et fuldt forløb med specialiseret kognitiv adfærdsterapi, specifikt Eksponering med Responsprævention (ERP), typisk defineret som mindst 20 sessioner med en kvalificeret terapeut.
Derudover udelukkes patienter med visse andre lidelser, såsom aktive psykoser, nylige maniske episoder eller alvorlige personlighedsforstyrrelser, ofte fra at blive overvejet til kirurgi.
Hjernens kredsløb ved OCD og kirurgiens formål
Forskning, især ved hjælp af funktionelle billeddannelsesteknikker som PET- og fMRI-scanninger, har vist, at OCD er forbundet med hyperaktivitet i specifikke hjernekredsløb. Det mest centrale kredsløb kaldes det kortiko-striato-thalamo-kortikale (CSTC) kredsløb. Forestil dig dette som en feedback-løkke, der involverer områder i pandelappen (orbitofrontal cortex og anterior cingulate cortex), dybere strukturer (basalganglierne, især caudate nucleus) og thalamus. Hos personer med OCD ser denne løkke ud til at være "fastlåst" i en overaktiv tilstand, hvilket fører til de vedvarende tvangstanker og manglende evne til at stoppe tvangshandlinger. Målet med neurokirurgi er ikke at fjerne en del af hjernen, men snarere at modulere eller afbryde denne hyperaktive løkke på et kritisk punkt for at genoprette en mere normal balance i hjerneaktiviteten.
Typer af hjernekirurgi for OCD
Der findes grundlæggende to kategorier af moderne neurokirurgiske indgreb for OCD: ablative procedurer, hvor man skaber en lille, permanent læsion, og neuromodulation, hvor man implanterer elektroder for at justere hjerneaktiviteten.
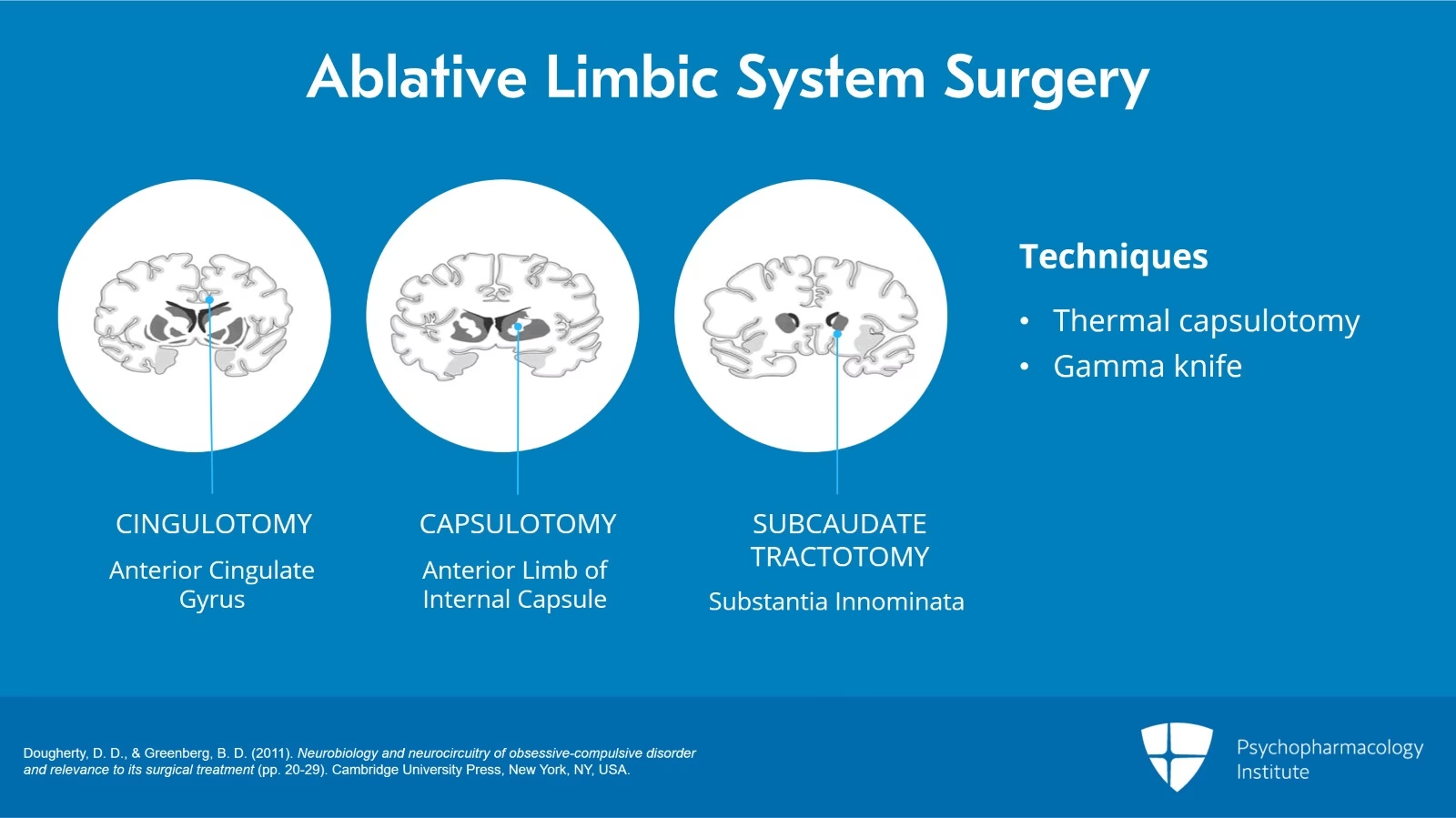
Ablative procedurer (Læsionskirurgi)
Disse procedurer involverer at skabe en meget lille og præcist placeret læsion (ødelæggelse af væv) for permanent at afbryde de problematiske nervebaner. Dette gøres ved hjælp af stereotaktisk teknik, som er en slags GPS-system for hjernen, der sikrer millimeterpræcision.
Anterior Cingulotomi
Ved en anterior cingulotomi bores et lille hul i kraniet. En opvarmet probe føres derefter ind til et område kaldet den forreste del af cingulate cortex (anterior cingulate cortex), som er en central del af CSTC-kredsløbet. Her skabes en lille termisk læsion. Studier viser, at omkring 50% af patienter, der ikke har reageret på anden behandling, oplever en vis fordel af denne procedure.
Anterior Kapsulotomi
Denne procedure ligner cingulotomi, men målet er et andet område: den forreste del af den indre kapsel (anterior limb of the internal capsule). Dette er et knudepunkt, hvor mange af fibrene i CSTC-kredsløbet samles. Ved at skabe en læsion her kan man effektivt afbryde den hyperaktive signalering. Succesraten for kapsulotomi er rapporteret til at være omkring 50-60%. En moderne, mindre invasiv version af denne procedure er Gamma Knife Capsulotomy, hvor man bruger fokuserede stråler af gammastråling til at skabe læsionen uden at skulle åbne kraniet.
Neuromodulation: Deep Brain Stimulation (DBS)
Deep Brain Stimulation (DBS) er en mere ny og teknologisk avanceret tilgang. I stedet for at skabe en permanent læsion, implanteres tynde elektroder i de samme målområder i hjernen (typisk ved overgangen mellem den indre kapsel og ventral striatum). Disse elektroder forbindes via ledninger under huden til en lille enhed, en slags pacemaker, der typisk placeres under kravebenet. Denne enhed sender kontinuerligt små elektriske impulser til elektroderne, hvilket modulerer og normaliserer aktiviteten i det hyperaktive hjernekredsløb.

Den store fordel ved DBS er, at det er en justerbar og reversibel behandling. Hvis en patient oplever bivirkninger, eller hvis effekten ikke er optimal, kan en læge eksternt justere parametrene for stimuleringen (såsom spænding, frekvens og pulsbredde). I teorien kan systemet også slukkes eller fjernes. DBS har vist sig at have en responsrate på omkring 60% for behandlingsresistent OCD.
Sammenligning: Ablativ Kirurgi vs. Deep Brain Stimulation
Valget mellem en ablativ procedure og DBS afhænger af mange faktorer, herunder tilgængelighed, omkostninger, patientpræference og lægens ekspertise. Her er en oversigt over de vigtigste forskelle:
| Egenskab | Ablativ Kirurgi (f.eks. Gammakniv-kapsulotomi) | Deep Brain Stimulation (DBS) |
|---|---|---|
| Reversibilitet | Permanent og irreversibel læsion | Reversibel og justerbar |
| Procedure | Éngangsbehandling | Kirurgisk implantation efterfulgt af løbende programmering |
| Vedligeholdelse | Ingen (udover opfølgning) | Kræver batteriskift (typisk hvert 3.-5. år) og regelmæssig justering |
| Omkostninger | Lavere startomkostninger | Meget høje startomkostninger og løbende udgifter |
| Bivirkninger | Potentielt permanente (f.eks. vægtøgning, træthed) | Ofte midlertidige og kan justeres væk (f.eks. talebesvær, humørsvingninger) |
Resultater og potentielle risici
Det er afgørende at have realistiske forventninger. Kirurgi er ikke en mirakelkur. En "respons" defineres typisk som en reduktion på 35% eller mere på YBOCS-skalaen. Mens dette måske ikke lyder som en fuldstændig helbredelse, kan det for en person med svær, invaliderende OCD repræsentere en livsændrende forbedring, der gør dem i stand til at engagere sig i terapi, arbejde og sociale relationer igen. Forbedringen er desuden ikke øjeblikkelig; det tager typisk flere uger til måneder, før den fulde effekt af operationen manifesterer sig.
Som alle kirurgiske indgreb er der risici. For ablative procedurer inkluderer risici hovedpine, krampeanfald, forvirring og en lille risiko for væskeansamlinger (cyster) i det behandlede område på lang sigt. Vægtøgning er også en relativt almindelig bivirkning. For DBS er der risici forbundet med selve operationen, såsom hjerneblødning (1-2%) og infektion (op til 15%). Der er også hardware-relaterede risici som brud på ledninger og batterisvigt. Stimuleringsrelaterede bivirkninger kan omfatte talebesvær, muskeltrækninger, følelsesløshed, mani eller depression, men disse kan normalt afhjælpes ved at justere indstillingerne.
Ofte Stillede Spørgsmål (FAQ)
Er hjernekirurgi for OCD det samme som et lobotomi (det hvide snit)?
Nej, absolut ikke. Lobotomier var grove, upræcise indgreb, der skabte store, ukontrollerede læsioner i hjernens pandelapper, ofte med katastrofale følger for patientens personlighed og kognitive funktion. Moderne neurokirurgi for OCD er baseret på stereotaktisk præcision, hvor man skaber millimeter-små læsioner eller placerer elektroder i meget specifikke, veldefinerede områder af et enkelt hjernekredsløb, hvilket minimerer skader på omgivende væv og bevarer patientens personlighed og intellekt.
Hvor hurtigt ser man resultater efter operationen?
Forbedringen er næsten aldrig øjeblikkelig. Det er en gradvis proces, der kan tage fra flere uger op til 6-12 måneder, før den fulde positive effekt opnås. Dette skyldes sandsynligvis, at hjernen har brug for tid til at reorganisere sig og tilpasse sig ændringerne i kredsløbsaktiviteten.
Kan jeg stoppe med min medicin og terapi efter operationen?
Nej. Kirurgi betragtes som en del af en omfattende behandlingspakke, ikke en erstatning for den. De fleste patienter skal fortsætte med medicin, om end det nogle gange er muligt at reducere dosis. Mange patienter oplever, at de efter operationen er bedre i stand til at deltage i og drage fordel af kognitiv adfærdsterapi (ERP), som de tidligere fandt for angstprovokerende.
Hvem er en egnet kandidat til denne type behandling?
Kun en meget lille gruppe patienter er egnede. Det er personer med en langvarig, svær og ekstremt invaliderende OCD, som har afprøvet alle andre evidensbaserede behandlinger (flere typer medicin og specialiseret terapi) uden succes. Beslutningen træffes af et multidisciplinært team af eksperter efter en meget grundig evaluering.
Hvis du vil læse andre artikler, der ligner Hjernekirurgi for svær OCD: En sidste udvej, kan du besøge kategorien Sundhed.
