24/03/2025
Multipel sklerose (MS) er en kronisk, autoimmun sygdom, der påvirker centralnervesystemet, som består af hjernen, rygmarven og synsnerverne. Ved MS angriber kroppens eget immunforsvar fejlagtigt myelinskeden, det beskyttende fedtlag omkring nervefibrene. Denne skade forstyrrer eller blokerer de elektriske signaler fra hjernen til resten af kroppen, hvilket kan føre til en bred vifte af symptomer. Forløbet af MS er meget individuelt, og det samme gælder de symptomer, den enkelte oplever. Heldigvis findes der i dag en række effektive medicinske behandlinger, der kan bremse sygdomsudviklingen, behandle akutte forværringer (attakker) og lindre de daglige symptomer.
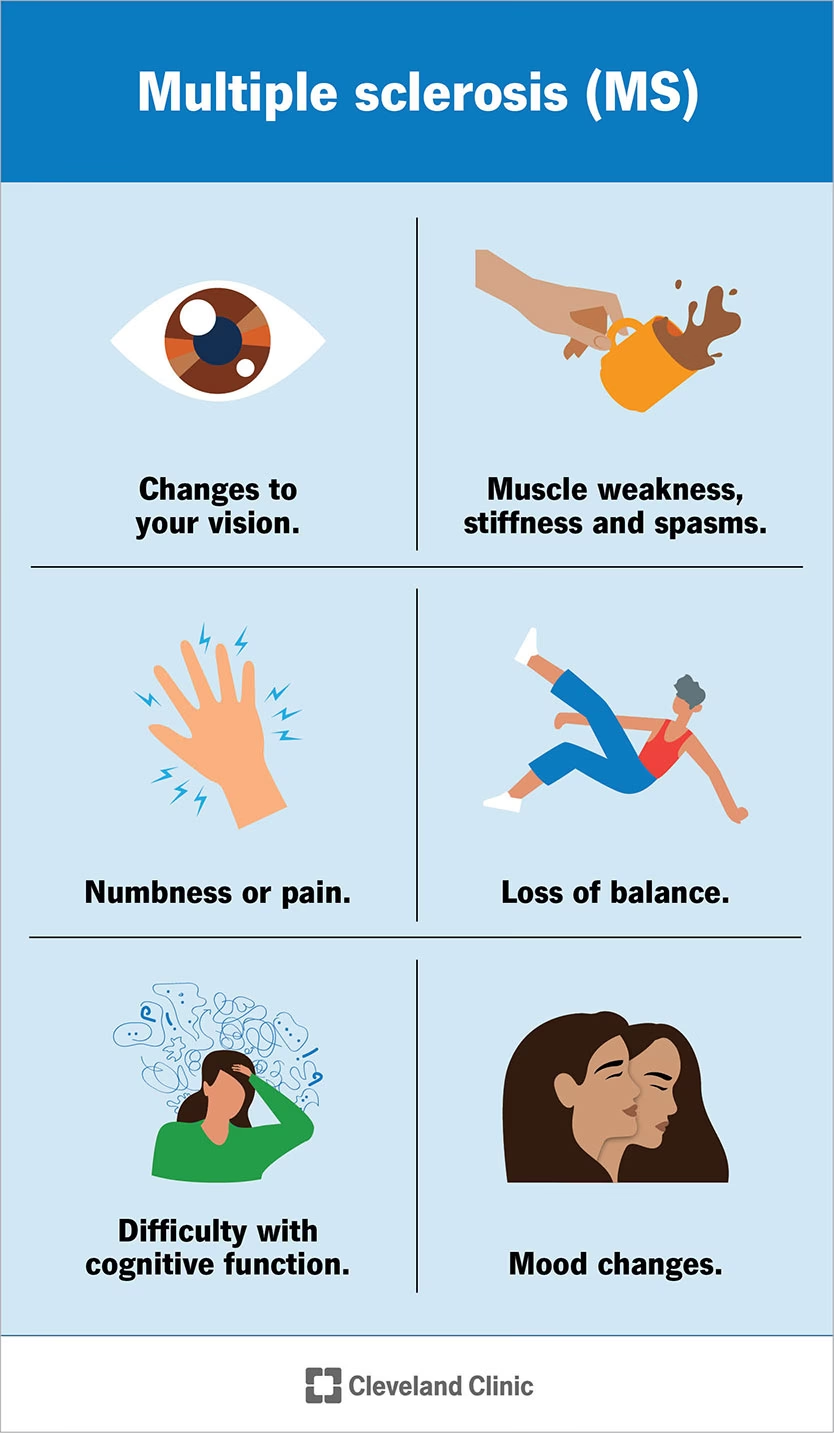
Formålet med medicinsk behandling af MS er ikke at helbrede sygdommen, da der endnu ikke findes en kur, men derimod at forbedre livskvaliteten markant. Dette opnås ved at reducere antallet og sværhedsgraden af attakker, bremse sygdommens progression og den gradvise forværring af handicap samt at håndtere de mange forskellige symptomer, som sygdommen kan medføre. Valget af behandling er en kompleks beslutning, der træffes i tæt samråd mellem patienten og neurologen, baseret på sygdomstype, aktivitetsniveau, symptomer, livsstil og personlige præferencer.
Sygdomsmodificerende behandlinger (DMT'er)
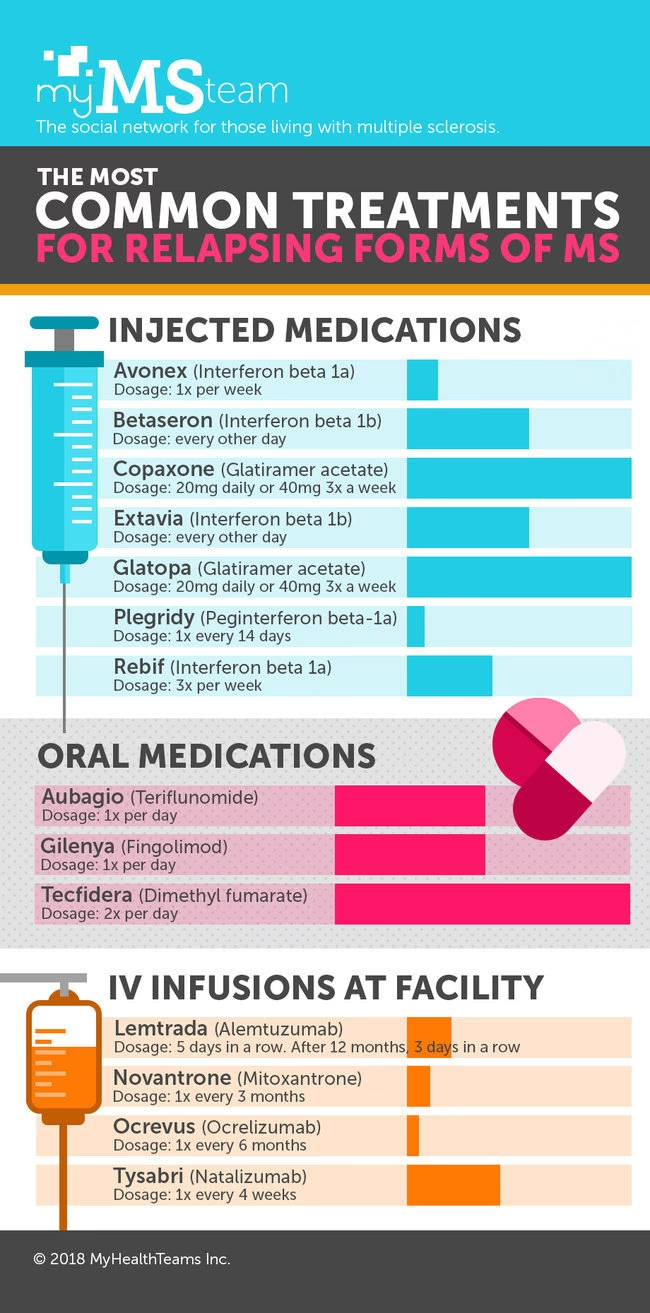
Den primære søjle i behandlingen af attakvis MS er de sygdomsmodificerende terapier, ofte forkortet DMT'er. Disse lægemidler virker ved at dæmpe eller regulere immunsystemets aktivitet for at forhindre det i at angribe myelinskeden. Selvom forskere ikke altid kender den præcise virkningsmekanisme for hvert enkelt præparat, er det overordnede mål at reducere inflammationen i centralnervesystemet. DMT'er kan markant nedsætte hyppigheden af attakker og forsinke udviklingen af permanent handicap. De inddeles typisk efter administrationsmåde: injektioner, tabletter (orale) og infusioner.
Injektionsbehandlinger
Injektionsbehandlinger var de første DMT'er på markedet og har været anvendt i årtier. Patienten eller en pårørende kan typisk selv administrere medicinen derhjemme efter grundig oplæring. Det er vigtigt at bemærke, at disse behandlinger generelt ikke er godkendt til brug under graviditet eller amning.
Beta-interferoner
Beta-interferoner er proteiner, der hjælper med at regulere immunsystemets celler og reducere inflammation. De menes at skabe en balance i immunresponset, så det bliver mindre aggressivt over for kroppens eget væv.
| Lægemiddel | Administration | Dosis |
|---|---|---|
| Avonex | Intramuskulært (i en muskel) | 30 mikrogram (mcg) én gang om ugen |
| Betaseron | Subkutant (under huden) | 0,25 milligram (mg) hver anden dag |
| Extavia | Subkutant (under huden) | 0,25 mg hver anden dag |
| Rebif | Subkutant (under huden) | 22 mcg eller 44 mcg tre gange om ugen |
| Plegridy | Subkutant eller intramuskulært | 125 mcg hver 14. dag |
Almindelige bivirkninger: Influenzalignende symptomer (feber, kulderystelser, muskelsmerter), reaktioner på indstiksstedet (rødme, hævelse, smerte).
Mere alvorlige bivirkninger: Depression, selvmordstanker, leverskader, hjerteproblemer og lavt antal blodceller.
Glatirameracetat
Disse lægemidler er syntetiske proteiner, der efterligner en del af myelins basisprotein. De menes at virke ved at blokere immunsystemets angreb på myelinet og ændre balancen i immuncellerne til en mindre inflammatorisk tilstand.
- Copaxone / Glatopa: Administreres subkutant (under huden) med en forfyldt sprøjte. Dosis er typisk enten 20 mg/ml dagligt eller 40 mg/ml tre gange om ugen.
Almindelige bivirkninger: Reaktioner på indstiksstedet, rødmen, åndenød og hjertebanken umiddelbart efter injektion (typisk kortvarigt).
Mere alvorlige bivirkninger: Skader på fedtvævet under huden (lipoatrofi) og leverproblemer.
B-celle-depleterende terapi
Dette er blandt de mest effektive behandlinger for multipel sklerose. Disse lægemidler er målrettet en specifik type immuncelle kaldet B-celler, som spiller en central rolle i at forårsage nerveskader i hjernen og rygmarven. Ved at fjerne disse celler fra blodbanen reduceres inflammationen markant.
| Aktivt stof (Handelsnavn) | Administration | Dosis |
|---|---|---|
| Ocrelizumab (Ocrevus) | Intravenøs infusion (drop i en blodåre) | Startdosis på 300 mg to gange med 2 ugers mellemrum, derefter 600 mg én gang hver 6. måned. |
| Ofatumumab (Kesimpta) | Subkutan injektion (under huden) | Opstart med 20 mg én gang om ugen i 3 uger, derefter én uges pause, og efterfølgende 20 mg én gang om måneden. |
Bivirkninger: Infusionsrelaterede reaktioner (kløe, udslæt, hovedpine, feber), øget risiko for infektioner (fx luftvejs- og urinvejsinfektioner).
Orale behandlinger (tabletter)
For mange patienter er tabletbehandling en mere bekvem løsning end injektioner eller infusioner. Der findes flere forskellige typer orale DMT'er med forskellige virkningsmekanismer.
- Fingolimod (Gilenya): Holder visse immunceller (lymfocytter) fanget i lymfeknuderne, så de ikke kan nå centralnervesystemet og forårsage skade.
- Teriflunomid (Aubagio): Hæmmer produktionen af hurtigt delende immunceller (lymfocytter).
- Dimethylfumarat (Tecfidera): Har både anti-inflammatoriske og nervebeskyttende egenskaber, men den præcise mekanisme er ikke fuldt klarlagt.
- Cladribin (Mavenclad): Reducerer antallet af B- og T-lymfocytter over en længere periode. Behandlingen gives i to korte perioder med et års mellemrum.
Bivirkningerne varierer meget mellem de forskellige præparater og kan inkludere alt fra mave-tarm-gener og rødmen til mere alvorlige risici som leverpåvirkning, nedsat antal hvide blodlegemer og i sjældne tilfælde en alvorlig hjerneinfektion (PML).
Infusionsbehandlinger
Disse gives direkte i en blodåre (intravenøst) på et hospital eller en specialiseret klinik af sundhedspersonale. De er ofte meget effektive, men kan også have mere alvorlige bivirkninger.
- Ocrelizumab (Ocrevus): Som nævnt ovenfor er dette en B-celle-depleterende terapi.
- Natalizumab (Tysabri): Virker ved at forhindre immunceller i at trænge fra blodbanen ind i hjernen og rygmarven. Det er en meget effektiv behandling, men er forbundet med en øget risiko for den sjældne, men alvorlige hjerneinfektion progressiv multifokal leukoencefalopati (PML).
- Alemtuzumab (Lemtrada): Fjerner midlertidigt en stor del af immunsystemets T- og B-celler, hvorefter immunsystemet langsomt genopbygges. Behandlingen gives intensivt over to omgange med et års mellemrum og kan medføre risiko for andre autoimmune sygdomme.
Behandling af akutte attakker
Et attak (også kaldet et tilbagefald eller schub) er en periode med nye eller forværrede MS-symptomer, der varer i mere end 24 timer og ikke skyldes feber eller infektion. Behandlingen af et attak sigter mod at forkorte varigheden og reducere sværhedsgraden af symptomerne.
Den mest almindelige behandling er højdosis kortikosteroider (binyrebarkhormon), typisk methylprednisolon. Det gives enten som en intravenøs infusion over 3-5 dage eller i nogle tilfælde som højdosis tabletter. Steroider virker ved at dæmpe den akutte inflammation i nervesystemet. De påvirker dog ikke sygdommens langsigtede forløb. Ved meget alvorlige attakker, der ikke responderer på steroidbehandling, kan man overveje plasmaferese (blodudskiftning), hvor blodet renses for de antistoffer, der bidrager til angrebet.
Symptomatisk behandling
Ud over at bremse sygdommen er en central del af MS-behandlingen at håndtere de mange symptomer, som sygdommen forårsager. Dette kræver ofte en tværfaglig indsats med både medicinske og ikke-medicinske tilgange.
- Spasticitet (muskelstivhed): Kan behandles med medicin som Baclofen eller Sativex samt fysioterapi og udstrækningsøvelser.
- Træthed (fatigue): En af de mest almindelige og invaliderende symptomer. Håndteres ofte med energiforvaltning, motion og i nogle tilfælde medicin.
- Smerter: Nervesmerter kan behandles med specifik medicin mod neuropatiske smerter (fx visse typer antidepressiva eller antiepileptika).
- Blæreproblemer: Kan inkludere hyppig vandladningstrang eller besvær med at tømme blæren. Behandles med medicin, bækkenbundstræning eller kateterisering.
- Kognitive udfordringer: Hukommelses- og koncentrationsbesvær kan håndteres med kognitiv træning og strategier udviklet i samarbejde med en neuropsykolog.
Ofte Stillede Spørgsmål (FAQ)
Kan medicin kurere MS?
Nej, desværre findes der endnu ingen kur for multipel sklerose. De nuværende sygdomsmodificerende behandlinger (DMT'er) er dog meget effektive til at bremse sygdommens udvikling, reducere antallet af attakker og forsinke udviklingen af handicap, hvilket giver en markant forbedret livskvalitet og prognose for mange med MS.
Hvad er den mest effektive behandling for MS?
Det findes ikke ét svar, der passer til alle. Den "bedste" behandling afhænger af den enkelte patients sygdomstype (attakvis eller progressiv), sygdomsaktivitet, alder, generelle helbred, livsstilsfaktorer og personlige præferencer. Højeffektive behandlinger som B-celle-terapier og visse infusioner har vist sig at have en stærk effekt på sygdomsaktivitet, men de kan også have mere alvorlige bivirkninger. Beslutningen træffes altid i tæt dialog med en neurolog.
Er der bivirkninger ved MS-medicin?
Ja, al medicin har potentiale for bivirkninger. For MS-medicin spænder de fra milde og håndterbare gener som influenzalignende symptomer eller reaktioner på indstiksstedet til mere alvorlige, men sjældne risici. Det er afgørende at have en åben dialog med sin læge om potentielle bivirkninger og at gå til regelmæssige kontroller, herunder blodprøver, for at overvåge sikkerheden af behandlingen.
Hvad skal jeg gøre, hvis jeg oplever et attak?
Hvis du oplever nye eller en markant forværring af kendte neurologiske symptomer, som varer i mere end 24 timer, bør du kontakte din neurolog eller MS-sygeplejerske. De kan vurdere, om der er tale om et reelt attak, og om der er behov for behandling med kortikosteroider for at fremskynde bedringen.
Hvis du vil læse andre artikler, der ligner Medicin til Multipel Sklerose (MS): En Guide, kan du besøge kategorien Sundhed.

