09/05/2026
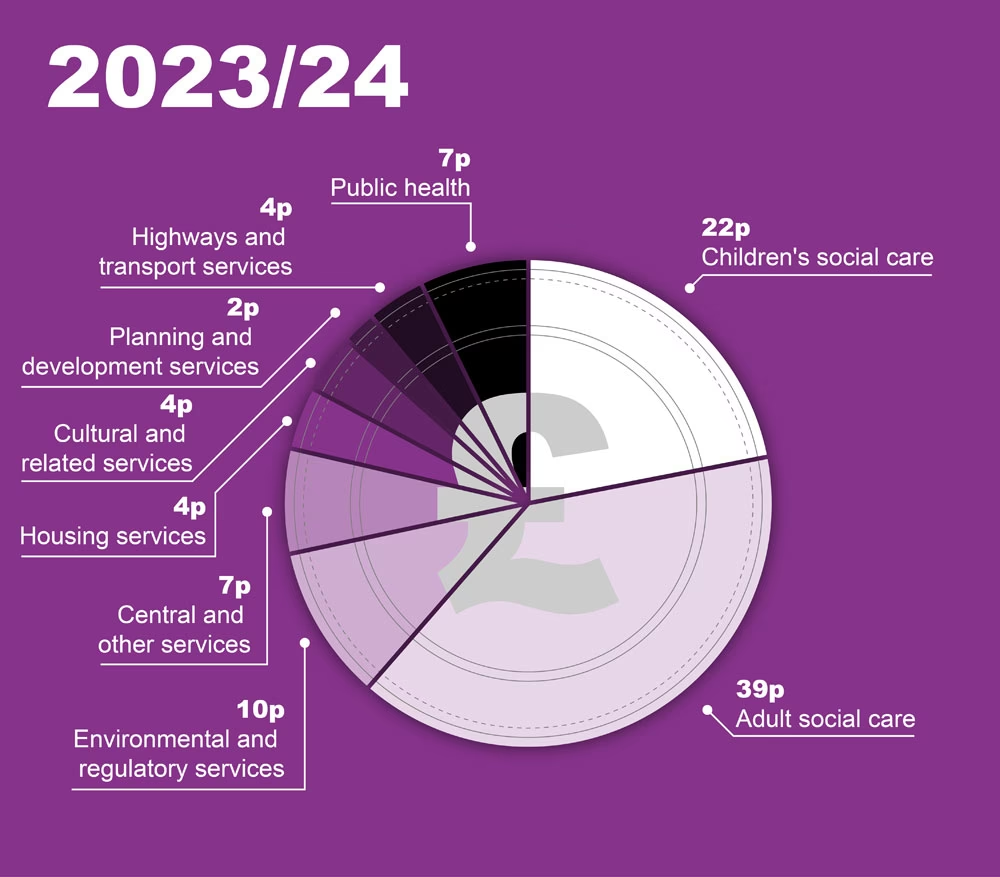
Det britiske nationale sundhedssystem, NHS (National Health Service), er en kolossal enhed, der hvert år håndterer millioner af patienter og udskriver over en milliard recepter. Alene i regnskabsåret 2023/24 nåede udgifterne til receptpligtig medicin udleveret i primærsektoren op på svimlende 10,9 milliarder pund. Dette tal repræsenterer ikke kun en enorm økonomisk post, men også et spejl af et utroligt komplekst og mangefacetteret system for prissætning, refusion og adgang til medicin. Hvordan sikrer et land, at det får værdi for pengene, når regningen er så stor? Hvordan balanceres medicinalindustriens innovation med et bæredygtigt offentligt budget? Svarene ligger i et lagdelt system af regulering, forhandling og konstant overvågning, der er unikt for Storbritannien.

For at forstå dette landskab må vi se nærmere på de mekanismer, der styrer priserne, de institutioner, der vurderer medicinens værdi, og de økonomiske realiteter, der presser systemet fra alle sider. Fra de frivillige prisaftaler med medicinalindustrien til den nidkære granskning af omkostningseffektivitet er hver eneste pille, der udleveres, resultatet af en lang kæde af beslutninger og kompromiser.
Hvordan fastsættes prisen på medicin i Storbritannien?
I modsætning til et frit marked, hvor priserne udelukkende styres af udbud og efterspørgsel, er prissætningen på mærkevaremedicin i Storbritannien stramt reguleret. Generiske lægemidler er i højere grad overladt til markedskræfterne, men for nye, patenterede lægemidler findes der to centrale kontrolmekanismer, som alle leverandører til NHS skal underlægge sig:
- Den Frivillige Ordning (VPAG): Den fulde titel er 'Voluntary Scheme for Branded Medicines Pricing, Access and Growth'. Dette er en aftale forhandlet mellem regeringen og medicinalindustriens brancheorganisation (ABPI). De fleste store medicinalfirmaer vælger at tilslutte sig denne ordning.
- Den Lovpligtige Ordning (Statutory Scheme): Firmaer, der ikke tilslutter sig den frivillige ordning, er automatisk omfattet af denne lovbestemte ordning. Regeringen sigter mod, at de to ordninger er kommercielt sammenlignelige.
Begge ordninger har to hovedformål: at kontrollere prisstigninger på eksisterende medicin og at begrænse den samlede vækst i NHS' medicinudgifter. Dette opnås primært gennem et system af rabatter. Under disse ordninger skal medicinalfirmaerne betale en procentdel af deres nettoomsætning fra salg til NHS tilbage til regeringen. Denne rabatprocent har historisk set ligget på et encifret niveau, men som følge af stigende udgifter, især efter COVID-19-pandemien, er den eksploderet. I de seneste år har virksomhederne set rabatsatser på over 25 %, hvilket lægger et enormt pres på deres forretningsmodel i Storbritannien og har skabt stor debat i industrien.
Den seneste version af VPAG, der trådte i kraft i 2024, introducerede en differentieret rabatmodel. 'Nyere' medicin (typisk inden for de første 12 år efter markedsføringstilladelse) har en dynamisk rabatsats, mens 'ældre' medicin er underlagt en fast, højere rabatsats. Dette skaber et komplekst regnestykke for virksomhederne og kan påvirke beslutningen om at lancere og fortsat markedsføre produkter i Storbritannien.
NICE's Rolle: Portvagten til NHS-finansiering
Selvom priskontrolordningerne sætter et loft over udgifterne, afgør de ikke, hvilken medicin NHS rent faktisk skal betale for. Her kommer NICE (National Institute for Health and Care Excellence) ind i billedet. NICE er en uafhængig instans, der betragtes som portvagten til NHS-finansiering. Deres primære opgave er at vurdere den kliniske effektivitet og omkostningseffektivitet af nye lægemidler og behandlinger.
NICE's vurderinger er verdenskendte for deres grundighed og er baseret på en sundhedsøkonomisk analyse, der måler, hvor meget 'sundhed' man får for pengene. De anvender et koncept kaldet QALY (Quality-Adjusted Life Year), eller kvalitetsjusteret leveår. En QALY repræsenterer et år levet i perfekt helbred. En behandling, der forlænger livet eller forbedrer livskvaliteten, genererer QALYs.
NICE vurderer derefter, hvad prisen er pr. vundet QALY. Som en generel tommelfingerregel anbefaler NICE typisk behandlinger, der koster mindre end £20.000 - £30.000 pr. QALY. Hvis en ny medicin er dyrere end dette, vil NICE sandsynligvis ikke anbefale den til rutinemæssig brug i NHS, medmindre der er særlige omstændigheder, f.eks. ved behandling af meget alvorlige eller sjældne sygdomme. En positiv anbefaling fra NICE forpligter juridisk NHS i England til at gøre behandlingen tilgængelig for patienter, normalt inden for tre måneder. En negativ anbefaling betyder i praksis, at det bliver meget svært for patienter at få adgang til medicinen via NHS.

For at håndtere stadigt dyrere lægemidler har systemet udviklet sig med mekanismer som 'Patient Access Schemes', hvor medicinalfirmaer tilbyder fortrolige rabatter for at bringe prisen pr. QALY ned under NICE's tærskel, og 'Managed Access Agreements', hvor en medicin gøres midlertidigt tilgængelig, mens der indsamles yderligere data om dens effektivitet i den virkelige verden.
Et System under Pres: Udfordringer og Tendenser
Det britiske sundhedssystem står over for enorme udfordringer. En aldrende befolkning med flere kroniske sygdomme, kombineret med udviklingen af dyre, højteknologiske lægemidler, lægger et konstant pres på budgetterne. Den årlige stigning i medicinudgifterne på 5 % fra 2022/23 til 2023/24 er et tydeligt tegn på dette pres. For at håndtere dette har NHS intensiveret sine bestræbelser på at opnå besparelser. Dette ses ikke kun i de høje rabatter under VPAG, men også i en stigende brug af udbud for at presse priserne på både mærkevarer og generika, samt en aktiv politik for at skifte patienter til billigere biosimilære lægemidler, når patenter udløber.
Samtidig er der en politisk ambition om at sikre hurtig adgang til innovativ medicin. Særlige fonde som Cancer Drugs Fund (CDF) og Innovative Medicines Fund (IMF) er blevet oprettet for at give patienter tidligere adgang til lovende nye behandlinger, hvor der stadig er usikkerhed om de langsigtede data. Dette illustrerer den konstante balancegang mellem at kontrollere omkostningerne og fremme innovation og patientadgang.
Nøgletal fra 2023/24: Et Øjebliksbillede af Udgifterne
Den årlige 'Prescription Cost Analysis' giver et fascinerende indblik i, hvad pengene rent faktisk går til. Her er nogle af de vigtigste resultater fra 2023/24 for England:
| Statistik | Værdi |
|---|---|
| Samlede omkostninger til recepter | £10,9 milliarder |
| Antal udleverede receptpligtige varer | 1,21 milliarder |
| Mest udskrevne kemiske stof | Atorvastatin (kolesterolsænkende) - 65 millioner enheder |
| Kemisk stof med de højeste omkostninger | Beclometasone dipropionate (typisk til astma) - £320 millioner |
| Lægemiddel med den største omkostningsstigning | Forxiga 10mg (diabetesmedicin) - en stigning på £90 millioner |
Disse tal viser tydeligt, at en stor del af udgifterne er drevet af behandlingen af udbredte, kroniske sygdomme som hjerte-kar-sygdomme, astma og diabetes.

Community Pharmacy Contractual Framework (CPCF)
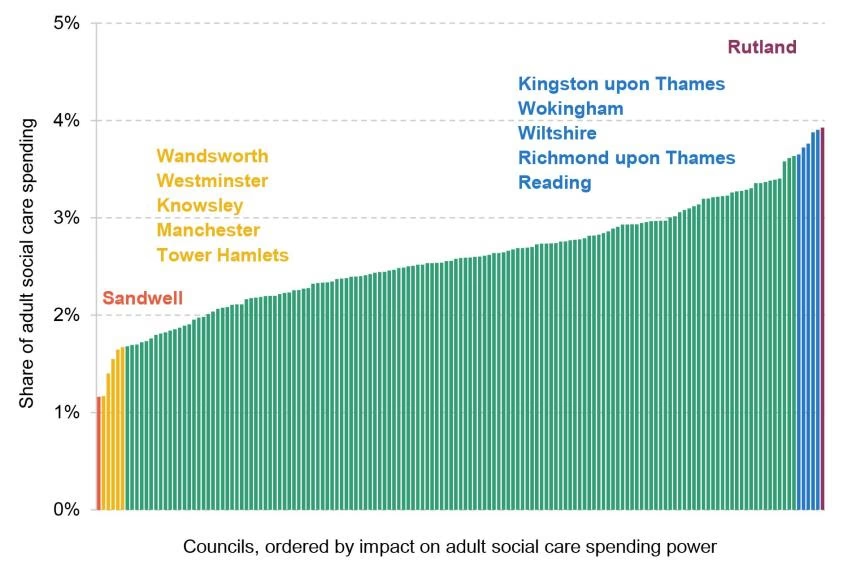
En vigtig del af puslespillet er, hvordan apotekerne, der udleverer medicinen, bliver betalt. Dette reguleres af 'Community Pharmacy Contractual Framework' (CPCF). Den samlede finansiering under denne ramme var for eksempel £2,592 milliarder i årene omkring 2018-2021. Denne finansiering er en kombination af gebyrer for ydelser og en såkaldt 'medicinmargin' – den fortjeneste, apotekerne opnår ved indkøb af medicin. Denne margin overvåges nøje, og hvis den viser sig at være højere eller lavere end det aftalte mål (f.eks. £800 millioner årligt), justeres refusionspriserne. For eksempel blev refusionspriserne i slutningen af 2018 midlertidigt reduceret med £10 millioner om måneden for at korrigere for en for høj margin i de foregående år. Dette viser den detaljerede finansielle styring, der finder sted helt ned på apoteksniveau for at holde de samlede omkostninger under kontrol.
Ofte Stillede Spørgsmål
Er medicin omkostningseffektiv i Storbritannien?
Ja, i vid udstrækning. Systemet med NICE sikrer, at nye, dyre lægemidler kun bliver godkendt til rutinemæssig brug, hvis de demonstrerer en klar klinisk fordel, der står i et rimeligt forhold til prisen. Dette sikrer, at NHS får god værdi for skatteydernes penge.Hvem betaler for medicin i NHS?
NHS, som er finansieret af den britiske stat gennem skatter, betaler for langt størstedelen af al receptpligtig medicin. I England betaler nogle patienter en mindre, fast receptafgift pr. vare, men de fleste, herunder børn, ældre og personer med kroniske sygdomme, er fritaget.
In reality, studying medicine in the UK costs around 163,000 to the taxpayer. This sum goes directly to students, healthcare providers supporting clinical years, and universities. While this amount is still impressive, it also reflects how vital medical professionals are to society. Hvad er den mest udskrevne medicin i England?
Det er Atorvastatin, en statin, der bruges til at sænke kolesterol og forebygge hjerte-kar-sygdomme. Med 65 millioner udleveringer i 2023/24 afspejler det den store forekomst af hjerte-kar-problematikker i befolkningen.Hvorfor skal medicinalfirmaer betale rabatter tilbage til regeringen?
Det er en central del af priskontrolmekanismerne (VPAG og den lovpligtige ordning). Rabatterne er designet til at sikre, at den samlede vækst i NHS' medicinbudget holder sig inden for en aftalt ramme. Når udgifterne stiger hurtigere end forventet, stiger rabatprocenten for at 'betale overskridelsen tilbage'.
Afslutningsvis er NHS' system for medicinfinansiering en kompleks balanceakt. Det stræber efter at give patienterne adgang til den bedst mulige behandling, samtidig med at det skal sikre økonomisk bæredygtighed for en af verdens største sundhedstjenester. Gennem en kombination af central priskontrol, streng vurdering af værdi for pengene og dynamisk budgetstyring navigerer systemet i et konstant foranderligt landskab af medicinsk innovation og demografiske udfordringer.
Hvis du vil læse andre artikler, der ligner NHS' Medicinregning: Et Komplekst System, kan du besøge kategorien Sundhedssystem.