31/12/2015
I hospitalsmiljøer verden over udkæmpes der dagligt en usynlig kamp mod en voksende trussel: antibiotikaresistens. En af de mest bekymrende aktører i denne kamp er bakterien Klebsiella pneumoniae, især når den udvikler evnen til at producere enzymer kendt som Extended-Spectrum Beta-Lactamaser, eller ESBL. Disse resistente bakterier udgør en alvorlig folkesundhedsmæssig bekymring, da de kan forårsage livstruende infektioner, der er ekstremt svære at behandle. En nylig undersøgelse fra et portugisisk hospital kaster lys over, hvor komplekse og farlige disse bakterier er blevet.
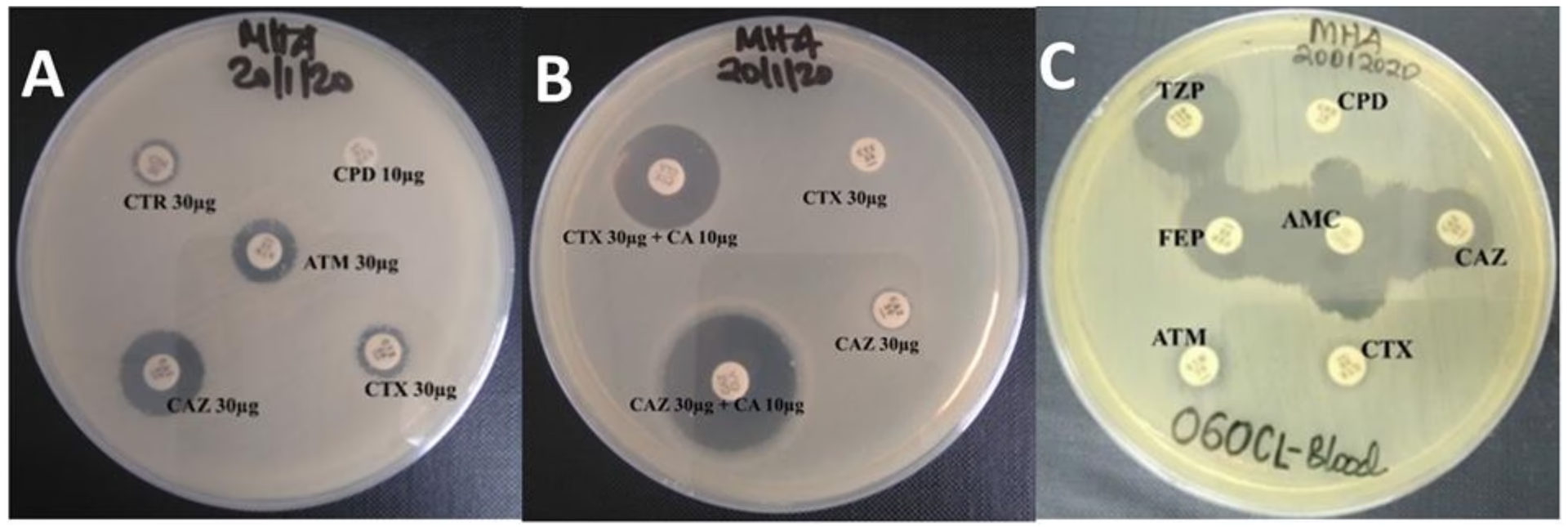
Hvad er Klebsiella pneumoniae?
Klebsiella pneumoniae er en type bakterie, der normalt findes i menneskers tarmsystem og på huden uden at forårsage problemer. Den er en del af vores normale bakterieflora. Problemerne opstår, når bakterien spreder sig til andre dele af kroppen, især hos personer med et svækket immunforsvar. Dette sker ofte i hospitalsmiljøer, hvor patienter i forvejen er sårbare. Når Klebsiella pneumoniae kommer ind i blodbanen, lungerne eller urinvejene, kan den forårsage alvorlige infektioner som lungebetændelse, blodforgiftning (sepsis) og urinvejsinfektioner.
Problemet med resistens: Fremkomsten af ESBL
Antibiotika er lægemidler designet til at dræbe bakterier eller stoppe deres vækst. Beta-laktam-antibiotika, som omfatter penicilliner og cefalosporiner, er blandt de mest anvendte og vigtigste typer. Bakterier er dog utroligt tilpasningsdygtige. Gennem evolutionære processer kan de udvikle forsvarsmekanismer mod antibiotika. En af de mest effektive forsvarsmekanismer er produktionen af enzymer kaldet beta-laktamaser. Disse enzymer fungerer som en molekylær saks, der klipper antibiotikamolekylet i stykker og gør det virkningsløst.
ESBL (Extended-Spectrum Beta-Lactamase) er en særlig potent gruppe af disse enzymer. 'Extended-Spectrum' betyder, at de har et udvidet virkningsområde. De kan nedbryde en bred vifte af de mest almindelige og vigtige beta-laktam-antibiotika, hvilket efterlader læger med meget få behandlingsmuligheder. Når en Klebsiella pneumoniae-bakterie producerer ESBL, bliver den multiresistent, og infektioner forårsaget af den bliver markant sværere at kurere.
Når sidste skanse falder: Carbapenemaser
For at bekæmpe ESBL-producerende bakterier har læger ofte måtte ty til en endnu stærkere klasse af antibiotika kaldet carbapenemer. Disse har længe været betragtet som en af de sidste forsvarslinjer mod multiresistente bakterier. Desværre ser vi nu, at bakterierne også har fundet en måde at forsvare sig mod disse. De har udviklet enzymer kaldet carbapenemaser, som kan nedbryde selv disse kraftfulde lægemidler.
I den portugisiske undersøgelse fandt forskerne, at nogle af de ESBL-producerende Klebsiella-stammer også bar på gener for carbapenemaser, såsom KPC og OXA-48. Dette er en yderst alarmerende udvikling. En bakterie, der er udstyret med både ESBL og carbapenemaser, er en sand superbakterie, som er resistent over for næsten alt, vi kan behandle den med. Dette øger risikoen for behandlingssvigt, længere hospitalsophold og i værste fald dødsfald.
Indblik fra forskningen: Hvad viser studiet?
Forskerne analyserede 22 resistente Klebsiella pneumoniae-prøver, der var isoleret fra blodkulturer fra patienter – hvilket indikerer alvorlige, invasive infektioner. Resultaterne var bekymrende:
- Mere end halvdelen (12 ud af 22) af de resistente bakterier producerede ESBL.
- Den mest almindelige ESBL-type var kodet af genet blaCTX-M-15, som blev fundet i 11 af de 12 ESBL-stammer. Dette gen er kendt for at sprede sig globalt og er en af de primære årsager til ESBL-resistens på verdensplan.
- Mange af bakterierne bar på adskillige andre resistensgener, hvilket gjorde dem resistente over for andre klasser af antibiotika som tetracykliner og sulfonamider.
- To af de mest problematiske stammer indeholdt gener for carbapenemaser (blaKPC og blaOXA-48) ud over deres ESBL-gener.
- Genetisk analyse (MLST) viste, at de resistente bakterier tilhørte specifikke kloner (ST11, ST15, ST348), hvoraf især ST11 er kendt som en succesfuld international klon, der er dygtig til at sprede sig på hospitaler.
Sammenligning af Resistensmekanismer
For at forstå trusselsniveauet er det nyttigt at sammenligne de forskellige typer af resistens.
| Resistensmekanisme | Påvirkede Antibiotika | Trusselsniveau |
|---|---|---|
| Standard Beta-Laktamase | Ældre penicilliner | Moderat |
| ESBL | De fleste penicilliner og cefalosporiner | Højt |
| Carbapenemase | Næsten alle beta-laktam-antibiotika, inkl. carbapenemer | Kritisk |
Hvorfor er dette et folkesundhedsproblem?
Spredningen af multiresistente bakterier som ESBL-producerende Klebsiella pneumoniae er ikke kun et problem for det enkelte hospital. Det er en global sundhedskrise. Disse bakterier kan sprede sig fra patient til patient, fra hospital til plejebolig og videre ud i samfundet. Konsekvenserne er vidtrækkende:
- Behandlingssvigt: Standardbehandlinger virker ikke, hvilket fører til længere og mere komplicerede sygdomsforløb.
- Øget dødelighed: Patienter med infektioner forårsaget af resistente bakterier har en signifikant højere risiko for at dø.
- Højere sundhedsomkostninger: Behandling kræver dyrere 'sidste-valgs' antibiotika (hvis de virker), længere hospitalsindlæggelser og mere intensiv pleje.
- Trussel mod moderne medicin: Mange medicinske procedurer, såsom kirurgi, kemoterapi og organtransplantation, er afhængige af effektive antibiotika til at forebygge og behandle infektioner. Uden dem bliver disse procedurer langt mere risikable.
Ofte Stillede Spørgsmål
Kan jeg blive smittet med ESBL-Klebsiella uden for et hospital?
Selvom det er mest almindeligt at blive smittet på hospitaler eller andre sundhedsinstitutioner, kan ESBL-producerende bakterier også findes i samfundet. God håndhygiejne er den vigtigste måde at beskytte sig selv på.
Hvordan behandler man en infektion med en multiresistent bakterie?
Behandlingen er meget udfordrende. Læger skal ofte bruge kombinationer af ældre, potentielt mere giftige antibiotika eller de allersidste nye lægemidler, der stadig er effektive. Behandlingen kræver ofte specialistviden og tæt overvågning af patienten.
Hvad kan jeg selv gøre for at bekæmpe antibiotikaresistens?
Alle kan bidrage. Følg altid din læges anvisninger, når du får antibiotika. Tag aldrig antibiotika uden recept, og fuldfør altid hele kuren, selvom du føler dig rask. Vask hænder ofte og grundigt for at forhindre spredning af infektioner.
Konklusion: En kamp vi skal vinde
Studiet af Klebsiella pneumoniae-isolater fra blodforgiftningspatienter tegner et klart billede: Kampen mod antibiotikaresistens intensiveres. Kombinationen af ESBL-enzymer og de endnu mere potente carbapenemaser i de samme bakterier er et faresignal, vi må tage yderst alvorligt. Det understreger det akutte behov for global overvågning, strengere infektionskontrol på hospitaler, ansvarlig brug af antibiotika og en massiv indsats for at udvikle nye lægemidler, der kan bekæmpe disse superbakterier. Fremtiden for moderne medicin afhænger af, at vi vinder denne kamp.
Hvis du vil læse andre artikler, der ligner ESBL: Den skjulte trussel på hospitalerne, kan du besøge kategorien Sundhed.
