23/04/2026
I en verden, hvor sundhedssektoren konstant står over for nye udfordringer – fra aldrende befolkninger til teknologiske gennembrud og pandemier – er behovet for en robust og gennemtænkt organisation mere kritisk end nogensinde. Men hvordan sikrer et hospital, en klinik eller et apotek, at de ikke blot reagerer på dagens behov, men også er klar til morgendagens udfordringer? Svaret ligger i en driftsmodel. En driftsmodel er i sin kerne en plan, der beskriver, hvordan en organisation leverer værdi til sine brugere – i dette tilfælde patienter. Den definerer samspillet mellem processer, organisationsstrukturer, teknologiske systemer og de menneskelige ressourcer, der er involveret i den daglige drift. En klar driftsmodel sikrer, at alle dele af organisationen arbejder mod fælles mål, hvilket resulterer i en mere smidig, effektiv og patientfokuseret pleje.
Hvordan designer man en driftsmodel i sundhedsvæsenet?
At designe en driftsmodel for en sundhedsorganisation starter med en dyb forståelse af dens strategi og formål. Hvad er hospitalets mission? Er det at være førende inden for specialiseret kræftbehandling, at levere exceptionel akut pleje eller at fungere som et centralt sundhedscenter for lokalsamfunde? Denne strategiske retning danner grundlaget for hele modellen.
Startpunktet: Kortlægning af kapaciteter
Et effektivt første skridt er at skabe et kapabilitetskort (Capability Map). Dette er en visuel repræsentation af alt, hvad organisationen skal kunne for at levere sine sundhedsydelser. For et hospital kan disse kapabiliteter omfatte:
- Patientmodtagelse og Triage: Processen fra en patient ankommer, til de bliver vurderet og sendt til den rette afdeling.
- Diagnostik: Inkluderer alt fra blodprøver og billeddiagnostik (røntgen, MR-scanning) til specialiserede undersøgelser.
- Behandling: Både kirurgiske indgreb, medicinsk behandling og terapeutiske forløb.
- Pleje og Observation: Overvågning og pleje af indlagte patienter.
- Udskrivning og Opfølgning: Planlægning af patientens overgang tilbage til hjemmet og sikring af opfølgende pleje.
- Administration og Support: Journalføring, fakturering, personaleledelse og vedligeholdelse af faciliteter.
Ved at involvere interessenter fra forskellige afdelinger – læger, sygeplejersker, administratorer og teknikere – sikres et helhedsorienteret perspektiv, der identificerer kritiske aktiviteter og deres indbyrdes afhængigheder.
Faldgruber og Udfordringer
Under designprocessen er det afgørende at være opmærksom på potentielle ineffektiviteter, flaskehalse og områder, der ikke er i overensstemmelse med den overordnede strategi. Typiske faldgruber i sundhedssektoren inkluderer:
- Flaskehalse i Akutmodtagelsen: Lange ventetider, der forsinker kritisk behandling.
- Kommunikationsbrud: Manglende overlevering af information mellem afdelinger, f.eks. fra kirurgi til opvågning.
- Redundante processer: Patienter, der skal give de samme oplysninger flere gange til forskelligt personale.
- Teknologiske kløfter: Elektroniske patientjournalsystemer, der ikke kan kommunikere med hinanden eller med apotekernes systemer.
Ved at identificere disse problemer tidligt kan driftsmodellen designes til at løse dem systematisk.
Værktøjer til at forme en sundhedsdriftsmodel
Udover kapabilitetskort findes der flere anerkendte værktøjer, som kan hjælpe med at strukturere designprocessen og sikre, at alle aspekter af driften bliver overvejet.
Værdikædeanalyse for sundhedssektoren
Michael Porters værdikædeanalyse er et fremragende værktøj til at identificere de primære og støttende aktiviteter, der skaber værdi for patienten. For et hospital kan det se sådan ud:
- Primære aktiviteter: Disse er direkte involveret i patientrejsen, fra indlæggelse til udskrivning og opfølgning. Optimering her kan betyde kortere indlæggelsestider og bedre behandlingsresultater.
- Støtteaktiviteter: Disse muliggør de primære aktiviteter. De omfatter hospitalets infrastruktur, HR (rekruttering af speciallæger), teknologi (investering i nyt medicinsk udstyr) og indkøb (forhandling af priser på medicin og udstyr).
PESTLE-Analyse: Forståelse af de ydre påvirkninger
En sundhedsorganisation opererer ikke i et vakuum. En PESTLE-analyse hjælper med at vurdere de eksterne faktorer, der kan påvirke driften:
- Politiske: Ændringer i sundhedslovgivning, offentlige budgetter og politiske prioriteringer.
- Økonomiske: Konjunkturer, der påvirker patienters betalingsevne og forsikringsdækning.
- Sociale: Demografiske ændringer som en aldrende befolkning, der kræver mere geriatrisk pleje, samt ændringer i livsstilssygdomme.
- Teknologiske: Fremkomsten af telemedicin, AI-drevet diagnostik og robotkirurgi.
- Lovmæssige: Strammere krav til patientdatasikkerhed (GDPR) og regler for godkendelse af ny medicin.
- Miljømæssige (Environmental): Krav til bæredygtig drift, affaldshåndtering og energieffektivitet i hospitalsbygninger.
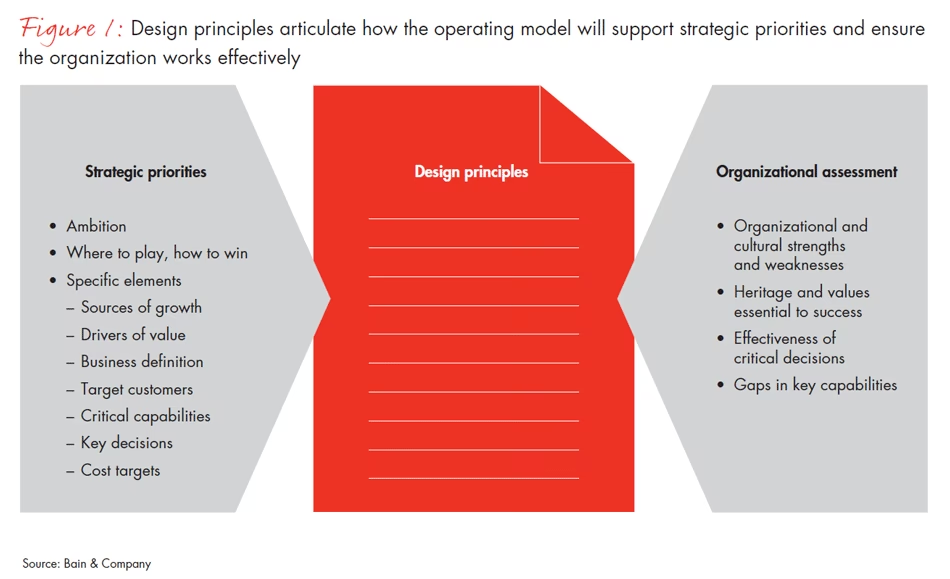
Designprincipper for en effektiv sundhedsdriftsmodel
For at sikre, at driftsmodellen er robust og fremtidssikret, bør den bygges på et fundament af grundlæggende principper. Disse retningslinjer former, hvordan modellen skabes og implementeres for at levere maksimal værdi.

- Strategisk Afstemning: Driftsmodellen skal direkte understøtte hospitalets eller klinikkens overordnede strategi. Hvis målet er at være førende inden for forskning, skal modellen facilitere integration mellem klinisk praksis og forskningsaktiviteter.
- Patient-centrering: Hele modellen skal designes med patientens oplevelse og behov i centrum. Dette betyder at designe processer, der er gnidningsfrie for patienten, sikre klar kommunikation og involvere patienter og pårørende i behandlingsforløbet. Dette er kernen i moderne sundhedspleje.
- Effektivitet og Effektivitet: Modellen skal sigte mod at optimere ressourceudnyttelsen og eliminere spild. Dette handler ikke kun om at spare penge, men om at frigøre tid for personalet til at fokusere på kerneopgaven: patientpleje. Effektivitet kan måles i reducerede ventetider, hurtigere diagnostik og færre administrative byrder.
- Fleksibilitet og Tilpasningsevne: Sundhedssektoren er dynamisk. En god driftsmodel skal være i stand til hurtigt at tilpasse sig nye behandlingsformer, teknologier eller pludselige kriser som en pandemi. Den må ikke være rigid og bureaukratisk.
- Integration og Samarbejde: Silotænkning er en af de største trusler mod god patientpleje. Driftsmodellen skal fremme et tæt samarbejde på tværs af afdelinger, faggrupper og endda eksterne partnere som praktiserende læger og kommunal pleje. Integrerede IT-systemer er en afgørende forudsætning for dette.
- Enkelhed: Undgå unødvendig kompleksitet. En simpel og letforståelig model er nemmere at implementere, kommunikere og justere. Personalet skal kunne forstå deres rolle i helheden uden at skulle navigere i et uoverskueligt system.
Sammenligning af Driftsmodeller i Sundhedsvæsenet
For at illustrere forskellen kan vi sammenligne en traditionel, funktionsopdelt model med en moderne, patient-centreret driftsmodel.
| Aspekt | Traditionel Model | Moderne, Patient-centreret Model |
|---|---|---|
| Fokus | Afdelingens/specialets funktion | Hele patientrejsen |
| Struktur | Hierarkisk og i siloer | Tværfaglige teams omkring patienten |
| Teknologi | Fragmenterede systemer | Integrerede platforme (én patient, én journal) |
| Patientens Rolle | Passiv modtager af pleje | Aktiv partner i egen behandling |
| Mål for Succes | Antal procedurer, budgetoverholdelse | Patienttilfredshed, behandlingsresultater (outcomes) |
Ofte Stillede Spørgsmål (FAQ)
Her er svar på nogle almindelige spørgsmål om driftsmodeller i sundhedssektoren:
- Hvorfor er en driftsmodel vigtig for en lille lægeklinik?
Selv i en lille klinik hjælper en klar driftsmodel med at definere roller, strømline processer (f.eks. tidsbestilling og journalføring) og sikre en konsistent patientoplevelse. Det skaber grundlaget for at kunne vokse effektivt og opretholde en høj standard for pleje.
- Hvordan kan patienter mærke fordelene ved en god driftsmodel?
Patienter oplever kortere ventetider, mere koordinerede forløb hvor de ikke skal gentage sig selv, bedre information og en følelse af at være i centrum. I sidste ende fører det til større tryghed og bedre behandlingsresultater.
- Hvordan passer teknologier som AI og telemedicin ind i en driftsmodel?
Teknologi er ikke et mål i sig selv, men et værktøj, der skal integreres i driftsmodellen for at understøtte dens mål. AI kan forbedre diagnostik, og telemedicin kan gøre opfølgning mere fleksibel for patienten. Modellen skal definere, hvordan disse teknologier anvendes for at skabe værdi.
Konklusion: Byg bro mellem strategi og virkelighed
Design af en driftsmodel er en strategisk nødvendighed for enhver sundhedsorganisation, der ønsker at bygge bro mellem ambitiøse mål om bedre patientpleje og den komplekse virkelighed i den daglige drift. Ved at basere designet på klare principper som patient-centrering og fleksibilitet, og ved at bruge strukturerede værktøjer til at analysere både interne kapabiliteter og eksterne påvirkninger, kan organisationer skabe et robust fundament. En vellykket driftsmodel er ikke et statisk dokument, men en levende ramme, der muliggør agilitet, effektivitet og en konsekvent levering af sundhedsydelser af højeste kvalitet. Det er investeringen i en sundere fremtid for både patienter og sundhedspersonale.
Hvis du vil læse andre artikler, der ligner Driftsmodeller i Sundhedssektoren: Vejen til Pleje, kan du besøge kategorien Sundhed.

