18/10/1999
Et hospital er et komplekst økosystem, hvor utallige processer skal fungere i harmoni for at sikre den bedst mulige patientpleje. Et af de mest kritiske aspekter i denne komplekse drift er kapacitetsstyring. Dette handler om meget mere end blot antallet af sengepladser; det dækker over en holistisk tilgang til at optimere alle tilgængelige ressourcer – fra personale og udstyr til operationsstuer og støttefunktioner. En effektiv styring af hospitalskapacitet er afgørende for at reducere ventetider, forbedre patientresultater og sikre et bæredygtigt arbejdsmiljø for sundhedspersonalet. Uden en gennemtænkt strategi kan selv det mest moderne hospital hurtigt blive overbelastet, hvilket fører til flaskehalse, forsinkelser og i sidste ende en forringet kvalitet i plejen.
- Hvad er Hospitalskapacitet? Et System af Mange Dele
- 10 Bedste Praksisser for at Forbedre Patientflow og Kapacitet
- 1. Strømlin Anmodninger om Sengepladser
- 2. Udpeg en Sengekoordinator
- 3. Understøt Fleksible Bemandingsplaner
- 4. Effektiv Overdragelse fra Skadestue til Sengeafdeling
- 5. Optimer Patienttransport
- 6. Start Udskrivelsesplanlægning ved Indlæggelsen
- 7. Dokumenter Årsager til Forsinkelser i Udskrivelse
- 8. Tilpas Rengøringsressourcer til Udskrivelsesmønstre
- 9. Afhold Daglige Kapacitetsmøder (Bed Huddles)
- 10. Del Data og Mål Performance
- Værktøjer og Tilgange til Optimering
- Sammenligning: Traditionel vs. Optimeret Kapacitetsstyring
- Ofte Stillede Spørgsmål (OSS)
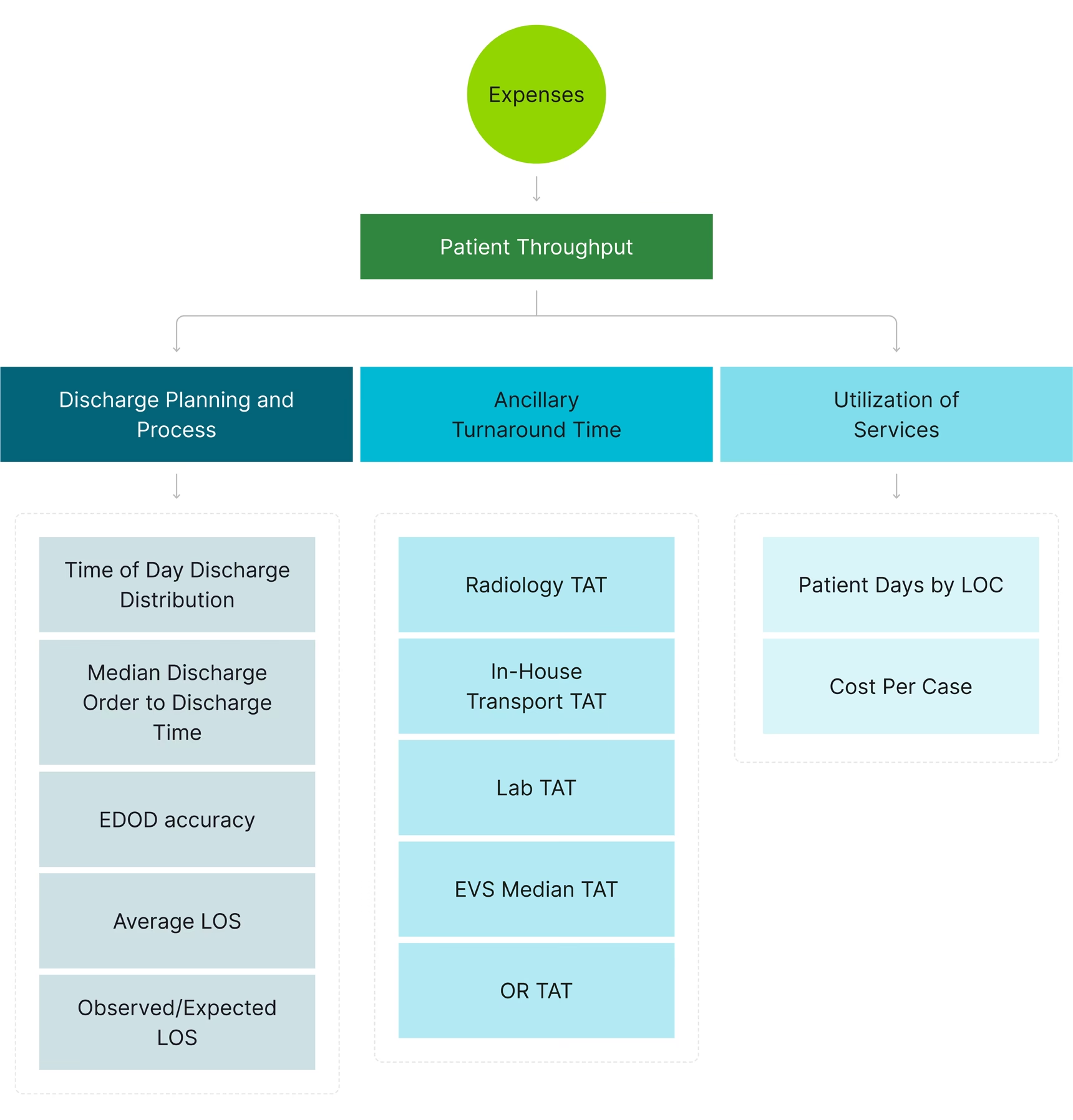
Hvad er Hospitalskapacitet? Et System af Mange Dele
For at forstå hospitalskapacitet må man se hospitalet som en levende organisme. Ligesom den menneskelige krop består af mange indbyrdes afhængige organer, består et hospitalssystem af adskillige dele, der alle er afgørende for den samlede funktion. En optimering af hele hospitalet kræver derfor, at man tager højde for alle disse dele og deres relationer.
Man kan opdele hospitalets system i flere lag:
- Filosofi og Ledelse: Dette er hospitalets fundament. Politikker, etiske retningslinjer og ledelsesprincipper definerer, hvordan hospitalet drives, og har en enorm indflydelse på alle andre dele af systemet. Det handler om hospitalets formål og værdier.
- Arkitektur og Design: Bygningens fysiske layout har stor betydning for effektiviteten. Placeringen af afdelinger, afstanden mellem operationsstuer og opvågning, og selv designet af patientstuer kan påvirke arbejdsgange og patientflow.
- Kerneaktiviteter: Dette er de mest synlige dele af hospitalet, såsom skadestuen, operationsstuer, sengeafdelinger og ambulatorier. Forskning har traditionelt fokuseret mest på at optimere disse områder, især gennem planlægning af operationer og styring af sengepladser.
- Støttefunktioner (Ancillary Components): Ofte oversete, men vitale funktioner som rengøring, sterilisation af udstyr, IT-systemer, vedligeholdelse og affaldshåndtering. En forsinkelse i rengøringen af en stue kan skabe en kædereaktion, der forsinker en ny patientindlæggelse og skaber en flaskehals på skadestuen.
- Menneskelige Ressourcer: Læger, sygeplejersker og andet personale er hospitalets vigtigste ressource. Korrekt vagtplanlægning, uddannelse og sikring af et godt arbejdsmiljø er afgørende for produktiviteten og kvaliteten af plejen.
- Eksterne Faktorer: Hospitalet påvirkes af både kontrollerbare (f.eks. forsyningskæder, parkeringsforhold) og ukontrollerbare faktorer (f.eks. pandemier, naturkatastrofer, befolkningsvækst). COVID-19-pandemien har tydeligt vist, hvor vigtigt det er at kunne tilpasse kapaciteten under pludselige spidsbelastninger.
10 Bedste Praksisser for at Forbedre Patientflow og Kapacitet
At maksimere kapaciteten handler ikke om at få personalet til at løbe hurtigere, men om at arbejde smartere. Succes kræver et tværfagligt samarbejde på tværs af alle afdelinger. Her er ti anerkendte metoder til at forbedre patientflow og udnytte ressourcerne bedst muligt.
1. Strømlin Anmodninger om Sengepladser
Så snart en læge beslutter, at en patient skal indlægges, skal anmodningen om en sengeplads sendes med det samme. Processen skal være standardiseret og indeholde al nødvendig information, så patienten kan tildeles den rette afdeling. Teknologiske løsninger, som automatiserer denne proces, kan reducere forsinkelser markant.
2. Udpeg en Sengekoordinator
En dedikeret sengekoordinator (ofte en erfaren sygeplejerske) kan have det overordnede ansvar for at gennemgå indkomne anmodninger og prioritere tildelingen af sengepladser. Denne person bør også aktivt besøge sengeafdelingerne for at identificere og løse barrierer for udskrivelse.
3. Understøt Fleksible Bemandingsplaner
Indlæggelsesmønstre er ofte forudsigelige baseret på historiske data (tid på dagen, ugedag). Afdelingerne bør have bemandingsplaner, der kan skaleres op og ned i takt med det forventede patientantal, så ressourcerne matcher behovet.
4. Effektiv Overdragelse fra Skadestue til Sengeafdeling
En standardiseret overdragelsesproces er essentiel. Ved at bruge en skabelon (f.eks. SBAR-modellen) kan relevant information hurtigt og præcist overføres elektronisk til sengeafdelingen, inden patienten fysisk ankommer. Dette giver personalet tid til at forberede sig.

5. Optimer Patienttransport
Analyser behovet for patienttransport mellem afdelingerne. Sørg for, at der er tilstrækkelige ressourcer til rådighed på de travleste tidspunkter af døgnet for at undgå, at patienter venter unødigt på at blive flyttet.
6. Start Udskrivelsesplanlægning ved Indlæggelsen
Diskuter den forventede udskrivelsesdato og kriterierne for udskrivelse med patienten og de pårørende allerede fra dag ét. Dette skaber klarhed og gør det muligt at planlægge transport og eventuel opfølgning i god tid, hvilket reducerer uforudsete forsinkelser på selve udskrivelsesdagen.
7. Dokumenter Årsager til Forsinkelser i Udskrivelse
Når en udskrivelse forsinkes, skal årsagen systematisk registreres. Ved at analysere disse data kan hospitalet identificere de hyppigste barrierer (f.eks. ventetid på medicin, transport eller plads på plejehjem) og iværksætte målrettede forbedringstiltag.
8. Tilpas Rengøringsressourcer til Udskrivelsesmønstre
Rengøringspersonalet (Environmental Services, EVS) spiller en nøglerolle. Deres vagtplaner bør afspejle, hvornår de fleste patienter udskrives, så stuerne hurtigt kan blive rengjort og klar til den næste patient. Øjeblikkelig notifikation til EVS, når en patient forlader stuen, er afgørende.
9. Afhold Daglige Kapacitetsmøder (Bed Huddles)
Korte, daglige møder (morgen og eftermiddag) med deltagelse fra ledelse, skadestue, operationsgang, sengeafdelinger, rengøring og andre relevante afdelinger er yderst effektive. Her gennemgås forventede indlæggelser og udskrivelser, og der aftales konkrete handlinger for at løse potentielle flaskehalse.
10. Del Data og Mål Performance
Gør nøgletal for patientflow synlige for alle relevante medarbejdere. Mål f.eks. tiden fra anmodning om seng til tildeling, eller fra udskrivelsesordre til patienten forlader hospitalet. Disse data er uundværlige for at prioritere forbedringsindsatser og fejre succeser.
Værktøjer og Tilgange til Optimering
Moderne hospitaler anvender en række værktøjer for at opnå en bedre ressourceallokering. Store sundhedssystemer bruger ofte centrale kommandocentraler, der i realtid overvåger patientflow, sengebelægning og personaleressourcer på tværs af flere hospitaler. Ved hjælp af data fra elektroniske patientjournaler (EPJ) kan man analysere tendenser og forudsige fremtidige behov for indlæggelser og ressourcer. Dette muliggør en mere proaktiv planlægning.

Forskning inden for operationsanalyse anvender også matematiske modeller til at optimere komplekse systemer. Disse kan være:
- Deterministiske modeller: Bruger faste, kendte variabler til at planlægge f.eks. operationsprogrammer.
- Stokastiske modeller: Tager højde for usikkerhed og tilfældige variationer (f.eks. antallet af akutte patienter), hvilket giver et mere realistisk billede og hjælper med at bygge robusthed ind i systemet.
Disse analytiske tilgange hjælper med at besvare komplekse spørgsmål om alt fra den optimale placering af udstyr til den mest effektive vagtplan for sygeplejersker.
Sammenligning: Traditionel vs. Optimeret Kapacitetsstyring
| Aspekt | Traditionel Tilgang | Optimeret Tilgang |
|---|---|---|
| Kommunikation | Fragmenteret, ofte via telefon og manuelle processer. | Integreret og automatiseret via IT-systemer og dashboards. |
| Planlægning | Reaktiv, baseret på øjeblikkets behov. | Proaktiv, baseret på dataanalyse og forudsigelser. |
| Udskrivelse | Planlægges sent i forløbet, ofte på selve dagen. | Planlægges fra indlæggelsens start med løbende opfølgning. |
| Rengøring (EVS) | Betragtes som en separat service uden integration i patientflow. | Integreret som en kritisk del af sengeomsætningen. |
| Ansvar | Hver afdeling fokuserer på egne udfordringer. | Et fælles, tværfagligt ansvar for hele hospitalets flow. |
Ofte Stillede Spørgsmål (OSS)
Hvorfor er kapacitetsstyring vigtigere nu end nogensinde?
Presset på sundhedsvæsenet stiger på grund af en aldrende befolkning, flere patienter med kroniske sygdomme og øgede forventninger. Samtidig er der økonomiske begrænsninger. Effektiv optimering af eksisterende ressourcer er derfor den eneste bæredygtige vej frem for at sikre pleje af høj kvalitet.
Hvilken rolle spiller teknologi i hospitalskapacitet?
Teknologi er en afgørende medspiller. Elektroniske patientjournaler (EPJ) leverer data til analyse, realtids-dashboards giver overblik over belægning, og automatiserede systemer til sengetildeling og kommunikation kan fjerne manuelle flaskehalse og frigøre tid for personalet til patientpleje.
Er kapacitetsstyring kun et problem for store hospitaler?
Nej, principperne for god kapacitetsstyring gælder for hospitaler i alle størrelser. Selvom udfordringerne kan variere, vil alle sundhedsinstitutioner have gavn af at forbedre deres patientflow, kommunikation og ressourceudnyttelse.
Hvem er ansvarlig for kapacitetsstyring på et hospital?
Det er en holdsport. Ansvaret ligger ikke hos en enkelt person eller afdeling, men er et fælles anliggende, der involverer hospitalsledelsen, afdelingsledere, læger, sygeplejersker, case managers, rengøringspersonale og IT-afdelingen. Succes afhænger af et stærkt tværfagligt samarbejde.
Afslutningsvis er optimering af hospitalskapacitet en kontinuerlig rejse, ikke en endelig destination. Det kræver en kulturændring, hvor alle afdelinger ser sig selv som en del af et større, sammenhængende system. Ved at implementere smartere processer, udnytte teknologi og fremme et tæt samarbejde kan hospitaler ikke kun håndtere det nuværende pres, men også bygge et mere robust og patientcentreret sundhedsvæsen for fremtiden.
Hvis du vil læse andre artikler, der ligner Optimer Hospitalskapacitet: Nøglen til Bedre Pleje, kan du besøge kategorien Sundhed.

