03/07/2008
En dybdegående guide til medicinsk behandling af diabetes
At leve med diabetes indebærer en daglig indsats for at holde sit blodsukker stabilt. For mange er medicin en afgørende del af denne balance, i samspil med kost og motion. Verdenen af diabetesmedicin kan virke kompleks, men at forstå de forskellige typer, deres virkning og potentielle bivirkninger er nøglen til en vellykket behandling og forebyggelse af komplikationer. Denne artikel vil guide dig gennem de vigtigste aspekter af medicinsk diabetesbehandling, fra de første piller til insulin og håndtering af bivirkninger.
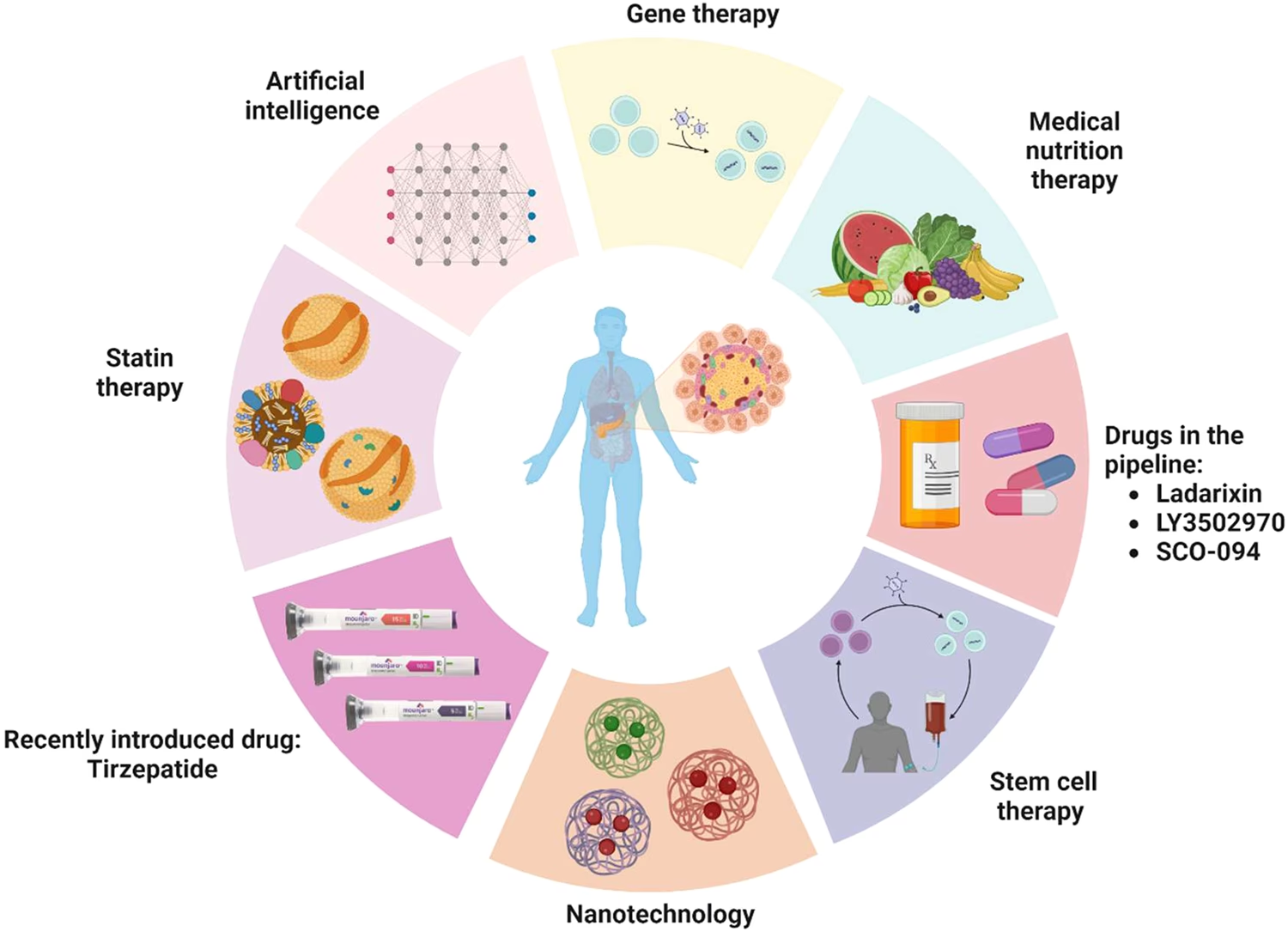
Medicin til behandling af type 2-diabetes
De fleste personer med type 2-diabetes har brug for medicin til at hjælpe med at kontrollere deres blodsukker. Behandlingen er individuel og tilpasses over tid i takt med, at sygdommen udvikler sig. Din læge vil i samarbejde med dig finde den bedste løsning baseret på dit helbred, livsstil og personlige præferencer.
Forskellige typer af blodsukkersænkende medicin
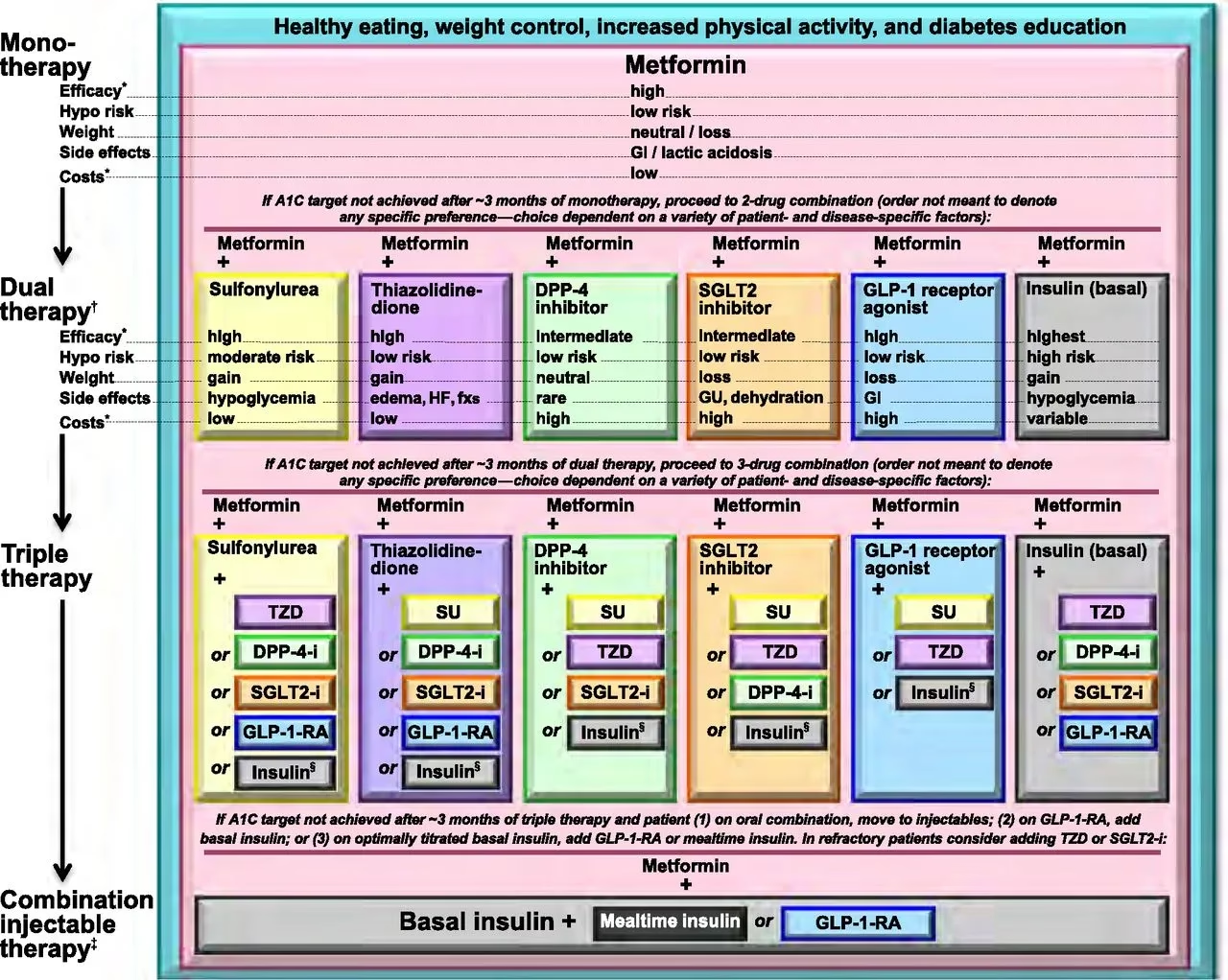
Der findes en række forskellige medicintyper, som alle virker på forskellige måder for at regulere blodsukkeret. Ofte starter man med ét præparat, men mange får med tiden brug for en kombination af flere lægemidler.
Metformin (Biguanider)
Metformin er typisk det første valg til behandling af type 2-diabetes. Det er ikke egnet for alle, men for de fleste er det en effektiv og sikker start. Metformin virker primært ved at reducere den mængde glukose (sukker), som leveren frigiver til blodbanen. Derudover hjælper det kroppens celler med at blive mere følsomme over for den insulin, kroppen selv producerer.
Sulfonylurinstoffer
Denne gruppe af lægemidler virker ved at stimulere bugspytkirtlen til at producere mere insulin. De kan bruges alene, hvis metformin ikke er en mulighed, eller i kombination med andre medicintyper, hvis blodsukkeret ikke er tilstrækkeligt kontrolleret.
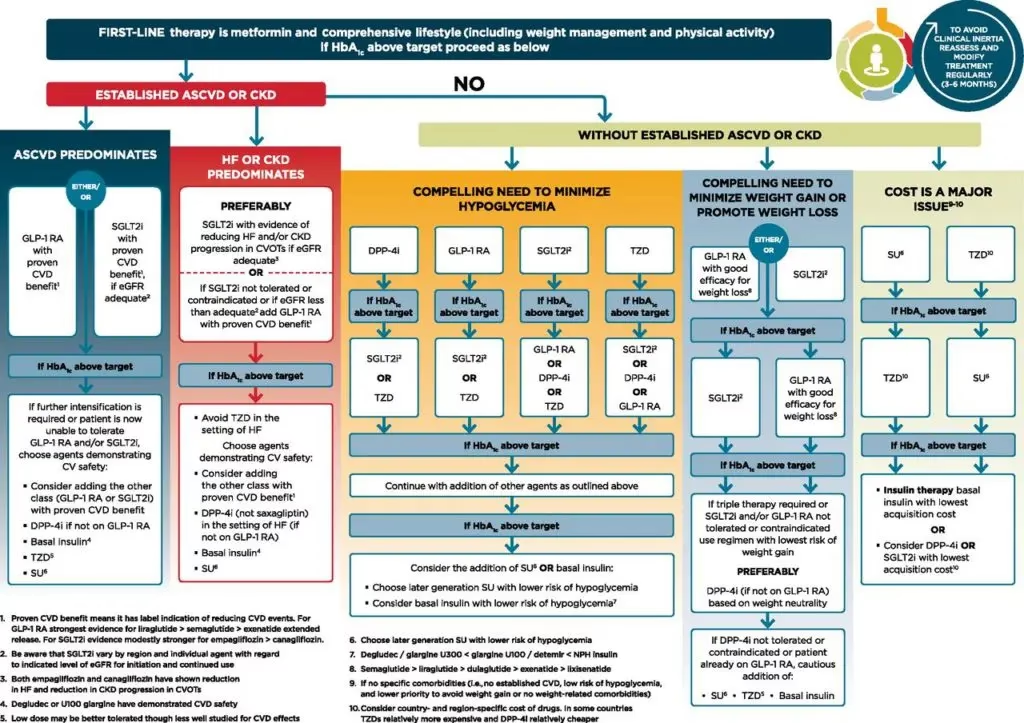
SGLT2-hæmmere
SGLT2-hæmmere virker ved at få nyrerne til at udskille mere glukose via urinen. Dette sænker blodsukkeret effektivt. Disse lægemidler er særligt gavnlige for personer med type 2-diabetes, som også har hjerte-kar-sygdom eller er i høj risiko for at udvikle det, da de har vist sig at have en beskyttende effekt på hjertet.
Andre medicintyper
Udover de nævnte findes der flere andre klasser af medicin, som kan indgå i behandlingen:
- GLP-1-agonister: Disse lægemidler efterligner et naturligt hormon, der øger insulinproduktionen ved måltider, nedsætter leverens sukkerproduktion og dæmper appetitten. De gives oftest som en injektion.
- DPP-4-hæmmere: De virker ved at forhindre nedbrydningen af kroppens egne hormoner (inkretiner), som hjælper med at regulere blodsukkeret. Dette fører til øget insulinfrigørelse og mindre glukose fra leveren.
- Thiazolidindioner (Glitazoner): Denne type medicin øger cellernes følsomhed over for insulin, hvilket hjælper med at fjerne sukker fra blodet.
Sammenligning af medicintyper
For at give et bedre overblik er her en tabel, der sammenligner nogle af de mest almindelige medicintyper til type 2-diabetes.
| Medicintype | Primær virkningsmåde | Typiske fordele | Almindelige bivirkninger |
|---|---|---|---|
| Metformin | Nedsætter glukoseproduktion i leveren | Vægtneutral, lav risiko for hypoglykæmi | Mave-tarm-gener |
| Sulfonylurinstoffer | Øger bugspytkirtlens insulinproduktion | Effektiv blodsukkersænkning | Risiko for hypoglykæmi, vægtøgning |
| SGLT2-hæmmere | Øger glukoseudskillelse i urinen | Vægttab, blodtrykssænkning, hjertebeskyttelse | Urinvejs- og svampeinfektioner |
| GLP-1-agonister | Efterligner tarmhormoner, øger insulin | Stort vægttab, hjertebeskyttelse | Kvalme, opkastning |
Insulinbehandling: Et vigtigt værktøj
Alle med type 1-diabetes skal tage insulin for at overleve. For personer med type 2-diabetes kan insulinbehandling blive nødvendig, når kroppen ikke længere selv kan producere nok insulin til at dække behovet, selv med tabletbehandling. At starte på insulin er ikke et tegn på, at man har fejlet, men et naturligt skridt i sygdomsudviklingen for mange.
Insulin kan ikke tages som en pille, da det ville blive nedbrudt i maven. Derfor skal det injiceres. Dette gøres typisk med en brugervenlig insulinpen. Det er vigtigt at rotere injektionsstederne (f.eks. mave, lår, baller) for at undgå, at huden bliver irriteret eller fortykket, hvilket kan påvirke insulinoptagelsen.
Komplikationer og bivirkninger ved insulin
Selvom insulin er livsvigtigt, kan behandlingen medføre visse komplikationer og bivirkninger. Den mest almindelige er hypoglykæmi.

Hypoglykæmi (for lavt blodsukker)
Hypoglykæmi er den hyppigste komplikation ved insulinbehandling. Det opstår, når blodsukkeret falder til et for lavt niveau (typisk under 3,9 mmol/L). Risikoen stiger, jo tættere man forsøger at komme på et normalt blodsukkerniveau.
- Milde til moderate symptomer: Hovedpine, svedeture, hjertebanken, svimmelhed, sløret syn, uro og forvirring.
- Alvorlige symptomer: Kramper og bevidstløshed.
Det er afgørende at lære at genkende symptomerne. Behandlingen er at indtage hurtigtvirkende kulhydrater, f.eks. druesukker eller juice. Personer i risiko for alvorlig hypoglykæmi bør have glukagon tilgængeligt, som kan gives af pårørende i en nødsituation.
Mindre almindelige komplikationer
Andre, sjældnere bivirkninger ved insulinbehandling omfatter:
- Allergiske reaktioner: Lokale reaktioner ved indstiksstedet (rødme, kløe) er sjældne og forsvinder ofte af sig selv. Generaliserede allergiske reaktioner er ekstremt sjældne.
- Lipohypertrofi: Fortykkelse af fedtvævet under huden på grund af gentagne injektioner på samme sted. Dette kan undgås ved at rotere injektionsstederne.
- Lipoatrofi: Et tab af fedtvæv under huden, hvilket er blevet meget sjældent med moderne insulintyper.
- Hypokaliæmi: Et lavt niveau af kalium i blodet, hvilket primært ses i akutte situationer ved intravenøs insulinbehandling.
Medicin til at forebygge følgesygdomme
Behandling af diabetes handler om mere end blot at kontrollere blodsukkeret. Det er lige så vigtigt at forebygge de langsigtede følgesygdomme, især hjerte-kar-sygdomme som blodpropper i hjertet og hjernen.
Statiner (kolesterolsænkende medicin)
Personer med diabetes har en øget risiko for hjerte-kar-sygdom. Statiner er en type medicin, der sænker niveauet af skadeligt LDL-kolesterol i blodet og beskytter blodårernes vægge. Mange med diabetes vil blive tilbudt behandling med statiner for at reducere denne risiko.
Blodtrykssænkende medicin
Højt blodtryk er en anden stor risikofaktor for hjerte-kar-sygdom og nyreskade. Derfor er det vigtigt at holde blodtrykket under kontrol. Der findes mange typer blodtrykssænkende medicin (f.eks. ACE-hæmmere, betablokkere), og din læge vil finde den type, der passer bedst til dig. Nogle gange gives denne medicin også for at beskytte nyrerne, selvom blodtrykket er normalt.

Spørgsmål du kan stille din læge
En god dialog med din behandler er afgørende. Vær ikke bange for at stille spørgsmål, så du kan træffe informerede beslutninger sammen med din læge. Her er nogle forslag:
- Hvorfor anbefaler du netop denne medicin til mig?
- Hvad er fordelene og ulemperne ved denne behandling?
- Hvordan og hvornår skal jeg tage medicinen?
- Hvilke bivirkninger skal jeg være opmærksom på?
- Hvor hurtigt kan jeg forvente at se en effekt?
- Hvad gør vi, hvis denne medicin ikke virker tilstrækkeligt?
- Findes der andre behandlingsmuligheder?
Ofte Stillede Spørgsmål (FAQ)
Hvilken medicin er bedst til type 2-diabetes?
Der findes ikke én "bedste" medicin for alle. Valget afhænger af mange individuelle faktorer, herunder dit blodsukkerniveau, andre helbredsproblemer (især hjerte- eller nyresygdom), vægt og personlige præferencer. Metformin er dog ofte det første valg for de fleste.
Er insulin en god behandling for type 2-diabetes?
Ja, absolut. Insulin er en meget effektiv og ofte nødvendig behandling for type 2-diabetes, især når sygdommen har udviklet sig over flere år. Det hjælper med at opnå en god blodsukkerkontrol og forbedre livskvaliteten, når tabletter alene ikke længere er tilstrækkelige.
Hvad er den mest almindelige bivirkning ved insulin?
Den mest almindelige og vigtigste bivirkning er hypoglykæmi, altså for lavt blodsukker. Det er afgørende at lære symptomerne at kende og vide, hvordan man skal handle for at få blodsukkeret op igen hurtigt.
Skal jeg tage medicin resten af livet?
Diabetes er for de fleste en kronisk sygdom, som kræver livslang behandling og opfølgning. Det betyder, at medicin ofte vil være en permanent del af din behandling. Målet er at leve et langt og sundt liv ved at holde sygdommen og dens potentielle komplikationer i skak.
Hvis du vil læse andre artikler, der ligner Håndtering af diabetes med medicin og forebyggelse, kan du besøge kategorien Sundhed.