16/11/2020
Type 1 diabetes mellitus (T1DM) er en kompleks autoimmun sygdom, der påvirker millioner af mennesker verden over. I årtier har den videnskabelige konsensus primært fokuseret på T-cellernes rolle som de primære angribere, der ødelægger de insulinproducerende betaceller i bugspytkirtlen. Men et voksende antal forskningsresultater peger nu på en anden afgørende aktør i dette immunologiske drama: B-cellerne. Selvom de længe blev betragtet som sekundære spillere, tyder nyere evidens på, at B-celler ikke blot er passive tilskuere, men aktive medskyldige i udviklingen og progressionen af T1DM. At forstå deres præcise rolle er ikke kun en akademisk øvelse; det åbner døren for helt nye behandlingsstrategier, der kan forsinke eller endda forhindre sygdommens udbrud.
Hvad er Type 1 Diabetes og dens konsekvenser?
T1DM er kendetegnet ved, at kroppens eget immunsystem fejlagtigt identificerer og ødelægger betacellerne i de Langerhanske øer i bugspytkirtlen. Disse celler er kroppens eneste kilde til insulin, et hormon, der er essentielt for at regulere blodsukkerniveauet. Uden insulin kan kroppens celler ikke optage glukose fra blodet, hvilket fører til hyperglykæmi (højt blodsukker). Dette resulterer i en livslang afhængighed af ekstern insulinbehandling og pålægger en enorm byrde for både patienter og sundhedssystemet.
Ud over den daglige håndtering af blodsukker er T1DM forbundet med en øget risiko for alvorlige følgesygdomme, herunder hjerte-kar-sygdomme, retinopati (øjenbeskadigelse), neuropati (nerveskader) og diabetisk nyresygdom (DKD). Op mod 30% af patienter med T1DM udvikler DKD, som er den førende årsag til nyresvigt i den vestlige verden. Interessant nok er tidlige tegn på nyrepåvirkning ofte til stede allerede ved diagnosetidspunktet for T1DM, hvilket indikerer, at de samme immunologiske processer, der ødelægger betacellerne, også kan spille en rolle i udviklingen af komplikationer.
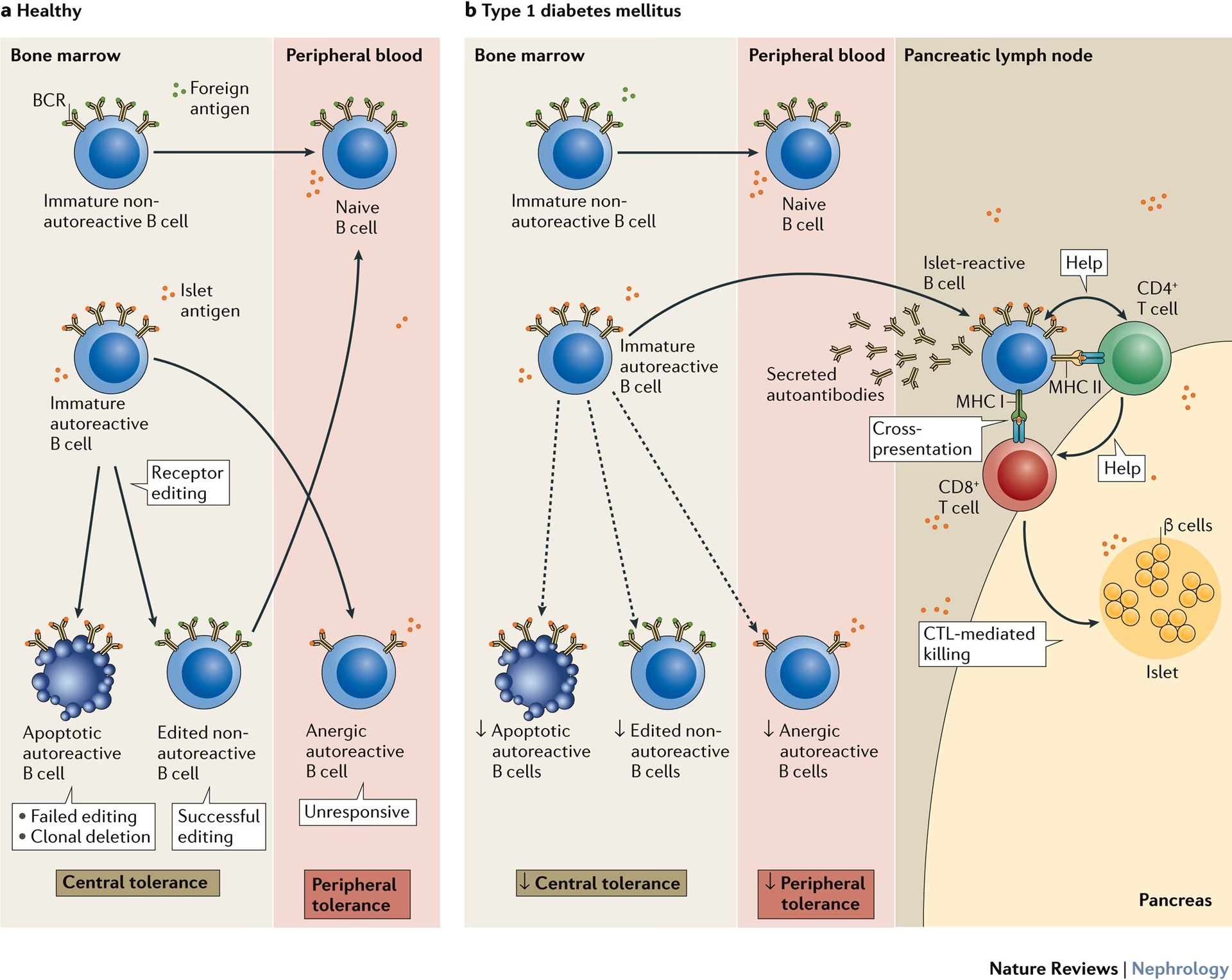
Immunsystemets fine balance: Tolerance
I en sund krop er immunsystemet nøje reguleret for at undgå at angribe kroppens egne celler. Denne selvbeskyttelse kaldes immunologisk tolerance. For B-cellernes vedkommende sker denne kontrol på to hovedniveauer:
- Central tolerance: Dette foregår i knoglemarven, hvor B-celler dannes. Op mod 70% af nydannede B-celler har potentialet til at reagere mod kroppens egne antigener (selvreaktive). Immunsystemet har en genial mekanisme kaldet 'receptor editing', hvor B-cellen modificerer sin receptor for ikke længere at være selvreaktiv. Hvis dette mislykkes, instrueres cellen til at begå selvmord (apoptose).
- Perifer tolerance: Nogle selvreaktive B-celler undslipper kontrollen i knoglemarven og kommer ud i blodbanen. Her møder de en anden kontrolmekanisme kaldet 'anergi'. En anergisk B-celle er i en slags dvaletilstand, hvor den er ude af stand til at blive aktiveret, formere sig eller producere antistoffer, selvom den møder sit selv-antigen.
Hos personer, der udvikler T1DM, er disse tolerance-mekanismer defekte. En kombination af genetisk sårbarhed og miljømæssige faktorer (som f.eks. virusinfektioner) gør det muligt for selvreaktive B-celler at undslippe kontrolposterne og blive aktive, hvilket starter den autoimmune proces.
B-cellernes mange roller i T1DM
Forskning, især i dyremodeller som den ikke-fede diabetiske (NOD) mus, har afsløret, at B-celler er absolut nødvendige for udviklingen af diabetes. Uden B-celler udvikler disse mus ikke sygdommen. Men hvordan bidrager de præcist?
Den vigtigste rolle: Antigenpræsentation
Den måske mest afgørende funktion for B-celler i T1DM er deres evne til at fungere som antigenpræsenterende celler (APC'er). Forestil dig T-celler som soldater, der har brug for præcise ordrer for at angribe. B-cellerne fungerer som de efterretningsofficerer, der finder fjenden (i dette tilfælde proteiner fra betacellerne, f.eks. insulin), optager dem, bearbejder dem og præsenterer små stykker (antigener) for T-cellerne. Denne præsentation er det 'go'-signal, der aktiverer de destruktive T-celler, som derefter migrerer til bugspytkirtlen for at udføre deres ødelæggende mission.
Studier har vist, at hvis man genetisk fjerner B-cellernes evne til at præsentere antigener, forhindres udviklingen af T1DM i mus. Dette understreger, at B-cellernes rolle som aktivatorer for T-celler er helt central.
Produktion af autoantistoffer: Et tegn på fare
B-cellers mest kendte funktion er at producere antistoffer. Ved T1DM producerer de autoantistoffer – antistoffer rettet mod kroppens egne proteiner. De mest almindelige er antistoffer mod insulin (IAA), GAD65, IA-2 og ZnT8. Tilstedeværelsen af disse autoantistoffer i blodet er en af de stærkeste forudsigere for, hvem der vil udvikle T1DM. En person med flere forskellige autoantistoffer har en næsten 100% risiko for at udvikle sygdommen i løbet af livet.
Paradoksalt nok ser det dog ikke ud til, at selve autoantistofferne forårsager den store skade på betacellerne. Behandlinger, der fjerner B-celler, men lader de antistofproducerende plasmaceller være i fred, har stadig en positiv effekt. Derfor betragtes produktionen af autoantistoffer i høj grad som et 'epifænomen' – et biprodukt af den underliggende fejl i B-celle-tolerancen og et klart signal om, at immunsystemet er på afveje.

B-celler i kampzonen: Bugspytkirtlen
Undersøgelser af væv fra bugspytkirtlen hos afdøde T1DM-patienter har givet et unikt indblik i, hvad der sker lokalt. Man har fundet to forskellige mønstre af immuninfiltration:
- CD20hi-profil: En høj koncentration af B-celler (CD20 er en markør på B-celler). Dette mønster ses oftest hos børn, der diagnosticeres før 7-årsalderen, og er forbundet med et hurtigere og mere aggressivt tab af betaceller.
- CD20lo-profil: Få B-celler til stede. Dette ses typisk hos personer, der diagnosticeres efter 13-årsalderen.
Disse fund tyder på, at B-celler spiller en særligt aggressiv rolle i den tidlige debut af sygdommen, og at patienter med en CD20hi-profil potentielt vil have størst gavn af behandlinger rettet mod B-celler.
Sammenligning: B-cellers funktion
For at illustrere forskellen kan vi opstille en simpel tabel:
| Funktion | Hos en rask person | Hos en person med T1DM |
|---|---|---|
| Reaktion på egne antigener | Selvreaktive B-celler elimineres eller gøres inaktive (tolerance). | Tolerance-mekanismer svigter; selvreaktive B-celler overlever og aktiveres. |
| Antigenpræsentation | Præsenterer primært fremmede antigener (f.eks. fra vira). | Præsenterer kroppens egne proteiner (f.eks. insulin) til T-celler og aktiverer dem. |
| Antistofproduktion | Producerer antistoffer mod infektioner. | Producerer autoantistoffer, der fungerer som sygdomsmarkører. |
Behandlingsmuligheder: At målrette B-cellerne
Den voksende forståelse for B-cellernes rolle har naturligvis ført til interesse for B-celle-depletering som en potentiel behandling. Lægemidler som Rituximab, et monoklonalt antistof, der specifikt fjerner CD20-positive B-celler fra cirkulationen, er blevet testet i kliniske forsøg.
Resultaterne har vist, at behandling med Rituximab hos nydiagnosticerede patienter kan bevare den resterende betacellefunktion og forsinke behovet for insulin i op til et år. Effekten aftager dog over tid, og behandlingen kan ikke 'nulstille' immunsystemets grundlæggende fejl. De selvreaktive B-celler, der vender tilbage efter behandlingen, er lige så problematiske som dem, der var der før. Dette indikerer, at B-celle-terapi er mest effektiv, hvis den gives meget tidligt i sygdomsforløbet, måske endda før symptomerne opstår hos personer i højrisikogrupper (f.eks. dem med flere autoantistoffer).
Ofte Stillede Spørgsmål
Er T-celler så ikke vigtige i Type 1 Diabetes?
Jo, absolut. T-celler er stadig de primære 'bødler', der udfører selve ødelæggelsen af betacellerne. Men B-cellerne spiller en uundværlig rolle som 'igangsættere' og 'instruktører', der aktiverer og dirigerer T-cellerne. Uden B-cellernes hjælp ville T-cellernes angreb være langt mindre effektivt, og i nogle tilfælde ville det slet ikke finde sted.
Hvad er forskellen på B-celler og plasmaceller?
En B-celle er en type hvidt blodlegeme, der kan genkende et specifikt antigen. Når en B-celle bliver fuldt aktiveret, udvikler den sig til en plasmacelle. En plasmacelle er en fuldt specialiseret 'antistoffabrik', der pumper store mængder antistoffer ud i blodet. Behandlinger som Rituximab fjerner B-cellerne, men påvirker typisk ikke de allerede eksisterende plasmaceller.
Kan denne viden bruges til at forhindre Type 1 Diabetes?
Det er det store håb. Ved at identificere individer i høj risiko (via screening for autoantistoffer) kan man forestille sig fremtidige behandlinger, der specifikt retter sig mod de selvreaktive B-celler, før de når at aktivere T-cellerne og forårsage uoprettelig skade på bugspytkirtlen. Forskningen på dette område er i rivende udvikling.
Konklusion: Et nyt paradigme i forståelsen af T1DM
B-cellen er gået fra at være en fodnote til at være et centralt kapitel i historien om Type 1 Diabetes. Deres rolle som essentielle antigenpræsenterende celler, der orkestrerer det autoimmune angreb, er nu veletableret. Denne indsigt ændrer ikke kun vores grundlæggende forståelse af sygdommen, men baner også vejen for en ny generation af terapier. Ved at fokusere på B-cellerne håber forskere ikke kun på at kunne behandle T1DM mere effektivt, men potentielt at kunne gribe ind i den autoimmune proces, før den løber løbsk, og dermed bevare betacellefunktionen og forbedre livskvaliteten for millioner af mennesker.
Hvis du vil læse andre artikler, der ligner B-cellers rolle i Type 1 Diabetes, kan du besøge kategorien Sundhed.
