13/05/2007
Hæmatologiske nødsituationer er en gruppe af livstruende tilstande, der stammer fra blodet og de bloddannende organer, primært knoglemarven. Disse tilstande kræver øjeblikkelig diagnose og behandling for at undgå alvorlige komplikationer eller død. Forståelse for disse sygdomme, deres symptomer og den indledende håndtering er afgørende for både patienter, pårørende og sundhedspersonale. I denne artikel vil vi dykke ned i de mest almindelige hæmatologiske nødsituationer, hvordan man genkender dem, og hvilke behandlingsmuligheder der findes.
Hvad er en Hæmatologisk Nødsituation?
En hæmatologisk nødsituation opstår, når en underliggende blodsygdom pludselig forværres eller manifesterer sig med akutte, alvorlige symptomer. Dette kan skyldes en hurtig vækst af kræftceller, en alvorlig forstyrrelse i blodets evne til at størkne, en kritisk mangel på blodceller, eller at blodet bliver for tykt. Disse situationer kan påvirke flere organsystemer samtidigt, herunder nyrerne, lungerne, hjernen og hjertet. Hurtig intervention er nøglen, da tilstandene kan udvikle sig fatalt inden for timer eller dage.
Almindelige Typer af Hæmatologiske Nødsituationer
Der findes flere forskellige tilstande, som klassificeres som hæmatologiske nødsituationer. Her er nogle af de mest kritiske:
Akut Leukæmi
Akut leukæmi, især akut myeloid leukæmi (AML) og akut lymfoblastær leukæmi (ALL), kan præsentere sig som en nødsituation. Dette sker, når et stort antal umodne hvide blodlegemer (blaster) oversvømmer knoglemarv og blodbanen. Dette fører til en tilstand kaldet leukostase, hvor de mange celler gør blodet tykt og klistret, hvilket kan blokere små blodkar i lungerne og hjernen. Symptomer inkluderer åndenød, forvirring, hovedpine og i alvorlige tilfælde slagtilfælde eller respirationssvigt. Samtidig undertrykkes produktionen af normale blodceller, hvilket fører til alvorlig anæmi (træthed, bleghed), trombocytopeni (blødningstendens) og neutropeni (høj infektionsrisiko).
Dissemineret Intravaskulær Koagulation (DIC)
DIC er en kompleks og farlig tilstand, hvor kroppens system for blodstørkning, kendt som koagulation, bliver overaktiveret. Dette fører til dannelsen af talrige små blodpropper i hele blodbanen. Disse blodpropper kan blokere blodforsyningen til vitale organer som nyrer, lever og lunger. Samtidig opbruger kroppen sine blodplader og koagulationsfaktorer i processen, hvilket paradoksalt nok resulterer i en alvorlig blødningstendens. DIC udløses ofte af andre alvorlige tilstande som sepsis, traumer eller visse kræftsygdomme. Symptomerne er en farlig blanding af blødning fra slimhinder, hud og indstikssteder samt tegn på organsvigt.
Tumorlysesyndrom (TLS)
TLS opstår, når et stort antal kræftceller dør hurtigt, ofte som følge af effektiv kemoterapi, men det kan også ske spontant i hurtigtvoksende tumorer som Burkitts lymfom eller visse former for leukæmi. Når cellerne går i stykker, frigiver de deres indhold i blodbanen. Dette inkluderer store mængder urinsyre, kalium og fosfat. Høje niveauer af disse stoffer kan forårsage akut nyresvigt, hjerterytmeforstyrrelser, kramper og i værste fald hjertestop. Forebyggende behandling er afgørende for patienter i høj risiko.
Hyperviskositetssyndrom
Dette syndrom opstår, når blodet bliver unormalt tykt (høj viskositet). Det ses oftest hos patienter med myelomatose (knoglemarvskræft), hvor der er en overproduktion af proteiner (paraproteiner), eller ved visse leukæmier med ekstremt høje celletal. Det tykke blod har svært ved at strømme gennem små blodkar, hvilket kan føre til symptomer som hovedpine, svimmelhed, synsforstyrrelser, forvirring og endda koma. Blødning fra næse og mund er også almindeligt, da de høje proteinniveauer kan forstyrre blodpladernes funktion.
Febril Neutropeni
Patienter, der modtager kemoterapi, har ofte et meget lavt antal neutrofile granulocytter, en type hvide blodlegemer, der er afgørende for bekæmpelse af bakterieinfektioner. En tilstand med lavt antal neutrofiler kaldes neutropeni. Hvis en patient med neutropeni udvikler feber, betragtes det som en medicinsk nødsituation – febril neutropeni. Uden et fungerende immunforsvar kan en ellers banal infektion hurtigt udvikle sig til en livstruende sepsis. Derfor kræver feber hos disse patienter øjeblikkelig indlæggelse og behandling med bredspektret antibiotika.
Sammenligning af Hæmatologiske Nødsituationer
For at give et bedre overblik, er her en tabel, der sammenligner nogle af de centrale nødsituationer:
| Tilstand | Primær Årsag | Nøglesymptomer | Umiddelbar Behandling |
|---|---|---|---|
| Leukostase (ved Akut Leukæmi) | Ekstremt højt antal kræftceller (blaster) i blodet. | Åndenød, forvirring, synsforstyrrelser, priapisme. | Akut kemoterapi, leukæferese (filtrering af blod). |
| DIC | Systemisk aktivering af koagulationssystemet. | Blødning og blodpropper samtidigt, organsvigt. | Behandling af udløsende årsag, transfusion af blodplader og plasma. |
| Tumorlysesyndrom (TLS) | Hurtig nedbrydning af kræftceller. | Kvalme, træthed, hjertebanken, kramper, nedsat urinproduktion. | Væsketerapi, medicin til at sænke urinsyre (Allopurinol/Rasburicase). |
| Hyperviskositetssyndrom | Forhøjet protein eller celletal i blodet. | Hovedpine, svimmelhed, sløret syn, blødning fra slimhinder. | Plasmaferese (udskiftning af plasma), kemoterapi. |
Diagnose og Behandling på Hospitalet
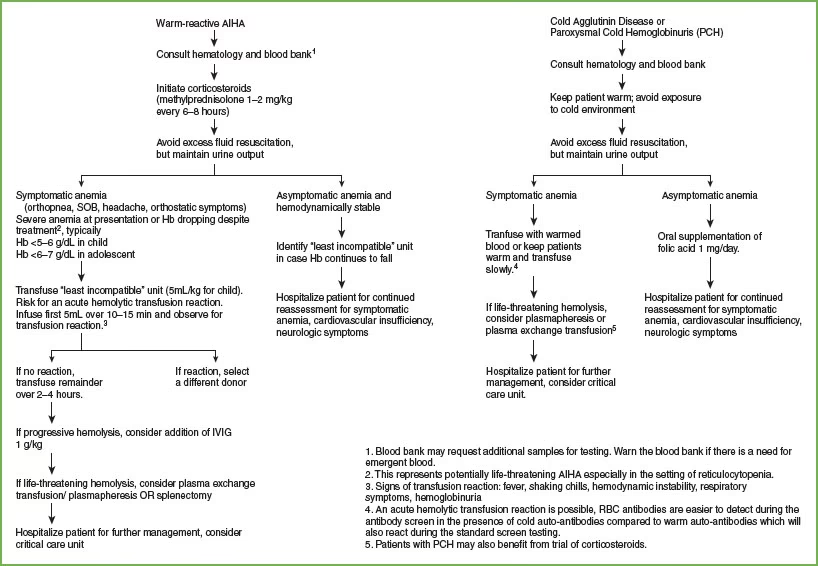
Når en patient mistænkes for en hæmatologisk nødsituation, er tiden kritisk. Diagnosen stilles typisk ved hjælp af en kombination af patientens symptomer, en fysisk undersøgelse og en række blodprøver. Disse prøver kan omfatte et fuldt blodbillede (hæmatologi), koagulationstest, nyre- og levertal samt måling af elektrolytter. En knoglemarvsundersøgelse kan også være nødvendig for at bekræfte en diagnose som akut leukæmi.
Behandlingen er todelt: Først og fremmest fokuseres der på at stabilisere patienten. Dette kan indebære ilttilskud, væsketerapi for at beskytte nyrerne, og blodtransfusion med røde blodlegemer eller blodplader. Dernæst rettes behandlingen mod den underliggende årsag. For eksempel vil en patient med leukostase have brug for akut kemoterapi for at reducere antallet af kræftceller, mens en patient med febril neutropeni straks vil få intravenøs antibiotika.
Ofte Stillede Spørgsmål (FAQ)
Kan en hæmatologisk nødsituation opstå hos en ellers rask person?
Ja, desværre. Mens mange af disse tilstande opstår hos patienter med en kendt kræftsygdom, kan en akut leukæmi debutere pludseligt hos en person, der indtil da har følt sig helt rask. Symptomer som unormal træthed, uforklarlige blå mærker, hyppige infektioner eller vedvarende feber bør altid føre til en lægeundersøgelse.
Hvad er den største risiko ved disse tilstande?
Den største risiko er multiorgansvigt. Når blodets funktion er alvorligt kompromitteret, enten gennem dårlig ilttransport, blødning, blodpropper eller infiltration af organer med kræftceller, kan kroppens vitale systemer (hjerne, hjerte, lunger, nyrer) hurtigt holde op med at fungere. Derfor er tidlig genkendelse og behandling altafgørende.
Er disse tilstande arvelige?
Generelt er de fleste hæmatologiske nødsituationer ikke direkte arvelige. Dog kan der være en vis arvelig disposition for visse typer af blodkræft. Hvis der er flere tilfælde af blodkræft i din nære familie, kan det være en god idé at drøfte det med din læge. Tilstande som DIC og TLS er komplikationer til andre sygdomme og er derfor ikke arvelige i sig selv.
Afslutningsvis er hæmatologiske nødsituationer alvorlige og komplekse medicinske tilstande, der kræver en høj grad af opmærksomhed. At kende til advarselstegnene og forstå vigtigheden af at søge øjeblikkelig lægehjælp kan gøre en afgørende forskel for udfaldet. Hurtig og korrekt håndtering på hospitalet er essentiel for at stabilisere patienten og behandle den underliggende årsag, hvilket i sidste ende kan redde liv.
Hvis du vil læse andre artikler, der ligner Hæmatologiske Nødsituationer: En Guide, kan du besøge kategorien Sundhed.