04/12/2002
For mange mennesker er tanken om at tilbringe sine sidste dage i vante og trygge rammer derhjemme et dybtfølt ønske. Alligevel viser virkeligheden et andet billede: Størstedelen af dødsfald i den vestlige verden finder sted på et hospital. Denne kløft mellem ønske og realitet rejser en række vigtige spørgsmål om plejen ved livets afslutning. Hvad kendetegner den sidste tid for patienter på hospitalet? Hvilke faktorer afgør, hvem der dør på en hospitalsstue, og hvordan kan sundhedsvæsenet forbedre kvaliteten af den sidste levetid? Forskning peger på komplekse mønstre og udfordringer, der spænder fra medicinske beslutninger til kommunikation mellem læger, sygeplejersker og pårørende.
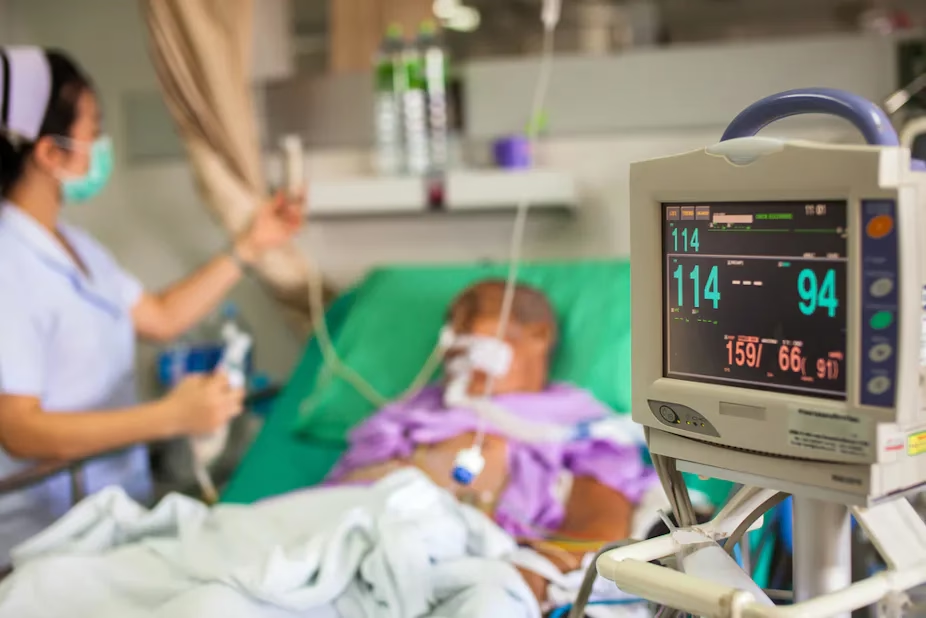
Hvem dør på hospitalet, og hvorfor?
En omfattende retrospektiv undersøgelse, der analyserede data fra over 20.000 afdøde patienter med kroniske sygdomme, afdækkede flere nøglefaktorer, der forudsiger, om en person dør på et hospital. Resultaterne viser, at det ikke er tilfældigt, hvem der tilbringer deres sidste tid i en hospitalsseng.
Patienter, der var yngre, havde flere samtidige sygdomme (komorbiditeter), eller var i kontakt med mange forskellige ambulante behandlere, havde en markant højere sandsynlighed for at dø på et hospital. Omvendt var patienter med demens eller kræft mindre tilbøjelige til at dø på hospitalet. Dette kan skyldes, at disse patientgrupper ofte har mere veletablerede forløb for palliativ pleje og hospice, som understøtter et ønske om at dø hjemme. Flere ambulante besøg hos den samme behandler var også forbundet med en lavere sandsynlighed for hospitalsdød, hvilket antyder, at et stærkt og kontinuerligt patient-behandler-forhold kan spille en afgørende rolle i at planlægge og respektere patientens sidste ønsker.
Studiet fandt også en bekymrende tendens: Selvom det samlede antal hospitalsdødsfald forblev stabilt mellem 2010 og 2015, steg andelen af patienter, der døde på et hospital uden for deres vante sundhedssystem. Disse patienter var ofte kendetegnet ved at have lavere uddannelse, kræft eller diabetes, færre komorbiditeter og færre tidligere indlæggelser. Denne gruppe er særligt sårbar, da vigtige oplysninger om patientens ønsker, såsom forhåndstilkendegivelser og livstestamenter, muligvis ikke er tilgængelige for det ukendte behandlerteam. Dette øger risikoen for, at plejen ikke afspejler patientens værdier og præferencer.
Kampen mod overbehandling i de sidste timer
Et centralt dilemma i plejen ved livets afslutning er balancen mellem at behandle og at lindre. Studier af patientforløb i de sidste 48 timer af livet afslører en vedvarende tendens til det, der kan betegnes som overbehandling. Selvom en patients død er forventet, udføres der ofte en række medicinske procedurer, som ikke bidrager til patientens komfort eller livskvalitet.
Dette inkluderer hyppige blodprøver, CT-scanninger, blodtransfusioner og endda kunstig ernæring. Litteraturen viser, at over halvdelen af patienter, hvis død er stærkt forventet, stadig får taget blodprøver i deres sidste levedøgn. Denne praksis kan skyldes flere faktorer. For klinikere kan usikkerhed om prognosen og sygdomsforløbet fungere som en begrundelse for at fortsætte diagnostik og behandling. Det kan opfattes som en måde at udskyde de svære samtaler om livets afslutning på. Resultatet er en unødvendig byrde for den døende patient og en afvigelse fra det primære mål: at sikre en fredfyldt og værdig død.

Symptomkontrol: Fokus på smerter og åndenød
En af de vigtigste opgaver i den sidste levetid er effektiv symptomkontrol. Desværre er dette en vedvarende udfordring. Smerter og åndenød (dyspnø) er blandt de mest almindelige og plagsomme symptomer for døende patienter. Selvom brugen af stærke smertestillende midler som opioider er steget, især for kræftpatienter, opnås fuld smertelindring ikke altid. Studier viser, at en betydelig andel af patienter uden en kræftdiagnose (mellem 25-40%) ikke modtager tilstrækkelig smertelindring.
Udfordringen forværres af, at mange patienter i den terminale fase har nedsat bevidsthed og derfor ikke selv kan udtrykke deres smerter. Dette stiller store krav til sundhedspersonalet, som må anvende kliniske scoringsværktøjer og observere patientens adfærd for at vurdere smerteintensiteten. Åndenød er et andet dominerende symptom, der ofte er forbundet med angst og lidelse. For sygeplejersker er svær åndenød og agitation ofte et tydeligt tegn på, at patientens tilstand forværres markant. Effektiv håndtering af disse symptomer kræver specialiseret viden, som ofte findes i teams for palliativ pleje. Desværre bliver disse teams ofte involveret for sent i forløbet, eller slet ikke, hvis hospitalet mangler en dedikeret palliativ service.
Sygeplejerskens og lægens forskellige perspektiver
Identifikation af, hvornår en patient går ind i den terminale fase, er notorisk vanskelig. Både læger og sygeplejersker kæmper med at forudsige den præcise tidshorisont. Forskning viser, at der kun er moderat overensstemmelse mellem de to faggrupper, når det kommer til at forvente en patients død. Sygeplejersker, der tilbringer mest tid ved patientens seng, er ofte de første til at opfange de subtile tegn på, at livet nærmer sig sin afslutning.
Interessant nok er der også forskel på, hvordan læger og sygeplejersker vurderer kvaliteten af den pleje, der gives. En undersøgelse viste, at sygeplejersker havde en tendens til at vurdere kvaliteten af plejen som god, når der blev udført mange interventioner – såsom kropspleje, mobilisering og sårpleje. Dette kan afspejle en form for illusorisk sammenhæng, hvor mængden af pleje sidestilles med kvaliteten af pleje, selvom nogle af disse handlinger måske ikke bidrager til patientens velbefindende i de allersidste timer. Disse forskelle kan stamme fra uddannelsesmæssig baggrund, hvor sygeplejerskers træning er mere patientorienteret, og hvor lægers fokus traditionelt har været på at helbrede. Et stærkt tværfagligt samarbejde er afgørende for at bygge bro over disse forskelle og skabe en fælles forståelse for plejemålene.
Sammenligning af Perspektiver
| Aspekt | Lægens Perspektiv | Sygeplejerskens Perspektiv |
|---|---|---|
| Primært Fokus | Diagnose, prognose og kurativ behandling. Beslutninger om intensitet af pleje. | Patientens komfort, symptomlindring og overordnet velvære. Tæt observation. |
| Forventning om Død | Baseret på kliniske data og prognostiske modeller. Kan være over-optimistisk. | Baseret på tæt observation af patientens adfærd og almene tilstand. Ofte den første til at genkende tegn. |
| Vurdering af Kvalitet | Ofte knyttet til korrekt medicinsk håndtering og fravær af komplikationer. | Ofte knyttet til mængden af udført pleje og patientens oplevede komfort og værdighed. |
Vejen mod en mere værdig afslutning
At forbedre plejen ved livets afslutning på hospitaler kræver en mangesidet indsats. Det handler ikke kun om at undgå unødig behandling, men om at skabe en kultur, hvor patientens komfort, værdighed og ønsker er i centrum. En af de vigtigste forudsætninger er tidlig og åben kommunikation. Samtaler om livets afslutning og patientens ønsker bør ikke være en sidste udvej, men en integreret del af plejen for patienter med alvorlig, kronisk sygdom. Forhåndstilkendegivelser og livstestamenter er vigtige redskaber, men de er kun effektive, hvis sundhedspersonalet kender til dem og respekterer dem.
Derudover er der et presserende behov for bedre uddannelse af sundhedspersonale i palliativ pleje og kommunikation ved livets afslutning. Frygten for at tage håbet fra patienten og manglende træning er store barrierer, der forhindrer mange i at tage den nødvendige samtale. Ved at styrke kompetencerne kan man sikre, at beslutninger træffes i fællesskab med patienten og de pårørende, så plejen afspejler det, der betyder mest for den enkelte.
Endelig er en rettidig involvering af familien afgørende. At sikre, at pårørende kan være til stede uden tidsbegrænsninger, og at de modtager korrekt og ærlig information om situationens alvor, er fundamentalt for at skabe en tryg og intim atmosfære i den sidste tid. Det handler om at flytte fokus fra at kurere til at drage omsorg – at sikre, at de sidste dage, timer og minutter er så fredfyldte og meningsfulde som muligt.
Ofte Stillede Spørgsmål
Hvad er den største udfordring ved pleje i livets slutfase på hospitaler?
Den største udfordring er at finde balancen mellem potentielt livsforlængende behandling og komfortpleje. Det indebærer effektiv symptomkontrol, især af smerter og åndenød, samt at sikre god og ærlig kommunikation mellem sundhedspersonale, patient og familie for at respektere patientens ønsker.
Hvorfor får patienter unødvendige tests i deres sidste levetid?
Det sker ofte på grund af usikkerhed om patientens prognose, en indgroet kultur i sundhedsvæsenet om altid at "gøre noget", og en tøven med at indlede samtaler om livets afslutning. Det kan føles lettere at bestille en test end at have den svære samtale.
Hvad er palliativ pleje, og hvordan kan det hjælpe?
Palliativ pleje er en specialiseret tilgang, der fokuserer på at lindre symptomer, smerter og stress forårsaget af alvorlig sygdom. Målet er at forbedre livskvaliteten for både patienten og familien. Det kan gives sideløbende med kurativ behandling og er ikke kun forbeholdt de allersidste dage af livet.
Hvordan kan jeg som pårørende sikre den bedste pleje for min kære?
Vær en aktiv deltager i dialogen med sundhedsteamet. Stil spørgsmål om formålet med behandlingen, formidl din kæres ønsker (hvis du kender dem), og vær en fortaler for komfort og symptomlindring. Din tilstedeværelse og stemme er utroligt vigtig for at sikre en værdig afslutning.
Hvis du vil læse andre artikler, der ligner At dø på hospitalet: En værdig afslutning?, kan du besøge kategorien Sundhed.

