20/04/2008
Rejsen mod en vellykket graviditet gennem assisteret reproduktionsteknologi, såsom in vitro-fertilisering (IVF), involverer mange komplekse faktorer. Mens kvaliteten af embryonet er afgørende, er livmoderslimhindens (endometriets) tilstand lige så vigtig. Forestil dig embryonet som et frø og livmoderslimhinden som jorden. Uanset hvor godt frøet er, vil det ikke spire og vokse, hvis jorden ikke er frugtbar og modtagelig. Denne modtagelighed, kendt som endometriel receptivitet, refererer til en kort periode i menstruationscyklussen, hvor livmoderslimhinden er optimalt forberedt på at acceptere et embryo. At identificere dette 'implantationsvindue' er en af de største udfordringer og fokusområder inden for fertilitetsbehandling. I denne artikel vil vi udforske de forskellige teknikker, der anvendes til at undersøge livmoderhulen før embryooverførsel, og afdække, hvad videnskaben siger om deres effektivitet og de almindelige bekymringer, der er forbundet med selve transfereringsprocessen.
Hvad er Endometriel Modtagelighed?
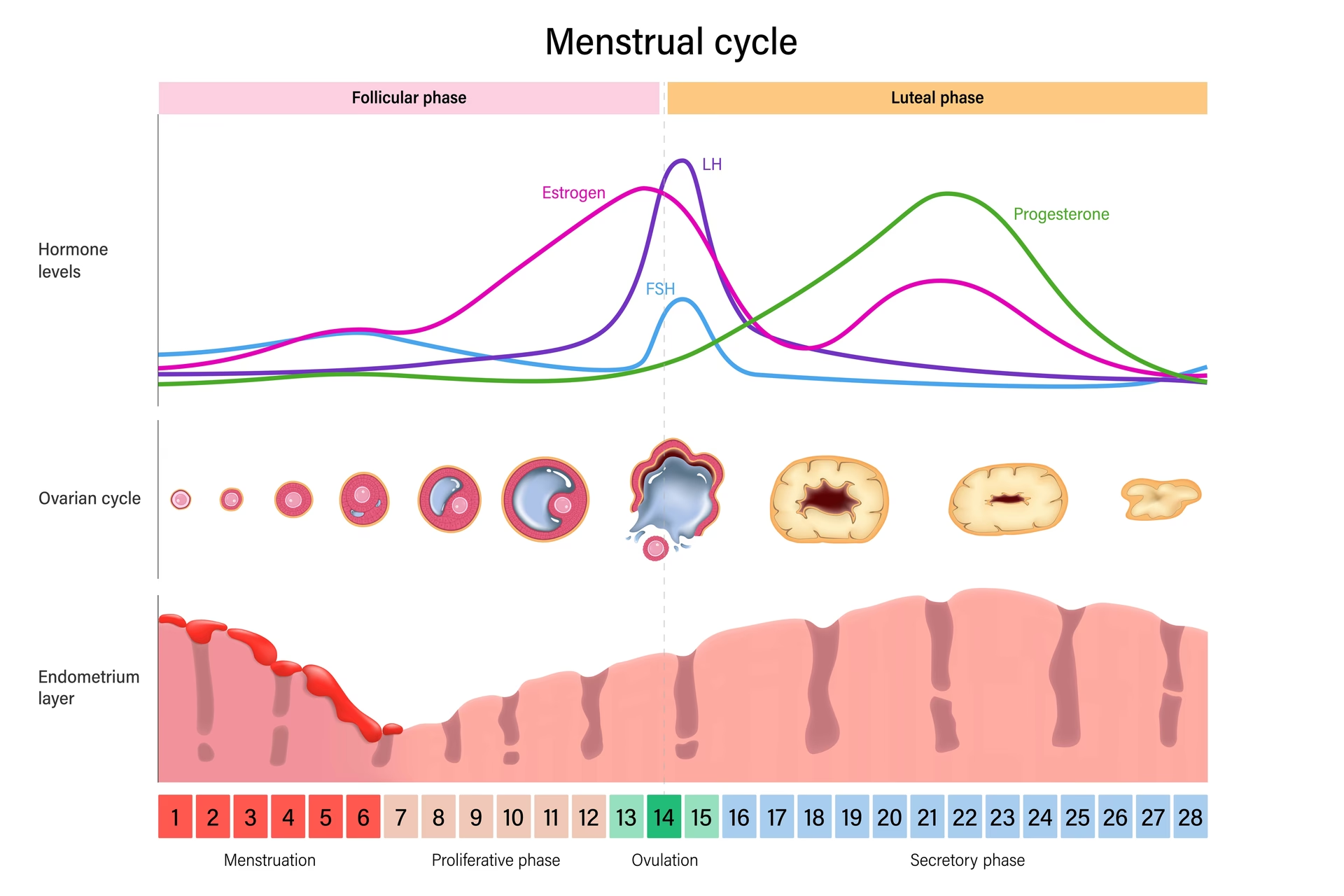
Endometriel modtagelighed er en kompleks og dynamisk proces, der styres af et præcist samspil af hormoner, primært østrogen og progesteron. I løbet af en naturlig eller stimuleret cyklus forbereder østrogen livmoderslimhinden ved at få den til at vokse i tykkelse. Efter ægløsning (eller start på progesteronstøtte i en IVF-cyklus) omdanner progesteron slimhinden, så den bliver rig på næringsstoffer og klar til implantation. Denne periode med optimal modtagelighed varer typisk kun 2-4 dage.
Hvis timingen mellem embryonets udviklingsstadium og livmoderslimhindens modtagelighed ikke er synkroniseret, kan implantationen mislykkes, selv med et embryo af højeste kvalitet. Derfor er forskere og klinikere konstant på udkig efter pålidelige markører, der kan fortælle dem præcist, hvornår en kvindes endometrium er mest receptivt. Lad os se nærmere på de værktøjer, der er til rådighed i dag.
Undersøgelsesmetoder for Livmoderhulen
For at vurdere både den anatomiske struktur og den funktionelle tilstand af livmoderslimhinden benyttes flere forskellige metoder. Hver metode har sine fordele og ulemper, og deres anvendelse er ofte genstand for videnskabelig debat.
Hysteroskopi: Et Direkte Visuelt Tjek
En hysteroskopi er en procedure, hvor en læge fører et tyndt instrument med et kamera (et hysteroskop) gennem livmoderhalsen og ind i livmoderhulen. Dette giver et direkte, realtidsbillede af livmoderhulens indre.
- Hvad kan det afsløre? Hysteroskopi er yderst effektiv til at identificere strukturelle abnormiteter såsom polypper, fibromer (muskelknuder), arvæv (adhærencer) eller en unormal form på livmoderen (f.eks. et septum). Det kan også afsløre tegn på kronisk inflammation (endometritis).
- Kontroversen: Mens der er bred enighed om, at det er vigtigt at korrigere disse problemer, når de er fundet, er der debat om, hvorvidt alle kvinder i fertilitetsbehandling bør gennemgå en rutinemæssig hysteroskopi. Nogle studier tyder på, at det kan forbedre graviditetschancerne, især for kvinder med gentagne implantationsfejl, mens andre ikke har fundet en signifikant fordel. Det er en invasiv procedure, og beslutningen tages ofte i samråd med fertilitetslægen baseret på patientens historik.
Endometriebiopsi: En Dybdegående Analyse
En endometriebiopsi involverer udtagning af en lille vævsprøve fra livmoderslimhinden. Denne prøve kan derefter analyseres på flere måder for at vurdere modtageligheden på et molekylært og cellulært niveau.
- Immunhistokemi (IHC): Denne teknik ser på tilstedeværelsen af specifikke proteiner, der menes at være markører for receptivitet. Historisk set har man kigget på proteiner som integriner, men resultaterne har været inkonsistente.
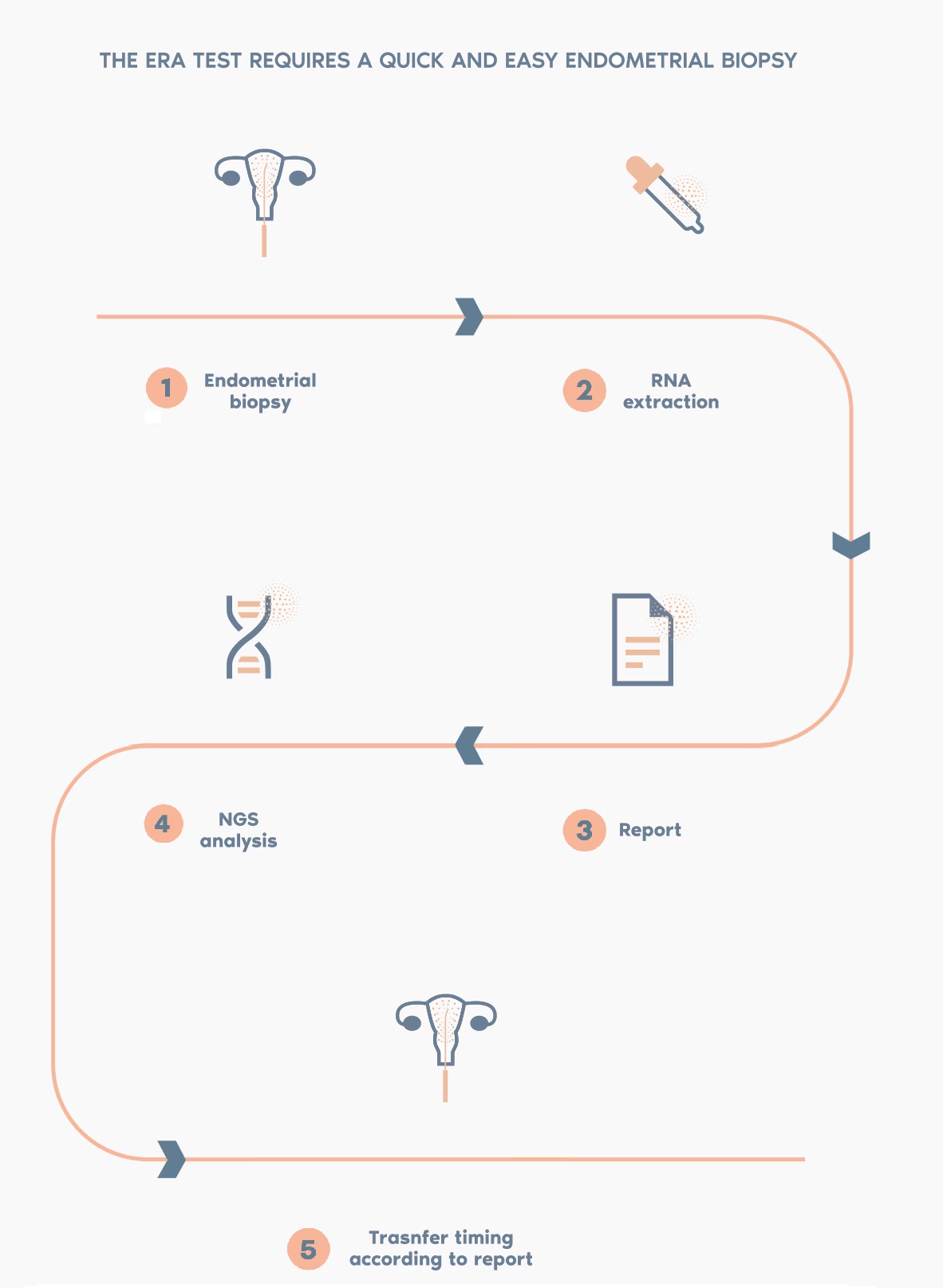
- Molekylære Microarray-tests: Nyere tests, såsom Endometrial Receptivity Analysis (ERA), analyserer genekspressionsmønstrene i endometriet. Ved at se på aktiviteten af hundredvis af gener kan testen klassificere slimhinden som enten 'præ-receptiv', 'receptiv' eller 'post-receptiv'. Hvis en kvindes implantationsvindue er forskudt, kan testen potentielt identificere dette, hvilket giver mulighed for at justere tidspunktet for embryooverførsel i en efterfølgende cyklus.
- Kontroversen: Ligesom med hysteroskopi er værdien af disse tests omdiskuteret. De er dyre, invasive, og kræver en 'prøvecyklus' uden embryooverførsel. Selvom nogle studier viser fordele for specifikke patientgrupper, er der behov for større, prospektive, kontrollerede forsøg for at validere deres udbredte anvendelse. Der er endnu ikke enighed i det videnskabelige samfund om, at disse tests definitivt forbedrer antallet af levendefødte børn.
Ultralydsscanning: Det Første Vigtige Skridt
Ultralyd er den mest almindelige, ikke-invasive metode til at vurdere livmoderslimhinden. Den bruges rutinemæssigt i alle fertilitetsbehandlinger til at overvåge endometriets udvikling.
- Endometrietykkelse: Lægen måler tykkelsen af slimhinden. En tykkelse på over 7-8 mm anses generelt for at være et godt tegn, selvom graviditeter kan opstå og opstår ved tyndere slimhinder. En meget tynd slimhinde kan dog være et problem.
- Endometriemønster: Udseendet af slimhinden på ultralyd er også vigtigt. Før ægløsning har en veludviklet slimhinde ofte et karakteristisk 'trelags'-mønster (trilaminært mønster), som anses for at være et positivt tegn på god østrogenpåvirkning. Efter progesteronpåvirkning bliver mønsteret mere homogent og lyst (ekkorigt).
- Blodgennemstrømning: Med avanceret Doppler-ultralyd kan man vurdere blodgennemstrømningen til livmoderen og slimhinden. God blodforsyning er teoretisk set vigtig for implantation, men brugen af Doppler som en forudsigende markør er stadig på forskningsstadiet.
Selvom ultralyd er et uundværligt værktøj, giver det kun et strukturelt billede. Det kan ikke bekræfte den molekylære receptivitet, men det er en fremragende og essentiel metode til at udelukke åbenlyse problemer og sikre, at den grundlæggende forberedelse af livmoderslimhinden er på rette vej.
Sammenligning af Undersøgelsesmetoder
| Metode | Fordele | Ulemper | Invasivitet |
|---|---|---|---|
| Hysteroskopi | Direkte visualisering, mulighed for at fjerne polypper/fibromer med det samme. | Invasiv, kræver bedøvelse, lille risiko for komplikationer, omdiskuteret effekt ved rutinebrug. | Høj |
| Endometriebiopsi (ERA) | Giver molekylær information om implantationsvinduet, kan personalisere transfertidspunkt. | Invasiv, dyr, kræver en separat cyklus, videnskabelig evidens er stadig under debat. | Moderat |
| Ultralydsscanning | Ikke-invasiv, billig, giver vigtig information om tykkelse og mønster i realtid. | Giver kun strukturel information, kan ikke bekræfte funktionel receptivitet. | Lav (ikke-invasiv) |
Myter og Realiteter ved Selve Embryooverførslen
Ud over forberedelsen af livmoderslimhinden er der mange spørgsmål og bekymringer omkring selve dagen for embryooverførsel. Lad os aflive et par almindelige myter baseret på den nuværende viden.
Myte: Hvis embryonet bliver i kateteret, er forsøget ødelagt
Under en embryooverførsel fører lægen et tyndt, blødt kateter gennem livmoderhalsen og placerer embryonet i livmoderhulen. Meget sjældent kan det ske, at embryonet bliver siddende i kateteret, efter det er trukket ud. Dette kaldes et 'retained embryo'. Tidligere var dette en kilde til stor bekymring. Men solid og konsistent data indikerer nu, at dette ikke har en negativ indvirkning på graviditetsudfaldet. Lægen opdager det med det samme, når kateteret tjekkes under et mikroskop, og embryonet bliver simpelthen genindlæst i et nyt, rent kateter og overført igen med det samme. Der er ingen grund til panik, hvis dette skulle ske.
Myte: Man skal ligge helt stille i flere dage efter overførslen
Dette er måske den mest sejlivede myte. Mange kvinder tror, at de skal gå i seng og forblive inaktive for at forhindre, at embryonet 'falder ud'. Dette er anatomisk og fysisk forkert. Livmoderen er et muskulært organ, hvor væggene ligger tæt op ad hinanden. Den er ikke et tomt hulrum. Embryonet placeres i en klæbrig slimhinde og holdes på plads af overfladespænding, ligesom to våde glasplader, der klistrer sammen. Studier har konsekvent vist, at fysisk aktivitet umiddelbart efter embryooverførsel, herunder at stå op og gå på toilettet med det samme, ingen negativ indflydelse har på graviditetsraten. Tværtimod kan unødig stress og bekymring over at skulle ligge stille have en negativ psykologisk effekt. Det anbefales at leve normalt, men undgå ekstrem, anstrengende motion.
Ofte Stillede Spørgsmål (FAQ)
- Er disse avancerede tests af livmoderslimhinden standard for alle?
- Nej, slet ikke. Ultralyd er standard. Mere invasive tests som hysteroskopi og især molekylære biopsier som ERA-testen er typisk forbeholdt kvinder, der har oplevet gentagne implantationsfejl (RIF) – det vil sige flere mislykkede forsøg trods overførsel af embryoner af god kvalitet.
- Kan jeg selv gøre noget for at forbedre min livmoderslimhinde?
- Ja, en sund livsstil er altid en god base. En balanceret kost, regelmæssig, moderat motion, håndtering af stress, og undgåelse af rygning og overdrevent alkoholforbrug kan bidrage til et bedre hormonelt miljø. Vigtigst af alt er det at følge den medicinske plan, som din læge har ordineret (f.eks. østrogen og progesteron), meget nøje, da dette er den primære måde at styre opbygningen af slimhinden på.
- Hvorfor er der så meget uenighed om disse tests?
- Fertilitetsbehandling er et felt i konstant udvikling. Mange nye teknologier introduceres, før der foreligger store, veldesignede studier (randomiserede kontrollerede forsøg), der endegyldigt beviser deres værdi for alle patientgrupper. Fordi behandlingerne er dyre og emotionelt belastende, er der et stærkt ønske om at finde løsninger, men det er vigtigt, at videnskaben følger med for at sikre, at nye metoder rent faktisk forbedrer chancerne for at få et barn med hjem.
Konklusionen er, at jagten på den perfekte markør for endometriel modtagelighed fortsætter. Mens ultralyd fortsat er grundstenen i monitoreringen, tilbyder værktøjer som hysteroskopi og specialiserede biopsier potentielle indsigter for specifikke grupper af patienter. Det er dog afgørende at huske, at mange af disse metoder stadig er genstand for videnskabelig debat. At være en informeret patient betyder at forstå både mulighederne og begrænsningerne ved de tilgængelige undersøgelser. Tal åbent med din fertilitetslæge om din specifikke situation for at træffe den bedste beslutning for din behandlingsrejse.
Hvis du vil læse andre artikler, der ligner Markører for Endometriel Modtagelighed: Er livmoderen klar?, kan du besøge kategorien Sundhed.