12/12/2018
I en verden, hvor sundhed er vores mest dyrebare aktiv, er tilliden til de institutioner, vi betror den til, altafgørende. Men bag de hvide kitler og avancerede teknologier på hospitaler, klinikker og apoteker lurer en usynlig, men konstant trussel: operationel risiko. Dette er ikke blot et forretningsbegreb, men en fundamental faktor, der direkte påvirker patientbehandlingens kvalitet og sikkerhed. At forstå og håndtere denne risiko er hjørnestenen i et robust og pålideligt sundhedsvæsenet. Det handler om at gå fra at reagere på fejl, når de er sket, til proaktivt at bygge systemer, der forhindrer dem i at opstå i første omgang. En klar vision for risikostyring er ikke en administrativ byrde; det er en investering i menneskeliv.

Hvad er Operationel Risiko i en Sundhedskontekst?
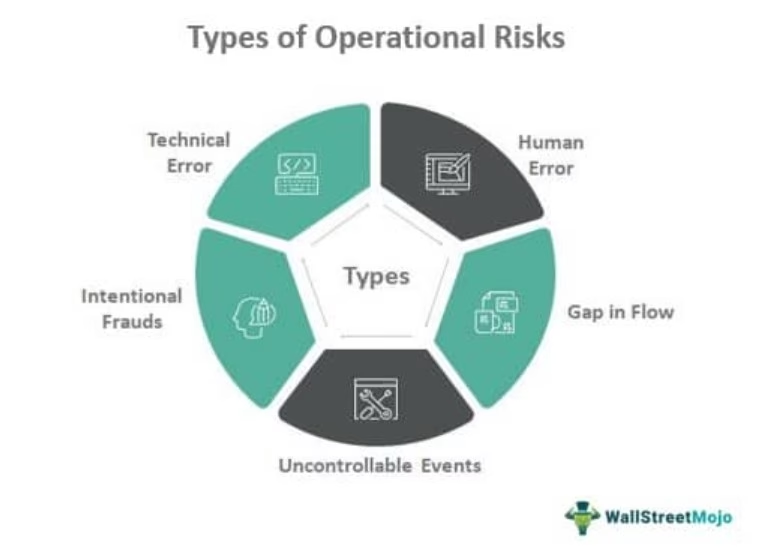
Når vi taler om operationel risiko, refererer vi til risikoen for tab eller skade som følge af utilstrækkelige eller fejlslagne interne processer, menneskelige fejl, systemfejl eller eksterne begivenheder. I sundhedssektoren kan konsekvenserne være langt mere alvorlige end økonomiske tab; de kan måles i forringet helbred eller i værste fald tab af liv. Lad os bryde de primære kilder til operationel risiko ned:
- Menneskelige Fejl: Dette er den mest kendte risikofaktor. Det kan omfatte alt fra en kirurg, der begår en fejl under en operation, til en sygeplejerske, der administrerer forkert medicin på grund af træthed eller en presset arbejdssituation. Diagnostiske fejl, hvor en læge overser symptomer eller fortolker testresultater forkert, falder også ind under denne kategori.
- Fejl i Interne Processer: Dårligt designede processer kan skabe farlige situationer. Eksempler inkluderer mangelfulde hygiejneprocedurer, der fører til hospitalsinfektioner, ineffektive patientoverdragelser mellem afdelinger, der resulterer i tab af kritisk information, eller komplicerede medicineringsprocedurer, der øger sandsynligheden for fejl.
- Systemsvigt: Vores moderne sundhedsvæsen er dybt afhængigt af teknologi. Et nedbrud i det elektroniske patientjournalsystem kan forhindre adgang til livsvigtige oplysninger om allergier eller medicinhistorik. Fejl i medicinsk udstyr som scannere eller respiratorer kan føre til forkerte diagnoser eller svigt i behandlingen.
- Eksterne Begivenheder: Disse er faktorer uden for institutionens direkte kontrol. En pandemi kan overbelaste hospitalernes kapacitet, en cyberangreb kan lamme IT-systemer og kompromittere patientdata, og en forsyningskrise kan føre til mangel på essentiel medicin eller udstyr.
Fra Reaktiv til Proaktiv: Nøglen til Øget Patientsikkerhed
Historisk set har mange organisationer haft en reaktiv tilgang til risikostyring. Man venter på, at en fejl sker, analyserer den og implementerer derefter ændringer for at forhindre, at lige præcis dén fejl sker igen. Selvom læring fra fejl er vigtigt, er denne model utilstrækkelig. En proaktiv tilgang til risikostyring søger at identificere potentielle risici, før de materialiserer sig som skadelige hændelser. Det handler om at skabe en kultur, hvor sikkerhed er i centrum for enhver beslutning.
En proaktiv strategi indebærer systematisk analyse af arbejdsgange for at finde svagheder. Man bruger metoder som FMEA (Failure Mode and Effects Analysis) til at gennemgå en proces, f.eks. medicinadministration, og spørge: "Hvad kan gå galt på hvert trin, og hvad vil konsekvenserne være?" Ved at identificere disse potentielle fejlpunkter kan man implementere barrierer. Dette kan være teknologiske løsninger som stregkodescanning af medicin, forbedrede tjeklister eller bedre træning af personalet. Målet er at gøre det let at gøre det rigtige og svært at gøre det forkerte.
Sammenligning af Tilgange til Risikostyring
For at illustrere forskellen kan vi se på en direkte sammenligning mellem de to filosofier.
| Aspekt | Proaktiv Tilgang (Forebyggelse) | Reaktiv Tilgang (Korrektion) |
|---|---|---|
| Fokus | Identificering af potentielle farer og svagheder i systemet. | Analyse af utilsigtede hændelser, der allerede er sket. |
| Timing | Før en hændelse finder sted. | Efter en hændelse har fundet sted. |
| Mål | At forhindre fejl i at opstå og minimere deres potentielle konsekvenser. | At forhindre gentagelse af den specifikke fejl. |
| Kultur | Fremmer en åben sikkerhedskultur, hvor indrapportering af "nær-ved-hændelser" ses som en mulighed for læring. | Kan utilsigtet føre til en "blame culture", hvor frygten for straf afholder folk fra at rapportere fejl. |
| Resultat | En generel forbedring af systemets robusthed og patientsikkerhed. | Løser specifikke problemer, men adresserer muligvis ikke de underliggende systemfejl. |
Balance mellem Risiko og Værdi: Mere end Blot Skadekontrol
Effektiv risikostyring handler om mere end blot at undgå sagsanlæg og negativ omtale. Det er en central del af at skabe værdi for både patienter og sundhedsvæsenet som helhed. Når et hospital investerer i bedre systemer og træning for at reducere medicineringsfejl, er det primære formål forebyggelse af skade på patienten. Men der er også afledte fordele:
- Forbedrede Patientresultater: Færre fejl betyder færre komplikationer, kortere indlæggelsestider og bedre behandlingsresultater.
- Øget Effektivitet: Hver gang en fejl sker, kræver det ressourcer at rette op på den. Ved at forhindre fejlen frigøres tid og penge, som kan bruges på patientbehandling.
- Styrket Personale-moral: Et arbejdsmiljø, hvor personalet føler sig trygt og støttet af sikre systemer, fører til mindre stress, lavere udbrændthed og højere arbejdsglæde.
- Større Patienttillid: Når patienter og pårørende oplever et system, der er sikkert og professionelt, øges deres tillid og tryghed, hvilket er afgørende for en god behandlingsoplevelse.
Ofte Stillede Spørgsmål (OSS)
Hvad er den største operationelle risiko på danske hospitaler i dag?
Det er svært at udpege én enkelt risiko, da det varierer mellem afdelinger og hospitaler. Dog er medicineringsfejl, hospitalserhvervede infektioner og fejl i patientidentifikation fortsat store udfordringer. Samtidig udgør sårbarheden i IT-systemer over for nedbrud og cyberangreb en stadigt voksende trussel, der kan lamme et helt hospital.
Hvem har ansvaret for at håndtere operationel risiko?
Ansvaret er delt. Hospitalsledelsen har det overordnede ansvar for at etablere en strategi, kultur og de nødvendige ressourcer til risikostyring. Afdelingsledere er ansvarlige for at implementere procedurerne i deres specifikke område. Men den enkelte læge, sygeplejerske, farmaceut og portør har også et ansvar for at følge procedurerne, være opmærksomme på risici og rapportere fejl og nær-ved-hændelser, så systemet kan lære og forbedre sig.
Hvordan kan jeg som patient bidrage til at reducere risikoen for fejl?
Patienter spiller en aktiv og vigtig rolle i deres egen sikkerhed. Vær ikke bange for at stille spørgsmål. Spørg ind til din medicin: "Hvad er det for en pille, og hvad er den for?" Sørg for, at personalet bekræfter dit navn og fødselsdato, før de giver dig medicin eller udfører en procedure. Informer dem grundigt om dine allergier og den medicin, du tager i forvejen. Du er den vigtigste ekspert i din egen krop, og din deltagelse er en værdifuld del af sikkerhedsnettet.
Hvis du vil læse andre artikler, der ligner Operationel Risiko i Sundhedsvæsenet: En Guide, kan du besøge kategorien Sundhed.