18/04/2016
Portalvenetrombose (PVT), en tilstand defineret ved dannelsen af en blodprop i portåren, udgør en betydelig klinisk udfordring. Dens håndtering er fortsat uklar på grund af dens forskelligartede præsentationer og tætte forbindelse med leversygdom, malignitet og hyperkoagulerbare tilstande. Det naturlige forløb og kliniske udfald af PVT er meget varierende og afhænger af trombens størrelse, omfang og graden af okklusion samt den fysiologiske påvirkning af patientens komorbiditeter. Mens eksisterende kliniske retningslinjer konsekvent anbefaler antikoagulation, er der stadig usikkerhed, især med fremkomsten af nye lægemidler. Denne artikel dykker ned i den tilgængelige evidens fra kliniske forsøg for at belyse de nuværende og fremtidige behandlingsstrategier for PVT.
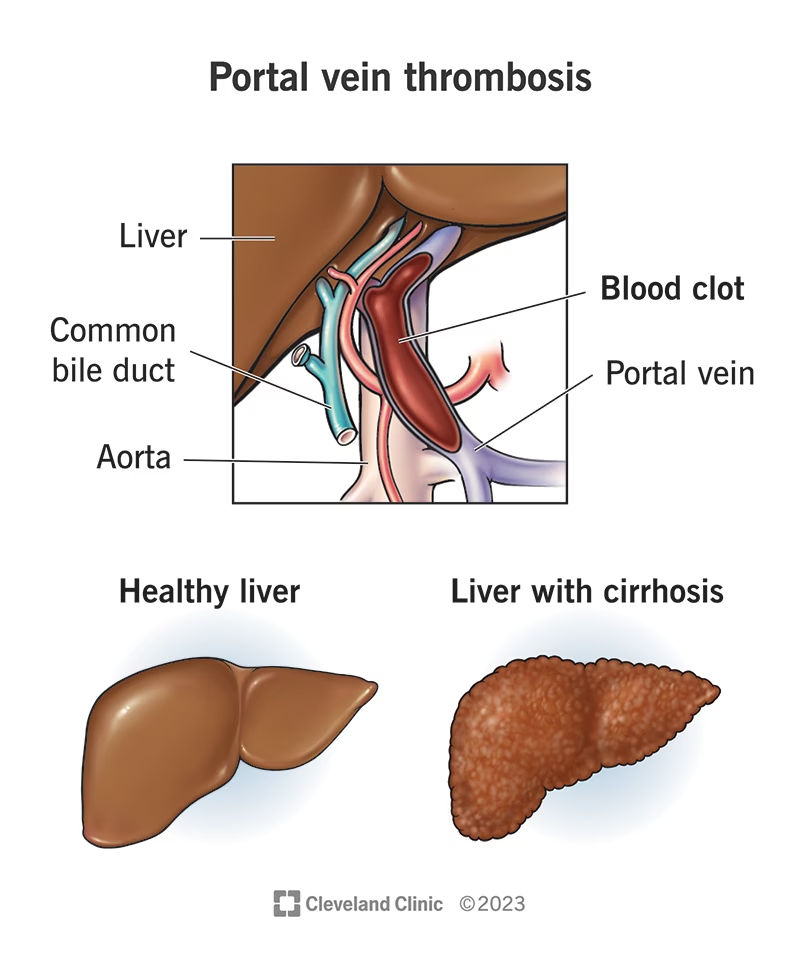
Hvad er Portalvenetrombose (PVT)?
PVT er klassisk defineret som en obstruktion af portåren forårsaget af en trombe. Tilstanden blev første gang beskrevet i 1869 og har siden været genstand for stor klinisk interesse. Prævalensen i den generelle befolkning er anslået til omkring 1%, men denne rate stiger dramatisk hos patienter med levercirrose, hvor den kan variere fra 0,6% til helt op til 26%, især i fremskredne stadier af sygdommen. For at standardisere diagnosen og forskningen er der foreslået et klassificeringssystem, som tager højde for flere faktorer.
Foreslået klassificering af PVT ved cirrose
For at skabe en ensartet terminologi, der kan hjælpe i kliniske forsøg, er følgende klassificering blevet foreslået:
| Kategori | Beskrivelse |
|---|---|
| Placering af PVT | Type 1: Kun i portårens hovedstamme. Type 2: Kun i en gren (2a: én gren; 2b: begge grene). Type 3: Både i hovedstamme og grene. |
| Grad af okklusion | O: Okklusiv (fuldstændig blokeret). NO: Ikke-okklusiv (delvist blokeret). |
| Varighed og præsentation | R: Nyopstået (første gang detekteret, fravær af kollateral cirkulation). C: Kronisk (tidligere diagnosticeret PVT, tilstedeværelse af kavernom og tegn på portal hypertension). |
| Symptomer | S: Symptomatisk. AS: Asymptomatisk. |
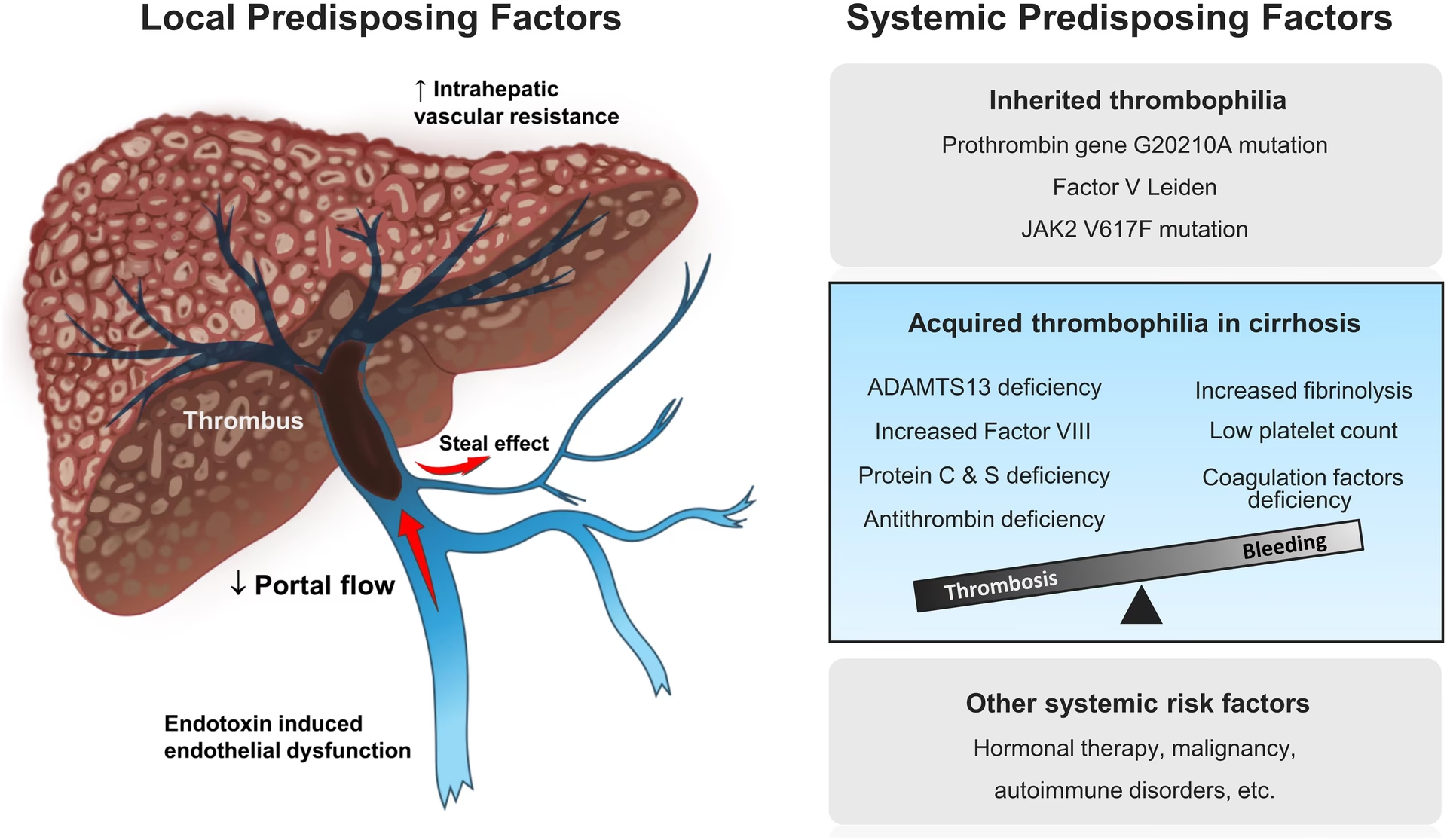
Risikofaktorer og Naturlig Historie
Udviklingen af PVT følger Virchows triade for trombedannelse: stase i blodgennemstrømningen, endotelskade og hyperkoagulabilitet. Ud over cirrose er hepatobiliære kræftformer, såsom hepatocellulært karcinom (HCC), en stærk risikofaktor, der øger risikoen for PVT mere end 100 gange i forhold til den generelle befolkning. Myeloproliferative neoplasmer (MPN'er) er den mest almindelige underliggende protrombotiske faktor for akut PVT i fravær af cirrose eller malignitet. Det naturlige forløb af PVT er uforudsigeligt. Hos patienter med tidlig leversygdom kan en ikke-okklusiv PVT ofte forsvinde spontant. I modsætning hertil er PVT hos patienter med fremskreden cirrose ofte symptomatisk og forbundet med komplikationer som blødning fra varicer, mavesmerter og i værste fald tarm-infarkt.
Behandlingsmuligheder: Fra Traditionel til Moderne
Behandlingen af PVT spænder fra tæt overvågning uden intervention til antikoagulation, trombolyse og transjugulær intrahepatisk portosystemisk shunt (TIPS). Valget af behandling afhænger af en omhyggelig afvejning af fordele og risici, især blødningsrisikoen.
Traditionelle Antikoagulanter
I årtier har lavmolekylært heparin (LMWH) og vitamin K-antagonister (VKA), såsom warfarin, været grundpillerne i behandlingen. LMWH administreres subkutant og kræver ikke rutinemæssig overvågning, hvilket gør det nemmere at bruge ambulant. VKA tages oralt, men kræver hyppig overvågning af INR (International Normalised Ratio) for at sikre, at dosis er terapeutisk korrekt og for at minimere risikoen for blødning.
Direkte Orale Antikoagulanter (DOACs): En Ny Æra?
Fremkomsten af direkte orale antikoagulanter (DOACs) har revolutioneret behandlingen af venøs tromboembolisme. Disse lægemidler, som omfatter direkte faktor Xa-hæmmere (rivaroxaban, apixaban, edoxaban) og en direkte trombinhæmmer (dabigatran), tilbyder flere fordele: oral administration, fast dosering og fraværet af behov for rutinemæssig koagulationsovervågning. Dette har gjort dem til et attraktivt alternativ til LMWH og VKA.
Sammenligning af tilgængelige DOACs
| Lægemiddel | Frekvens | Dosering (typisk for VTE) | Metabolisme/Elimination | Antidot |
|---|---|---|---|---|
| Dabigatran (Pradaxa®) | To gange dagligt | 150 mg BID | Kraftig renal clearance | Idarucizumab |
| Rivaroxaban (Xarelto®) | Én gang dagligt | 15 mg BID i 21 dage, derefter 20 mg OD | Undgå ved CrCl < 15mL/min | Andexanet-alfa |
| Apixaban (Eliquis®) | To gange dagligt | 10 mg BID i 7 dage, derefter 5 mg BID | Undgå ved CrCl < 15mL/min | Andexanet-alfa |
| Edoxaban (Savaysa®) | Én gang dagligt | 60 mg (eller 30 mg) OD | Undgå ved CrCl < 15 mL/min | Andexanet-alfa |
Gennemgang af Kliniske Forsøg og Evidens
At ekstrapolere data fra eksisterende kliniske forsøg til daglig praksis er vanskeligt på grund af heterogeniteten i forsøgspopulationer og design. Ikke desto mindre giver en gennemgang af den tilgængelige litteratur vigtig indsigt.
PVT hos Patienter med Cirrose
Evidensen for rutinemæssig antikoagulation hos cirrosepatienter med PVT er ikke entydig. Et prospektivt, matchet kohortestudie af Senzolo et al. viste, at antikoagulation opnåede rekanalisering (genåbning af venen) hos 94% af de behandlede patienter sammenlignet med kun 5% i den ubehandlede gruppe. Behandlingen var også forbundet med færre blødningsepisoder. Andre retrospektive studier har vist lignende høje rekanalisationsrater, men har ikke kunnet påvise en signifikant forbedring i kliniske resultater som overlevelse eller leverfunktion. Erfaringen med DOACs hos cirrosepatienter er begrænset til retrospektive serier, men disse tyder på, at DOACs kan være en sikker og effektiv mulighed for patienter med kompenseret cirrose (Child-Pugh klasse A), med en lav risiko for større blødninger.
PVT hos Patienter med Malignitet
Op til 70% af PVT-tilfælde opstår hos patienter med kendt malignitet. For disse patienter er målet med behandlingen at lindre symptomer og forhindre tilbagefald, der kan forstyrre kræftbehandlingen. CLOT-studiet etablerede LMWH som værende bedre end VKA til behandling af kræftrelateret trombose. Nyere studier har vist, at DOACs som edoxaban og rivaroxaban er non-inferiøre i forhold til LMWH med hensyn til risiko for tilbagevendende trombose og blødning. Derfor anses DOACs nu som et rimeligt alternativ til LMWH for denne patientgruppe.
Resultater fra Specifikke Studier
Et randomiseret, kontrolleret studie af Hanafy et al. sammenlignede rivaroxaban med warfarin hos patienter med akut PVT. Resultaterne var slående: 85% af patienterne i rivaroxaban-gruppen opnåede fuldstændig opløsning af tromben og rekanalisering, og ingen oplevede tilbagefald efter endt behandling. Et andet retrospektivt studie af Naymagon et al. på 330 patienter med ikke-cirrotisk PVT fandt, at DOACs var forbundet med de højeste rater af fuldstændig radiografisk opløsning af tromben (65-75%) sammenlignet med warfarin (31%).
Udfordringer og Fremtidsperspektiver
Den primære udfordring i håndteringen af PVT er patienternes heterogenitet. En patient med asymptomatisk, kronisk PVT og velkompenseret cirrose kræver en anden tilgang end en patient med akut, symptomatisk PVT og fremskreden kræft. Der er et presserende behov for mere organiserede, internationalt aftalte forsøgsdesigns og en standardiseret klassificering for at kunne generere mere robust evidens. For nuværende forbliver LMWH standardbehandlingen for patienter med svær, dekompenseret levercirrose og tegn på akut forværring. I mange andre situationer, især hos patienter med kompenseret cirrose eller malignitet, fremstår DOACs som et sikkert, bekvemt og sandsynligvis non-inferiørt alternativ, hvilket potentielt kan forbedre både behandling og livskvalitet for patienter med portalvenetrombose.
Ofte Stillede Spørgsmål (FAQ)
Er antikoagulation altid nødvendig for PVT?
Nej, ikke altid. Håndteringen afhænger af, om PVT er akut eller kronisk, symptomatisk eller asymptomatisk, og af patientens underliggende tilstande som cirrose eller kræft. Asymptomatiske og ikke-okklusive tilfælde, især ved tidlig leversygdom, kan overvåges uden aktiv behandling, da de kan forsvinde spontant.
Er DOACs sikre for patienter med leversygdom?
Evidens tyder på, at DOACs kan anvendes sikkert og effektivt hos patienter med kompenseret cirrose (f.eks. Child-Pugh A). De er dog generelt kontraindicerede ved alvorlig leversygdom (Child-Pugh B og C) forbundet med koagulopati og klinisk signifikant blødningsrisiko, da deres metabolisme kan være nedsat, hvilket øger risikoen for blødning.
Hvor længe varer behandlingen for PVT?
Varigheden af behandlingen varierer. Retningslinjer anbefaler typisk 3 til 6 måneders behandling for en akut PVT. Livslang antikoagulation kan overvejes, hvis der er en permanent underliggende risikofaktor, såsom en kendt protrombotisk tilstand (f.eks. MPN) eller ved tilbagevendende tromboser.
Hvis du vil læse andre artikler, der ligner Kliniske forsøg for portalvenetrombose (PVT), kan du besøge kategorien Sundhed.
