08/06/2007
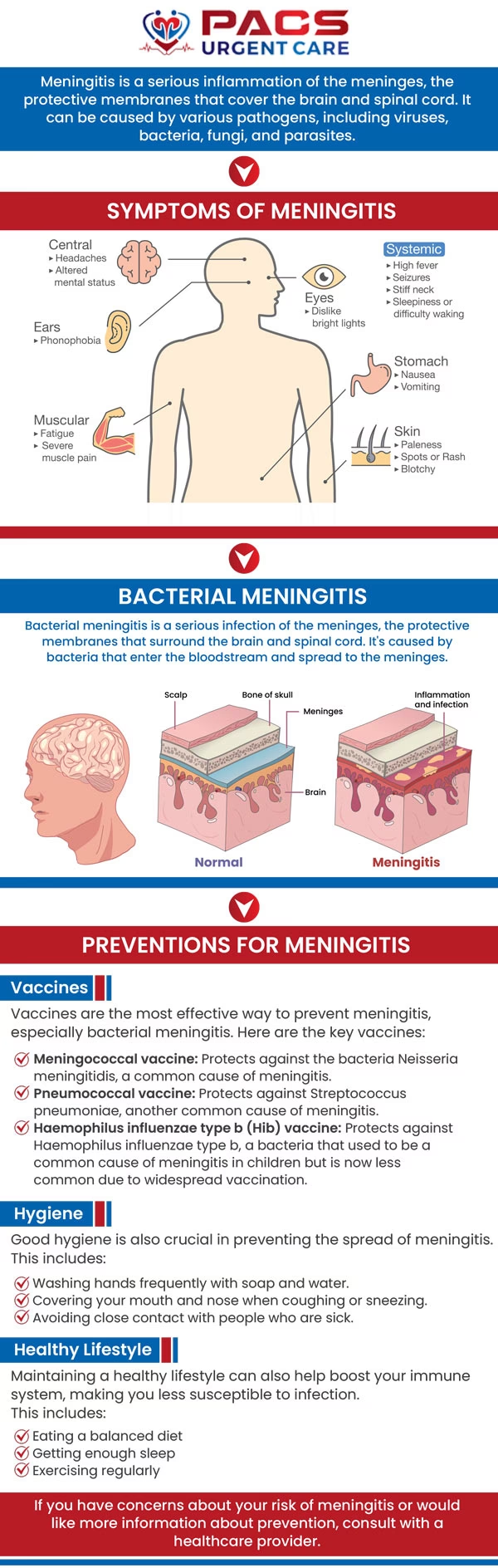
Bakteriel meningitis, også kendt som hjernehindebetændelse, er en alvorlig neurologisk nødsituation, der er forbundet med betydelig sygelighed og dødelighed. Det er en infektion i de hinder, der omgiver hjernen og rygmarven. På grund af sygdommens hurtige og aggressive natur er det afgørende at iværksætte empirisk antibakteriel behandling så hurtigt som muligt. En hurtig indsats er den vigtigste faktor for at forbedre patientens prognose og minimere risikoen for langvarige komplikationer som høretab, hjerneskade eller endda død. Behandlingen tilpasses løbende, efterhånden som lægerne får mere information om den specifikke bakterie, der forårsager infektionen.
- Den indledende behandling: Empirisk antibiotikaterapi
- Udfordringen med antibiotikaresistens
- Behandling tilpasset forskellige aldersgrupper
- Oversigt over empirisk antibiotikabehandling
- Rollen af steroider (Dexamethason) i behandlingen
- Varighed og overvågning af behandlingen
- Specifik behandling efter identifikation af bakterie
- Ofte Stillede Spørgsmål (FAQ)
Den indledende behandling: Empirisk antibiotikaterapi
Når der er mistanke om bakteriel meningitis, kan man ikke vente på endelige testresultater, som kan tage dage. Derfor starter lægerne en såkaldt 'empirisk' behandling. Det betyder, at behandlingen baseres på en kvalificeret formodning om, hvilke bakterier der er de mest sandsynlige årsager, baseret på patientens alder, helbredstilstand og de indledende resultater fra en undersøgelse af rygmarvsvæske (CSF). Denne væske udtages via en lumbalpunktur (rygmarvsprøve). Så snart den specifikke bakterie er identificeret, og dens følsomhed over for forskellige antibiotika er bestemt, kan lægerne skifte til en mere målrettet behandling for at sikre den mest effektive bekæmpelse af infektionen.
Udfordringen med antibiotikaresistens
En voksende bekymring globalt er antibiotikaresistens, især penicillinresistens blandt Streptococcus pneumoniae (pneumokokker), en af de hyppigste årsager til meningitis. Resistens betyder, at bakterierne har udviklet en evne til at modstå de antibiotika, der normalt ville slå dem ihjel. Den geografiske fordeling af resistens varierer, og det er derfor afgørende for hospitaler at kende de lokale resistensmønstre for at kunne vælge den mest effektive empiriske behandling. Studier har vist, at infektion med en penicillinresistent pneumokok-stamme er forbundet med en højere dødelighed, selv når der tages højde for alder og sygdommens sværhedsgrad. Dette understreger vigtigheden af korrekt og hurtig diagnose og behandling.
Behandling tilpasset forskellige aldersgrupper
De bakterier, der typisk forårsager meningitis, varierer markant med alderen. Derfor er den anbefalede antibiotikabehandling forskellig for nyfødte, børn og voksne.
Nyfødte (0-4 uger)
Hos de alleryngste spædbørn er de mest almindelige årsager gruppe B-streptokokker, Listeria monocytogenes og tarmbakterier som E. coli. Standardbehandlingen er en kombination af ampicillin og enten cefotaxim eller et aminoglykosid som gentamicin. Disse antibiotika dækker bredt og er effektive mod de mest sandsynlige patogener i denne sårbare aldersgruppe.
Spædbørn og småbørn (1 måned - 50 år)
For spædbørn, børn og voksne op til 50 år er de hyppigste årsager Streptococcus pneumoniae og Neisseria meningitidis (meningokokker). Standardbehandlingen er en kombination af vancomycin og en tredjegenerations cephalosporin som ceftriaxon eller cefotaxim. Vancomycin tilføjes for at dække muligheden for penicillinresistente pneumokokker. Hvis der er mistanke om Listeria, især hos patienter med nedsat immunforsvar eller ældre, tilføjes ampicillin også til behandlingen.
Voksne over 50 år og personer med nedsat immunforsvar
I denne gruppe er der en øget risiko for infektion med Listeria monocytogenes samt gramnegative bakterier, udover pneumokokker og meningokokker. Behandlingen er derfor ofte en kombination af vancomycin, ampicillin og en tredjegenerations cephalosporin (ceftriaxon eller cefotaxim). For patienter med stærkt nedsat immunforsvar kan endnu bredere dækkende antibiotika som cefepim eller meropenem være nødvendigt.
Oversigt over empirisk antibiotikabehandling
Tabellen nedenfor giver et generelt overblik over anbefalet empirisk antibiotika baseret på alder og risikofaktorer. Den specifikke behandling vil altid blive bestemt af en læge.
| Alder eller Risikofaktor | Anbefalede Antibiotika |
|---|---|
| 0-4 uger | Ampicillin + enten cefotaxim eller et aminoglykosid |
| 1 måned - 50 år | Vancomycin + enten cefotaxim eller ceftriaxon* |
| Over 50 år | Vancomycin + ampicillin + enten ceftriaxon eller cefotaxim |
| Nedsat cellulært immunforsvar | Vancomycin + ampicillin + enten cefepim eller meropenem |
| Hovedtraume, neurokirurgi, shunt | Vancomycin + enten ceftazidim, cefepim eller meropenem |
*Ampicillin tilføjes ved mistanke om Listeria monocytogenes.
Rollen af steroider (Dexamethason) i behandlingen
Ud over antibiotika anvendes ofte et steroid, typisk dexamethason, som supplerende behandling. Formålet med steroider er at dæmpe den kraftige inflammatoriske reaktion, som kroppens immunforsvar skaber i forsøget på at bekæmpe infektionen. Denne inflammation kan i sig selv forårsage skade på hjernevævet og nerverne, hvilket kan føre til komplikationer som høretab og neurologiske skader.
Studier har vist, at dexamethason, når det gives lige før eller sammen med den første dosis antibiotika, kan reducere risikoen for høretab og neurologiske følgeskader, især hos patienter med meningitis forårsaget af Haemophilus influenzae eller pneumokokker. I et stort hollandsk studie blev dødeligheden af pneumokok-meningitis reduceret fra 30% til 20% ved brug af supplerende dexamethason. Der er dog en teoretisk bekymring for, at steroider kan nedsætte antibiotikas evne til at trænge ind i hjernen, men kliniske data har generelt ikke vist, at dette er et signifikant problem.
Varighed og overvågning af behandlingen
Behandlingsvarigheden afhænger af den specifikke bakterie og patientens kliniske respons. Den varierer typisk fra 7 dage for meningokok-meningitis til 21 dage eller mere for mere komplicerede infektioner.
Under hele behandlingsforløbet overvåges patienten tæt. Dette inkluderer:
- Overvågning for lægemiddeltoksicitet: Mange antibiotika kan påvirke nyrer og lever. Derfor tages der regelmæssigt blodprøver for at sikre, at organerne fungerer korrekt, og at dosis af medicin er passende.
- Måling af lægemiddelkoncentrationer: For visse lægemidler som vancomycin og aminoglykosider kan det være nødvendigt at måle koncentrationen i blodet for at sikre, at niveauet er højt nok til at være effektivt, men ikke så højt, at det bliver giftigt.
- Overvågning for komplikationer: Lægerne holder øje med tegn på komplikationer fra selve sygdommen, såsom udvikling af hydrocephalus (vand i hovedet), kramper eller hørenedsættelse.
Specifik behandling efter identifikation af bakterie
Når laboratoriet har identificeret den præcise bakterie og dens følsomhedsprofil, justeres antibiotikabehandlingen. Nedenfor er en oversigt over førstevalgsbehandling for nogle af de mest almindelige årsager.
| Bakterie | Anbefalet Antibiotika | Typisk Varighed (dage) |
|---|---|---|
| Streptococcus pneumoniae (Pneumokokker) | Afhænger af penicillin-følsomhed. Ofte Vancomycin + ceftriaxon/cefotaxim. | 10-14 |
| Neisseria meningitidis (Meningokokker) | Penicillin G eller ampicillin (hvis følsom), ellers ceftriaxon/cefotaxim. | 7 |
| Haemophilus influenzae | Ceftriaxon eller cefotaxim. | 7 |
| Listeria monocytogenes | Ampicillin eller penicillin G. | 14-21 |
| Streptococcus agalactiae (Gruppe B Strep) | Ampicillin eller penicillin G. | 14-21 |
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er det så vigtigt at starte behandling med det samme?
Bakteriel meningitis udvikler sig ekstremt hurtigt. Uden behandling kan sygdommen føre til alvorlig, permanent hjerneskade eller død inden for få timer. Hurtig behandling med antibiotika er den absolut vigtigste faktor for at redde liv og reducere risikoen for langvarige komplikationer som høretab, indlæringsvanskeligheder og epilepsi.
Hvad er de største risici ved antibiotikabehandling?
Selvom antibiotika er livreddende, kan de have bivirkninger. De mest almindelige er allergiske reaktioner og mave-tarm-gener. Mere alvorlige, men sjældnere, bivirkninger kan omfatte påvirkning af nyre- og leverfunktionen. Derfor overvåges patienter, der modtager intravenøs antibiotika for meningitis, nøje med regelmæssige blodprøver.
Bruges steroider altid ved bakteriel meningitis?
Nej, det er ikke en universel regel. Brugen af steroider (dexamethason) anbefales primært i højindkomstlande til voksne med pneumokok-meningitis og til børn med H. influenzae meningitis for at reducere inflammation og risikoen for neurologiske skader. Beslutningen afhænger af den formodede årsag, patientens tilstand og lokale retningslinjer, og den træffes altid af den behandlende læge.
Kan man få meningitis, selvom man er vaccineret?
Ja, det er muligt. Vacciner, som dem der indgår i børnevaccinationsprogrammet, beskytter mod nogle af de mest almindelige årsager til bakteriel meningitis, herunder Haemophilus influenzae type b (Hib), visse typer af meningokokker og pneumokokker. Vaccinerne dækker dog ikke alle stammer af disse bakterier, og der findes andre bakterier, man ikke kan vaccinere imod. Vaccination reducerer risikoen markant, men eliminerer den ikke fuldstændigt.
Hvis du vil læse andre artikler, der ligner Behandling af Bakteriel Meningitis: En Guide, kan du besøge kategorien Sundhed.

