11/10/2011
Candida er en type gærsvamp, der naturligt findes på vores hud og i vores krop, især i munden, tarmen og skeden. For det meste lever den i harmoni med os uden at forårsage problemer, holdt i skak af vores immunsystem og andre mikroorganismer. Men under visse omstændigheder kan denne svamp formere sig ukontrolleret og forårsage en infektion, kendt som candidiasis. Til behandling af disse infektioner har lægemidlet fluconazol i årtier været en af de mest anvendte og effektive løsninger. Desværre står vi i dag over for en voksende og alvorlig udfordring: mange stammer af Candida-svampen udvikler resistens over for fluconazol. Dette betyder, at medicinen mister sin effekt, hvilket gør infektionerne sværere at behandle og potentielt livstruende, især for sårbare patienter.
- Hvad er Candida og Fluconazol?
- Den Stigende Trussel fra Lægemiddelresistens
- Forskellige Candida-Arter, Forskellige Risici
- Hvordan Bliver Candida Resistent? Mekanismerne Bag
- Hvem er i Risikogruppen for Resistente Infektioner?
- Behandlingsmuligheder og Fremtidsperspektiver
- Ofte Stillede Spørgsmål (OSS)
Hvad er Candida og Fluconazol?
For at forstå problemet med resistens er det vigtigt først at forstå de to hovedaktører. Candida er, som nævnt, en gærsvamp. Den mest kendte art er Candida albicans, som er årsag til de fleste tilfælde af trøske i munden, svampeinfektioner i skeden og bleudslæt. Men der findes mange andre Candida-arter, og flere af disse, såkaldte non-albicans arter, er i de senere år blevet mere almindelige som årsag til alvorlige infektioner.
Når Candida forårsager en infektion, kan den variere fra overfladiske og generende tilstande til dybe, invasive infektioner, hvor svampen trænger ind i blodbanen (candidæmi) og spreder sig til vitale organer som hjertet, hjernen og nyrerne. Disse invasive infektioner er yderst alvorlige og har en høj dødelighed.
Fluconazol er et svampedræbende lægemiddel fra azol-gruppen. Dets virkningsmekanisme er at hæmme et specifikt enzym i svampen, som er nødvendigt for at producere ergosterol. Ergosterol er en vital komponent i svampens cellemembran, og kan sammenlignes med kolesterol i menneskeceller. Uden ergosterol bliver svampens cellemembran ustabil og utæt, hvilket forhindrer svampen i at vokse og formere sig. Det er vigtigt at bemærke, at fluconazol er fungistatisk, hvilket betyder, at det stopper svampens vækst, men ikke nødvendigvis dræber den direkte. Dette giver svampen en mulighed for at overleve og potentielt udvikle resistensmekanismer under behandlingen.
Den Stigende Trussel fra Lægemiddelresistens
Antimikrobiel resistens er en af de største globale sundhedstrusler i vores tid, og det gælder ikke kun for bakterier, men også for svampe. Antallet af tilgængelige svampedræbende lægemidler er begrænset, hvilket gør resistensproblemet endnu mere kritisk. Ifølge data fra amerikanske Centers for Disease Control and Prevention (CDC) er omkring 7% af alle Candida-prøver fra blodbanen resistente over for fluconazol. Selvom dette tal måske ikke lyder dramatisk højt, skjuler det en bekymrende tendens: resistensen er ikke jævnt fordelt, men er særligt udbredt hos visse Candida-arter, som bliver stadig mere almindelige.
Denne udvikling har store konsekvenser for patientbehandlingen. En resistent infektion betyder:
- Længere og dyrere hospitalsophold.
- Behov for mere giftige og alternative lægemidler.
- Højere risiko for behandlingssvigt og død.
Det er en stille pandemi, der kræver øget opmærksomhed fra både sundhedspersonale og offentligheden.
Forskellige Candida-Arter, Forskellige Risici
Det er afgørende at forstå, at ikke alle Candida-infektioner er ens. Arten af Candida-svampen spiller en enorm rolle for, hvor let infektionen er at behandle. Mens Candida albicans stadig er den hyppigste årsag til candidiasis, ser vi en stigning i infektioner forårsaget af non-albicans arter, som ofte er naturligt mere resistente.
Her er en oversigt over de mest klinisk relevante arter:
| Candida-art | Typisk Følsomhed for Fluconazol | Bemærkninger |
|---|---|---|
| Candida albicans | Høj (kun 0.5-2% resistens) | Den mest almindelige art, men normalt den nemmeste at behandle. |
| Candida glabrata | Lav (11-13% resistens) | Den næsthyppigste art i mange regioner. Udvikler også resistens mod echinocandiner, en anden vigtig klasse af svampemidler, hvilket er yderst alvorligt. |
| Candida parapsilosis | Moderat (2-6% resistens) | Ofte forbundet med brug af katetre og andre medicinske implantater. |
| Candida tropicalis | Moderat (4-9% resistens) | En anden non-albicans art, der ses hyppigere som årsag til alvorlige infektioner. |
| Candida krusei | Naturligt Resistent | Denne art har en medfødt resistens over for fluconazol. |
| Candida auris | Meget Lav (op til 93% resistens) | En ny og yderst farlig art, der ofte er multiresistent og kan forårsage store udbrud på hospitaler. |
Et Særligt Fokus på Candida auris
Candida auris fortjener særlig omtale. Denne svamp blev først identificeret i 2009 og har siden spredt sig til hele verden. Den er en alvorlig trussel af tre grunde: Den er ofte resistent over for flere typer svampemidler, den kan være svær at identificere korrekt med standard laboratoriemetoder, og den kan overleve længe på overflader i sundhedsmiljøer, hvilket fører til sværkontrollerede udbrud. Behandling af en C. auris-infektion er en enorm udfordring, da behandlingsmulighederne kan være ekstremt begrænsede.
Hvordan Bliver Candida Resistent? Mekanismerne Bag
Candida-svampens evne til at modstå fluconazol skyldes en række sofistikerede molekylære forsvarsmekanismer. Når svampen udsættes for lægemidlet, kan den tilpasse sig og overleve gennem forskellige strategier:
Ændringer i lægemidlets mål: Fluconazol virker ved at binde sig til enzymet Erg11p. Svampen kan udvikle mutationer i det gen (ERG11), der koder for dette enzym. Disse mutationer ændrer enzymets form, så fluconazol ikke længere kan binde sig effektivt. Det kan sammenlignes med at ændre låsen, så den gamle nøgle ikke længere passer.
Aktiv udpumpning af medicinen: Nogle Candida-celler udvikler eller opregulerer små pumper (effluxpumper) i deres cellemembran. Disse pumper, som tilhører familierne ABC og MFS, genkender fluconazol-molekylet og pumper det aktivt ud af cellen, før det når at gøre skade. Cellen forsvarer sig simpelthen ved at smide medicinen ud.
Overproduktion af målenzymet: En anden strategi er at producere meget mere af Erg11p-enzymet. Selvom fluconazol hæmmer en del af enzymerne, er der stadig nok aktive enzymer tilbage til, at svampen kan producere tilstrækkeligt med ergosterol til at overleve. Svampen overvælder simpelthen medicinen med et stort antal mål.
Udvikling af alternative biokemiske veje: I sjældne tilfælde kan svampen ændre sin biokemi, så den kan omgå det trin, som fluconazol blokerer. Dette er som at finde en omvej, når hovedvejen er spærret.

About 7% of all Candida blood samples tested at CDC are resistant to the antifungal drug fluconazole. Although one Candida species, Candida albicans, is the most common cause of severe Candida infections, resistance is most common in other species, particularly Candida auris, Candida glabrata, and Candida parapsilosis.
Ofte ser man en kombination af flere af disse mekanismer i en enkelt resistent svampestamme, hvilket gør den endnu sværere at bekæmpe.
Hvem er i Risikogruppen for Resistente Infektioner?
Selvom alle kan få en Candida-infektion, er risikoen for en alvorlig og potentielt resistent infektion markant højere for visse grupper af mennesker. Risikofaktorerne falder typisk i tre kategorier:
- Faktorer, der fremmer Candida-vækst: Langvarig brug af bredspektrede antibiotika kan slå de 'gode' bakterier ihjel, som normalt holder Candida i skak, og give svampen plads til at vokse.
- Faktorer, der svækker immunforsvaret: Patienter med et kompromitteret immunsystem, f.eks. på grund af kemoterapi, organtransplantation, HIV/AIDS eller langvarig steroidbehandling, er meget sårbare.
- Faktorer, der giver direkte adgang til kroppen: Brug af intravenøse katetre, kirurgiske indgreb eller langvarige hospitalsophold, især på intensivafdelinger, kan give svampen en direkte vej ind i blodbanen.
Patienter, der tidligere har modtaget behandling med azol-svampemidler, har også en øget risiko for at udvikle en infektion med en resistent stamme.
Behandlingsmuligheder og Fremtidsperspektiver
Når en patient har en Candida-infektion, der er resistent over for fluconazol, står lægerne over for en vanskelig opgave. Det første skridt er at identificere den specifikke Candida-art og udføre følsomhedstest for at se, hvilke lægemidler der stadig virker.
Alternative behandlinger inkluderer andre klasser af svampemidler, såsom echinocandiner. Disse lægemidler virker på en anden del af svampens cellevæg og er ofte effektive mod fluconazol-resistente stammer. Problemet opstår, når en stamme, som f.eks. C. glabrata, udvikler resistens mod både fluconazol og echinocandiner. I disse tilfælde er behandlingsmulighederne stærkt begrænsede.
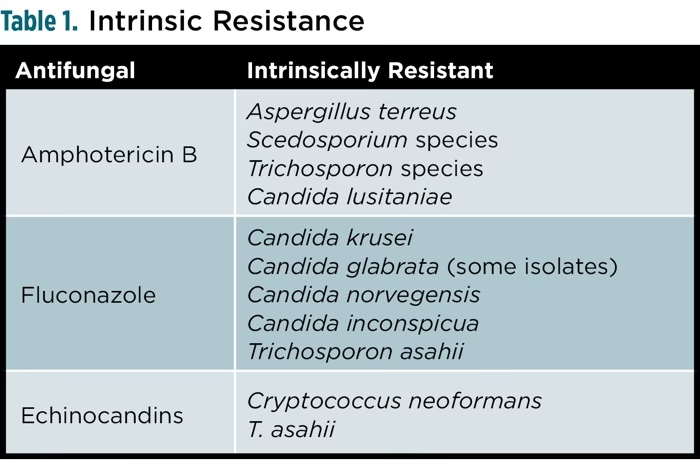
Den sidste udvej er ofte lægemidlet amphotericin B, et ældre, men meget potent svampemiddel. Desværre kan det have alvorlige bivirkninger, herunder nyretoksicitet, hvilket gør det til et risikabelt valg for patienter, der i forvejen er meget syge.
Den voksende resistens understreger det presserende behov for udvikling af nye svampedræbende lægemidler med nye virkningsmekanismer. Samtidig er der et stort behov for bedre diagnostiske værktøjer og en mere ansvarlig brug af de eksisterende lægemidler for at bremse udviklingen af resistens.
Ofte Stillede Spørgsmål (OSS)
Er alle Candida-infektioner svære at behandle?
Nej, heldigvis ikke. De fleste almindelige, overfladiske infektioner som trøske eller skedesvamp hos i øvrigt raske personer kan stadig behandles effektivt med standardmidler, herunder fluconazol. Problemet med resistens er primært en alvorlig bekymring ved invasive infektioner hos hospitaliserede og immunkompromitterede patienter.
Kan jeg selv gøre noget for at undgå en resistent infektion?
For den enkelte handler det mest om at opretholde en god generel sundhed og hygiejne. Det vigtigste i kampen mod resistens foregår i sundhedsvæsenet gennem korrekt hygiejne for at forhindre smittespredning og en ansvarlig ordination af antibiotika og svampemidler, så de kun bruges, når det er nødvendigt.
Hvad er Candida auris, og hvorfor er den så farlig?
Candida auris er en relativt ny art af Candida-svampen, der er særligt farlig, fordi den ofte er resistent over for flere klasser af svampemidler på én gang. Dette gør infektioner ekstremt svære at behandle. Desuden kan den overleve længe i hospitalsmiljøer og sprede sig let mellem patienter, hvilket kan forårsage store, vedvarende udbrud.
Betyder det, at jeg ikke skal bruge fluconazol?
Nej. Du skal altid følge din læges anvisninger. Fluconazol er fortsat et meget vigtigt og effektivt lægemiddel til behandling af mange svampeinfektioner. Lægen vil vurdere din specifikke situation, og om nødvendigt vil der blive foretaget laboratorietests for at sikre, at du får den rigtige behandling. Resistensproblematikken understreger vigtigheden af, at lægemidlet bruges korrekt og kun efter lægelig vurdering.
Hvis du vil læse andre artikler, der ligner Fluconazol-resistens hos Candida-svamp, kan du besøge kategorien Sundhed.
