03/01/2017
Mycoplasma pneumoniae er en lille, men betydningsfuld bakterie, der er en af de hyppigste årsager til lungebetændelse uden for hospitalet, især blandt børn og unge voksne. Infektionen er ofte mild og kaldes populært for 'kold lungebetændelse' eller 'atypisk lungebetændelse', fordi symptomerne typisk er mindre alvorlige end ved klassisk lungebetændelse forårsaget af eksempelvis pneumokokker. Men bag det milde ry gemmer der sig en fascinerende og kompleks mikroorganisme med en unik biologi, en spændende opdagelseshistorie og en stigende udfordring i form af antibiotikaresistens. Denne artikel dykker ned i alle aspekter af Mycoplasma pneumoniae for at give dig en fuldendt forståelse af denne gådefulde sygdomsfremkalder.

Opdagelsens historie: Fra mystisk agent til anerkendt bakterie
Historien om Mycoplasma pneumoniae er en fortælling om videnskabelig nysgerrighed og vedholdenhed. Rejsen begyndte i 1898, da forskerne Nocard og Roux isolerede en mikroorganisme, som de mente var årsagen til lungeesyge hos kvæg. Denne organisme og lignende, der senere blev fundet, blev kendt som PPLO (pleuropneumonia-lignende organismer), men deres sande natur forblev en gåde i mange årtier.
Springet til human medicin skete i 1944, da en forsker ved navn Monroe Eaton isolerede et smitstof fra patienter med en mild form for lungebetændelse, kendt som primær atypisk pneumoni (PAP). Dette stof blev døbt 'Eaton-agenten'. Fordi Eaton brugte befrugtede hønseæg til at dyrke det – en metode, der typisk blev anvendt til vira – antog man længe, at årsagen til denne 'kolde lungebetændelse' var en virus. Dette skabte dog forvirring, da sygdommen mærkeligt nok kunne behandles med visse antibiotika, hvilket er ineffektivt mod vira.
Gennembruddet kom i 1961 takket være et afgørende møde mellem to forskere. Dr. Robert Chanock, der studerede Eaton-agenten som en virus, mødte Dr. Leonard Hayflick. Hayflick havde tidligere forsket i dyresygdomme forårsaget af PPLO'er og foreslog, at Eaton-agenten måske slet ikke var en virus, men derimod en af disse mystiske organismer, som man nu kaldte mykoplasmaer. Chanock sendte prøver af Eaton-agenten til Hayflick, som ved hjælp af et specialudviklet vækstmedie lykkedes med at isolere og dyrke den unikke mikroorganisme. Det blev hurtigt bevist, at netop denne organisme var årsagen til PAP. Dermed var Mycoplasma pneumoniae endelig identificeret som den første mykoplasma, der beviseligt forårsagede sygdom hos mennesker – en milepæl i medicinens historie.
En unik bakterie uden cellevæg
Det, der gør Mycoplasma pneumoniae og andre mykoplasmaer helt specielle i bakterieverdenen, er deres totale mangel på en cellevæg. En cellevæg er en stiv struktur, der omgiver de fleste bakterier og giver dem form og beskyttelse. Denne mangel har flere afgørende konsekvenser:
- Fleksibel form: Uden en stiv cellevæg kan bakterien antage forskellige former, hvilket kan hjælpe den med at undgå immunsystemet.
- Antibiotikaresistens: Mange af de mest almindelige antibiotika, såsom penicillin og andre beta-laktam-antibiotika, virker ved at ødelægge bakteriens cellevæg. Da Mycoplasma pneumoniae ingen har, er den naturligt resistent over for disse lægemidler. Dette er en ekstremt vigtig klinisk pointe.
- Sårbarhed: Manglen på cellevæg gør den også mere sårbar over for osmotisk tryk og visse desinfektionsmidler.
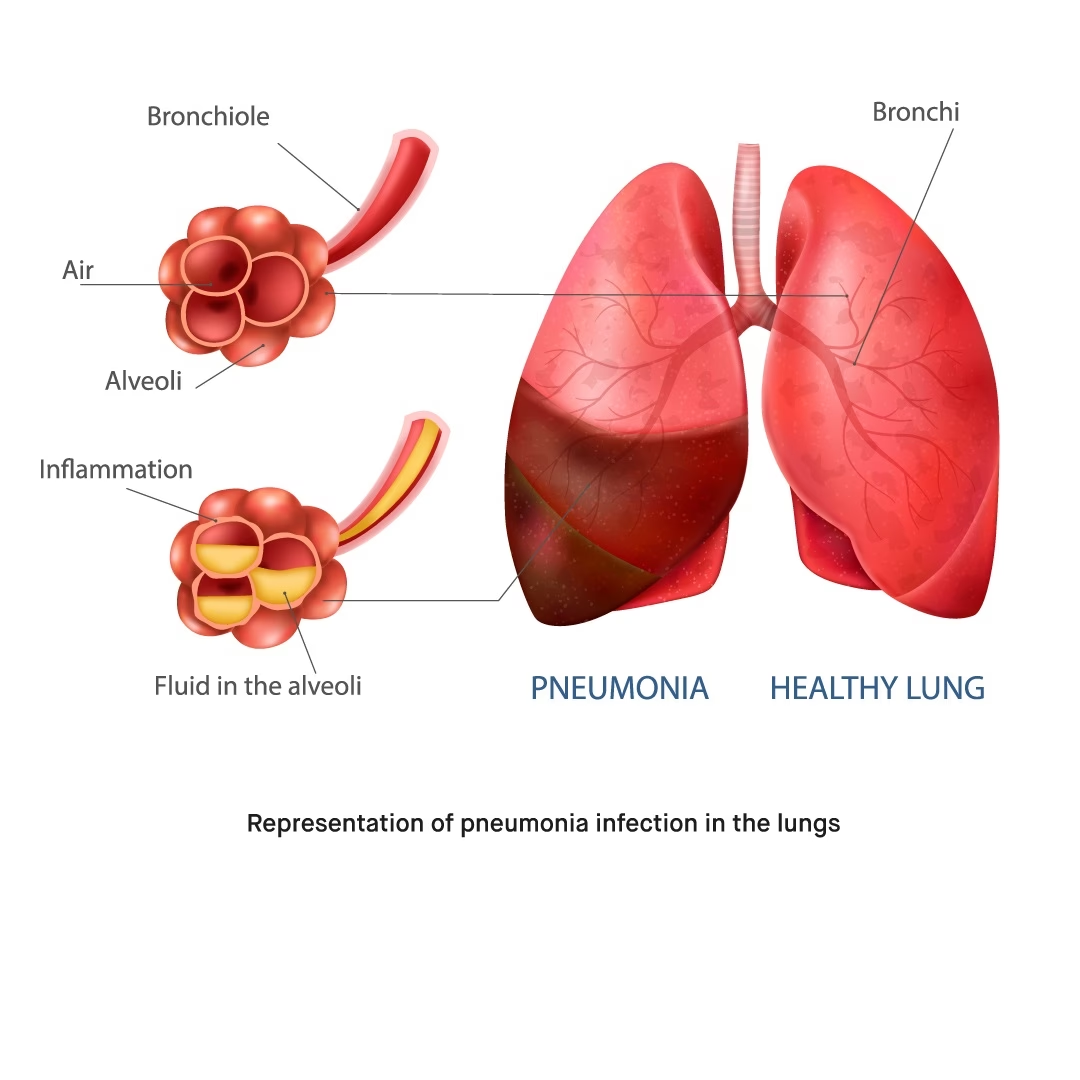
Udover fraværet af en cellevæg er bakterien også kendetegnet ved sin ekstremt lille størrelse, hvilket gør den til en af de mindste fritlevende organismer, vi kender. For at forårsage sygdom har den udviklet en højt specialiseret struktur i den ene ende, kaldet et vedhæftningsorganel. Denne struktur fungerer som en slags anker, der indeholder specifikke proteiner (såsom P1 og P30), der gør det muligt for bakterien at binde sig stærkt til cellerne i luftvejene, især i lungerne og bronkierne. Når den først har sat sig fast, kan den frigive giftstoffer, der beskadiger slimhindecellerne, hvilket fører til den vedvarende hoste, der er så karakteristisk for infektionen.
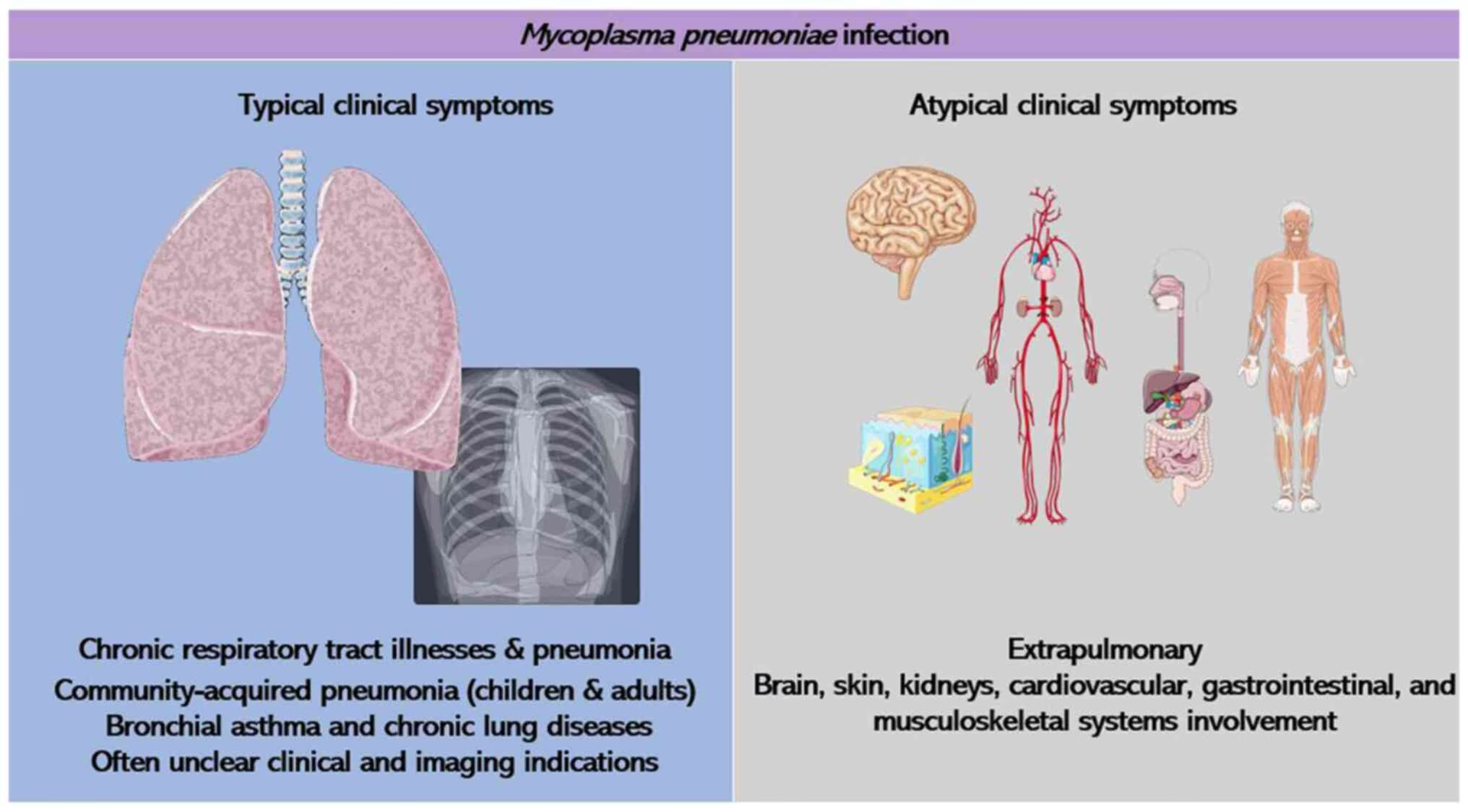
Symptomer og sygdomsforløb: Mere end bare en hoste
Infektion med Mycoplasma pneumoniae udvikler sig typisk langsomt over en til tre uger efter smitte. I modsætning til en pludselig og voldsom almindelig lungebetændelse, starter 'kold lungebetændelse' ofte snigende.
De mest almindelige symptomer inkluderer:
- Langvarig, tør hoste: Dette er ofte det mest dominerende og vedholdende symptom. Hosten kan vare i flere uger, selv efter andre symptomer er forsvundet.
- Ondt i halsen og hovedpine: Starter ofte som de første tegn på infektion.
- Let feber og træthed: Generel utilpashed og en følelse af at være udmattet.
- Brystsmerter: Kan opstå på grund af den konstante hoste.
Navnet 'kold lungebetændelse' (eller 'walking pneumonia' på engelsk) kommer af, at patienten sjældent føler sig syg nok til at være sengeliggende. Man kan ofte fortsætte med sine daglige gøremål, omend man føler sig sløj og plaget af hoste. Selvom infektionen for det meste er mild og selvbegrænsende, kan den i sjældne tilfælde føre til mere alvorlig lungebetændelse, der kræver hospitalsindlæggelse. Komplikationer uden for lungerne, såsom udslæt, ledsmerter eller neurologiske symptomer, kan også forekomme, men er sjældne.
Diagnose og den rette behandling
At stille diagnosen Mycoplasma pneumoniae kan være en udfordring for lægen, da symptomerne i høj grad overlapper med mange andre luftvejsinfektioner forårsaget af både vira og andre bakterier. Bakterien er desuden meget svær og langsom at dyrke i et laboratorium, så denne metode bruges sjældent i praksis. I stedet stilles diagnosen ofte ved hjælp af:
- PCR-test: En podning fra svælget eller opspyt kan analyseres for bakteriens genetiske materiale. Dette er den hurtigste og mest pålidelige metode.
- Blodprøver: Man kan måle antistoffer mod bakterien i blodet. En stigning i antistofniveauet over tid kan bekræfte en nylig infektion.
Behandling: Valg af det rigtige antibiotikum
Da penicillin og lignende antibiotika er virkningsløse, er det afgørende at vælge den korrekte type medicin. Behandlingen retter sig mod bakteriens evne til at producere proteiner.
De primære valg er:
- Makrolider: En klasse af antibiotika, der inkluderer azithromycin, clarithromycin og erythromycin. Azithromycin og clarithromycin foretrækkes i dag, da de har færre bivirkninger og mere bekvem dosering end det ældre erythromycin.
- Tetracykliner: Doxycyclin er et effektivt alternativ, primært til voksne og ældre børn.
- Fluorquinoloner: Levofloxacin eller moxifloxacin kan bruges, men reserveres ofte til voksne med svære infektioner på grund af potentielle bivirkninger.
Nedenstående tabel giver et overblik over de forskellige antibiotikatyper og deres relevans for behandling af Mycoplasma pneumoniae.
| Antibiotikatype | Eksempler | Virkningsmekanisme | Effektivitet mod M. pneumoniae |
|---|---|---|---|
| Makrolider | Azithromycin, Clarithromycin | Hæmmer proteinsyntesen | Meget effektiv (Førstevalg) |
| Tetracykliner | Doxycyclin | Hæmmer proteinsyntesen | Effektiv (Alternativ) |
| Fluorquinoloner | Levofloxacin, Moxifloxacin | Hæmmer DNA-syntesen | Effektiv (Reserveret til svære tilfælde) |
| Beta-laktamer | Penicillin, Amoxicillin | Ødelægger cellevæggen | Ineffektiv |
Udfordringen med voksende antibiotikaresistens
En af de største bekymringer i moderne medicin er antibiotikaresistens, og Mycoplasma pneumoniae er desværre ingen undtagelse. Siden år 2000 har man observeret en markant stigning i resistens mod makrolider, som er det foretrukne behandlingsmiddel. Problemet er særligt udbredt i Asien, hvor resistensrater i nogle områder er ekstremt høje, men det ses også i stigende grad i Europa og USA.
Resistensen skyldes oftest en lille enkeltmutation i bakteriens ribosomale RNA (specifikt i 23S rRNA-genet), som forhindrer antibiotikummet i at binde sig og virke. Da man sjældent udfører resistenstestning i den daglige klinik, kan en læge stå i en situation, hvor den valgte behandling ikke virker. Dette kan forlænge sygdomsforløbet og øge risikoen for komplikationer. Læger må derfor i stigende grad basere deres valg af antibiotika på lokale resistensmønstre og patientens respons på behandlingen.
Ofte Stillede Spørgsmål (FAQ)
Er kold lungebetændelse smitsom?
Ja, Mycoplasma pneumoniae smitter fra person til person via dråber i luften, der spredes ved hoste og nys. Smitte kræver typisk tæt kontakt, og derfor ses udbrud ofte i familier, skoler og kaserner.
Hvor længe varer en Mycoplasma-infektion?
Selve sygdommen med feber og utilpashed varer typisk en uges tid, men hosten kan være meget sejlivet og fortsætte i tre til fire uger eller endda længere, selv efter vellykket behandling.
Kan man få Mycoplasma pneumoniae mere end én gang?
Ja, desværre. Den immunitet, man opnår efter en infektion, er ikke livslang. Man kan derfor godt blive smittet og syg igen senere i livet.
Hvorfor er det vigtigt at få den rigtige diagnose?
Fordi behandlingen er anderledes end for mange andre luftvejsinfektioner. At bruge et ineffektivt antibiotikum som penicillin vil ikke kun være virkningsløst, men også bidrage unødigt til den generelle udvikling af antibiotikaresistens.
Hvad skal jeg gøre, hvis jeg tror, jeg har kold lungebetændelse?
Hvis du har en vedvarende tør hoste, let feber og generel utilpashed, bør du kontakte din læge. Lægen kan vurdere dine symptomer og beslutte, om yderligere undersøgelser eller behandling er nødvendig. Undgå selvmedicinering med antibiotika.
Hvis du vil læse andre artikler, der ligner Mycoplasma pneumoniae: Alt om 'kold lungebetændelse', kan du besøge kategorien Sundhed.