01/01/2026
At navigere i sundhedssystemet kan være komplekst, især når diagnostiske tests og medicinske behandlinger krydser hinanden. Et klassisk eksempel på denne udfordring opstår ved testning for lupus antikoagulant (LA) hos patienter, der allerede er i behandling med blodfortyndende medicin. Selvom navnet antyder en sammenhæng med blødning, er lupus antikoagulant paradoksalt nok forbundet med en øget risiko for blodpropper (trombose). Derfor er mange af de patienter, der skal testes, netop i behandling for at forhindre disse blodpropper. Problemet er, at selve den medicin, der beskytter patienten, kan forstyrre de laboratorietests, der skal stille diagnosen. Denne artikel dykker ned i denne komplekse problemstilling og udforsker de strategier, laboratorier og læger anvender for at sikre en korrekt diagnose.
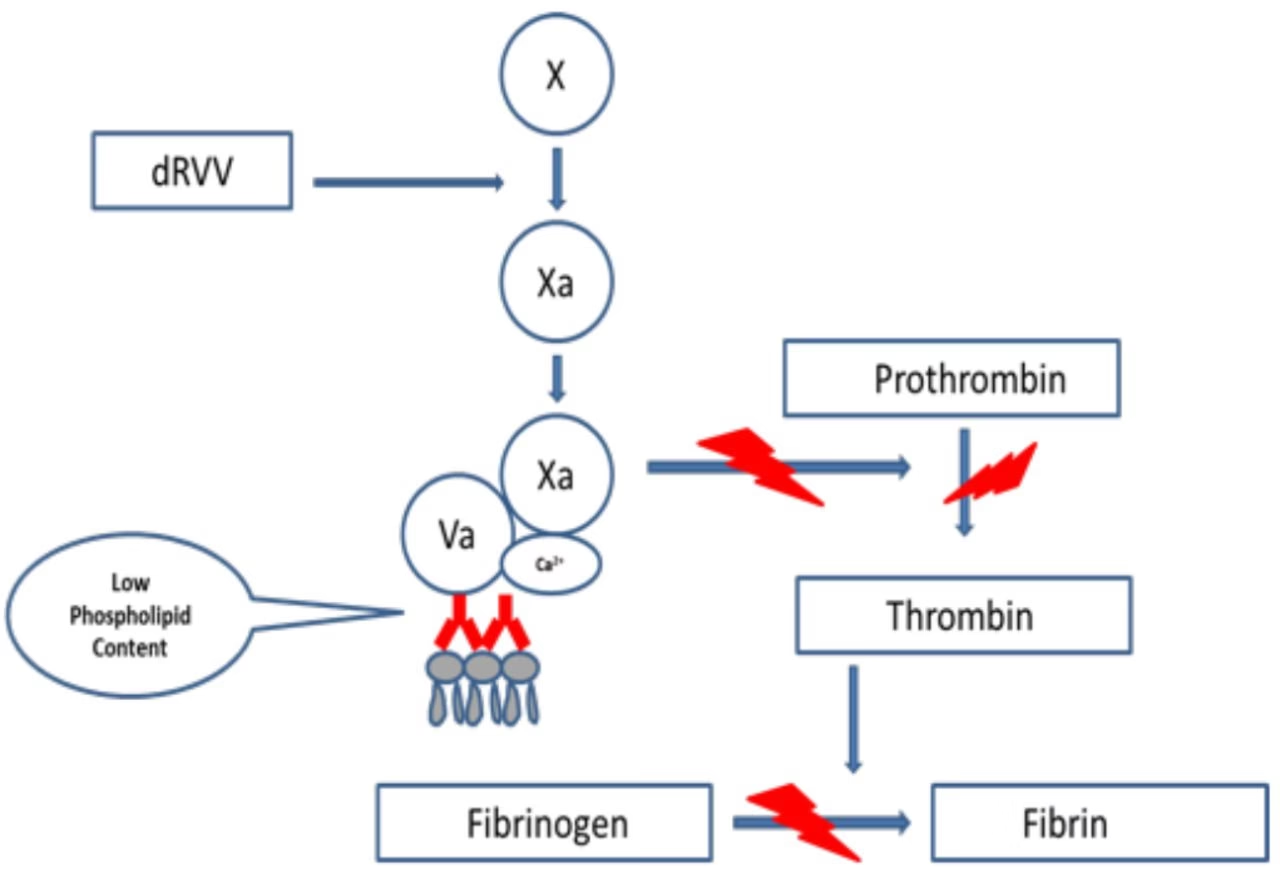
Hvad er Lupus Antikoagulant (LA)?
Lupus antikoagulant er i virkeligheden et misvisende navn. For det første er det ikke stærkt forbundet med sygdommen lupus, selvom det oprindeligt blev opdaget hos lupus-patienter. For det andet virker det ikke som et antikoagulant (blodfortyndende middel) i kroppen; tværtimod øger det risikoen for blodpropper. Navnet stammer fra dets effekt i laboratoriet (in vitro), hvor det forlænger blodets koagulationstid i visse tests.
LA er et autoantistof, hvilket betyder, at det er et antistof produceret af immunsystemet, der fejlagtigt angriber kroppens egne celler – i dette tilfælde fosfolipider og tilhørende proteiner i cellemembraner. Tilstedeværelsen af LA er et af de centrale laboratoriekriterier for diagnosen antifosfolipidsyndrom (APS), en autoimmun sygdom karakteriseret ved:
- Kliniske kriterier: Vaskulær trombose (blodpropper i vener eller arterier) og/eller graviditetskomplikationer (f.eks. gentagne aborter).
- Laboratoriekriterier: Tilstedeværelse af enten lupus antikoagulant, anti-cardiolipin antistoffer (aCL) eller anti-beta-2-glycoprotein I antistoffer (aB2GPI).
For at stille en definitiv APS-diagnose kræves mindst ét klinisk og ét laboratoriekriterium, hvor laboratoriefundet skal bekræftes med mindst 12 ugers mellemrum.
Udfordringen: Antikoagulerende Behandling
På grund af den høje risiko for blodpropper hos patienter med APS, er antikoagulerende (blodfortyndende) behandling ofte en livslang nødvendighed. Denne behandling har til formål at forhindre blodet i at størkne for let. Der findes flere klasser af antikoagulerende medicin:
- Vitamin K-antagonister (VKA): Den mest kendte er warfarin (Marevan). Disse virker ved at hæmme kroppens brug af K-vitamin til at producere visse koagulationsfaktorer.
- Hepariner: Disse gives som injektioner og inkluderer ufraktioneret heparin (UFH) og lavmolekylært heparin (LMWH).
- Direkte Orale Antikoagulanter (DOACs): En nyere klasse af pillebaseret medicin, der virker mere direkte på koagulationsprocessen. De opdeles i to grupper:
- Direkte trombinhæmmere (anti-IIa): f.eks. dabigatran.
- Direkte Faktor Xa-hæmmere: f.eks. rivaroxaban, apixaban og edoxaban.
Kernen i problemet er, at alle disse medikamenter er designet til at forlænge den tid, det tager for blodet at størkne. De tests, der bruges til at påvise LA, såsom aPTT (aktiveret partiel tromboplastintid) og dRVVT (fortyndet Russell's viper venom time), måler netop koagulationstiden. Når en patient tager antikoagulerende medicin, vil disse tests vise en forlænget koagulationstid på grund af medicinen. Dette skaber en betydelig interferens, som kan føre til to forkerte konklusioner:
- Falsk-positivt resultat: Medicinens effekt kan ligne tilstedeværelsen af LA, hvilket fører til en forkert diagnose.
- Falsk-negativt resultat: Medicinens komplekse interaktion med testreagenserne kan i nogle tilfælde maskere et reelt LA, især hvis det er et svagt antistof.
Effekten af Forskellige Antikoagulanter på Koagulationstests
Ikke alle blodfortyndende midler påvirker tests på samme måde. Laboratorier skal være opmærksomme på disse forskelle for at kunne tolke resultaterne korrekt. Nedenstående tabel giver et forenklet overblik over, hvordan forskellige medikamenter typisk påvirker almindelige koagulationstests.
| Antikoagulant | aPTT | dRVVT | PT (INR) | TT |
|---|---|---|---|---|
| Warfarin (VKA) | ↑ | ↑↑ | ↑↑↑ | ↔ |
| Heparin (UFH) | ↑↑↑ | ↑ | ↑ | ↑↑↑ |
| LMWH | ↑ | ↔/↑ | ↔ | ↔ |
| Dabigatran (Anti-IIa) | ↑↑ | ↑↑ | ↑ | ↑↑↑ |
| Rivaroxaban (Anti-Xa) | ↑ | ↑↑↑ | ↑↑ | ↔ |
| Apixaban (Anti-Xa) | ↔/↑ | ↑ | ↔/↑ | ↔ |
Tegnforklaring: ↔ = Ingen eller minimal effekt; ↑ = Forlænget tid; ↑↑ = Moderat forlænget tid; ↑↑↑ = Markant forlænget tid. Effekten kan variere afhængigt af testreagens og medicindosis.
Strategier til at Sikre en Korrekt Diagnose
Heldigvis har læger og laboratorier udviklet flere strategier for at navigere i denne diagnostiske udfordring. Den bedste strategi afhænger af den kliniske situation og patientens specifikke medicin.
1. Testning uden for behandling
Den ideelle, men ofte upraktiske, løsning er at tage blodprøven, når patienten ikke er i behandling. Dette kræver en nøje planlagt og lægeordineret pause i medicinen. Pausens længde afhænger af medikamentet – typisk mindst 48 timer for DOACs og 1-2 uger for warfarin. Dette er dog forbundet med en risiko for blodpropper og er ikke altid en sikker mulighed for patienten.
2. Timing af blodprøven (Dal-niveau)
For medicin med en relativt kort halveringstid, som DOACs og LMWH, kan man minimere interferensen ved at tage blodprøven lige før næste dosis. På dette tidspunkt er koncentrationen af medicin i blodet lavest (dal-niveau). Selvom dette reducerer problemet, fjerner det det ikke altid fuldstændigt, især ved høje doser eller nedsat nyrefunktion.
3. Midlertidigt skift til LMWH
En almindelig strategi er midlertidigt at skifte patienten fra warfarin eller en DOAC til LMWH (lavmolekylært heparin). LMWH har en mere forudsigelig effekt og forstyrrer i mindre grad visse LA-tests, især dRVVT, da mange testreagenser indeholder stoffer, der neutraliserer heparin. Blodprøven tages så ved dal-niveau under LMWH-behandlingen.
4. Brug af Neutraliseringsmidler i Laboratoriet
Den mest avancerede tilgang involverer at fjerne det forstyrrende medikament fra blodprøven i laboratoriet, før selve LA-testen udføres. Mens heparin-neutraliseringsmidler har været standard i mange år, er der for nylig kommet produkter designet til at fjerne DOACs.
Disse produkter, med navne som DOAC-Stop® eller DOAC-Remove®, er typisk baseret på en form for aktivt kul. Processen er som følger:
- En lille mængde af neutraliseringsmidlet (f.eks. en pille af aktivt kul) tilsættes til patientens plasma-prøve.
- Prøven blandes, hvorved DOAC-molekylet binder sig til det aktive kul.
- Prøven centrifugeres ved høj hastighed for at fjerne kullet og det bundne medikament.
- Den nu "rensede" plasmaprøve kan derefter analyseres for LA med markant reduceret interferens.
Selvom denne metode er meget lovende, er den ikke uden faldgruber. Der er en risiko for, at ikke alt medikament fjernes, især ved meget høje koncentrationer. Der er også en teoretisk bekymring for, at processen kan fjerne andre vigtige proteiner fra plasmaet og dermed påvirke resultatet. Derfor anbefales det, at laboratorier, der bruger disse metoder, verificerer, at DOAC-niveauet er faldet til et ubetydeligt niveau efter behandlingen. Dette er en specialiseret procedure, der kræver stor ekspertise.
Ofte Stillede Spørgsmål (FAQ)
Kan jeg bare stoppe med min blodfortyndende medicin for at blive testet?
NEJ! Du må aldrig stoppe eller ændre din antikoagulerende behandling uden en klar aftale med din læge. En uautoriseret pause kan medføre en alvorlig risiko for blodpropper, slagtilfælde eller andre livstruende komplikationer.
Hvorfor er lupus antikoagulant-testen så kompliceret?
Testen er en såkaldt funktionel test. I stedet for at måle mængden af et specifikt stof, måler den en biologisk proces – blodets evne til at størkne under bestemte laboratorieforhold. Da blodfortyndende medicin er designet til at påvirke netop denne proces, er interferens uundgåelig. Diagnosen kræver en flertrins-proces med screening, blanding med normalt plasma og en bekræftelsestest, hvilket yderligere komplicerer billedet.
Er der alternativer til LA-testen, hvis jeg er i behandling?
I nogle tilfælde kan lægen se på andre markører. For eksempel kan måling af antistoffer mod fosfatidylserin/protrombin (aPS/PT) fungere som et surrogat for LA, da dette antistof ofte er årsagen til LA-aktiviteten. Denne test påvirkes ikke af antikoagulerende behandling. Dog er LA-testen stadig guldstandarden, og en endelig diagnose kræver ofte, at man navigerer i testudfordringerne.
Mit testresultat var positivt for LA, mens jeg var på en DOAC. Er diagnosen sikker?
Ikke nødvendigvis. Det kan være et falsk-positivt resultat forårsaget af medicinen. Resultatet skal tolkes med ekstrem forsigtighed. Din læge vil sandsynligvis anbefale en bekræftende test, enten efter en medicinsk overvåget pause, efter et skift til LMWH, eller ved at anvende en af de nye neutraliseringsmetoder i laboratoriet for at sikre, at resultatet er korrekt.
Konklusion
Testning for lupus antikoagulant hos patienter i blodfortyndende behandling er en af de mest komplekse diagnostiske udfordringer inden for hæmostase. Der findes ingen simpel løsning. Den bedste tilgang er at undgå testning under behandling, men dette er ofte ikke muligt eller sikkert for patienten. Derfor er et tæt samarbejde mellem den behandlende læge og et specialiseret laboratorium afgørende. Ved at anvende en kombination af strategier – omhyggelig timing af blodprøver, midlertidigt medicinskift og brugen af avancerede neutraliseringsmidler – kan man overvinde interferensen og nå frem til en nøjagtig og pålidelig diagnose, som er fundamental for patientens fremtidige behandling og prognose.
Hvis du vil læse andre artikler, der ligner Blodfortyndende medicin og lupus-test, kan du besøge kategorien Sundhed.

