07/12/2017
Når en patient bliver indlagt på et hospital, er fokus ofte på den primære sygdom eller skade. Men en afgørende, men ofte overset, faktor for helbredelse er patientens ernæringstilstand. Underernæring er desværre hyppig hos hospitalsindlagte patienter og kan forværres under opholdet uden korrekt støtte. Dette fører til højere komplikationsrater, øget sygelighed og dødelighed, hvilket forlænger hospitalsopholdet og rehabiliteringsprocessen. For at imødekomme denne udfordring har hospitaler udviklet en specialiseret og systematisk tilgang til ernæringspleje, centreret omkring tværfaglige Ernæringsstøtteteams (NST).
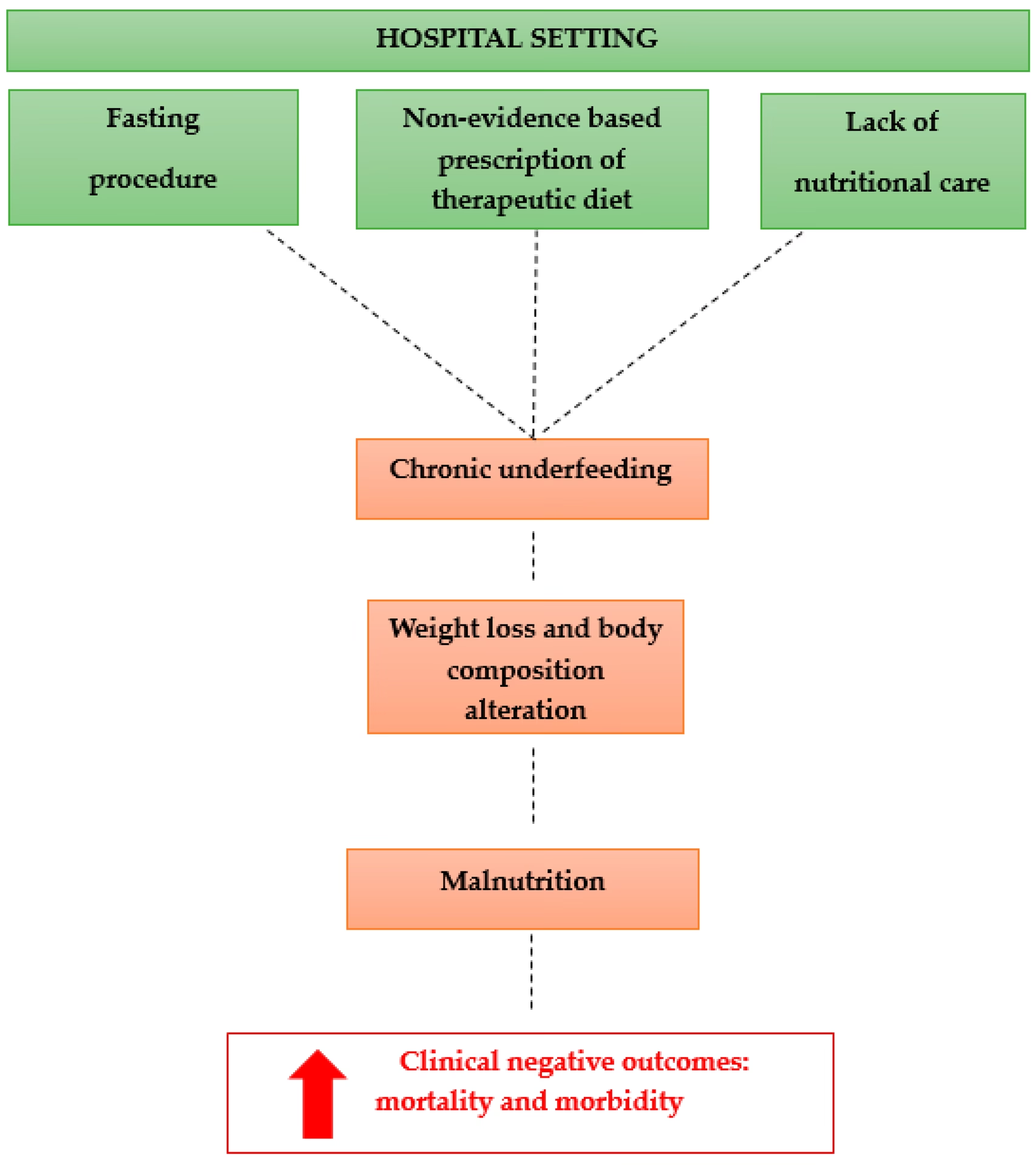
Disse teams er fundamentet for moderne ernæringsbehandling på hospitaler. Deres formål er at sikre, at hver patient med ernæringsmæssig risiko bliver identificeret tidligt og modtager en skræddersyet ernæringsplan. Nyere forskning viser, at effektiv ernæringsstyring ikke kun forbedrer ernæringstilstanden, men også forebygger negative kliniske resultater og øger patienternes livskvalitet. Det er en kompleks opgave, der kræver en bred klinisk viden, klare ansvarsområder og velstrukturerede processer for at sikre den bedste og sikreste behandling.
Hvad er et Ernæringsstøtteteam (NST)?
Et Ernæringsstøtteteam, ofte forkortet NST (fra det engelske Nutritional Support Team), er en tværfagligt sammensat gruppe af sundhedsprofessionelle med specialviden inden for klinisk ernæring. Teamets primære mål er at forbedre og sikre kvaliteten af ernæringsbehandling på tværs af hospitalet. De fungerer som hospitalets udøvende enhed for ernæring, der implementerer standarder, protokoller og retningslinjer i den daglige kliniske praksis.
Teamet tager sig af patienter, der har behov for både enteral ernæring (sondeernæring) og parenteral ernæring (ernæring direkte i blodbanen), og arbejder ofte med patienter, der oplever svigt i munden, fordøjelsessystemet eller tarmene. En stor del af deres arbejde involverer også nøje overvågning af væskebalancen. Ved at samle ekspertise fra forskellige faggrupper sikrer et NST, at komplekse ernæringsmæssige udfordringer håndteres på den mest effektive og sikre måde, hvilket reducerer risikoen for komplikationer og forbedrer patientresultaterne.
Sammensætning og Samarbejde i et NST
Styrken ved et NST ligger i dets multiprofessionelle sammensætning. Et velfungerende team er afhængigt af problemfri kommunikation og samarbejde mellem de forskellige specialister. Selvom sammensætningen kan variere afhængigt af hospitalets ressourcer og behov, består et traditionelt team typisk af:
- Læger: Specialiserede læger, der ordinerer og håndterer kompleks ernæringsterapi, især parenteral ernæring. De bidrager med den overordnede medicinske vurdering.
- Diætister: Ofte koordinatorerne i teamet. De vurderer patientens ernæringsmæssige behov, udvikler individuelle ernæringsplaner og rådgiver om valg af ernæringsopløsninger, vitaminer og sporstoffer.
- Sygeplejersker: Specialiserede sygeplejersker, der rådgiver om praktisk administration af enteral og parenteral ernæring, håndtering af sonder og katetre, og uddanner både patienter og andet plejepersonale.
- Farmaceuter: Farmaceuter med ekspertise i parenteral ernæring sikrer korrekt sammensætning, stabilitet og kompatibilitet af intravenøse ernæringsblandinger. De overvåger også potentielle interaktioner mellem ernæring og medicin.
Derudover kan teamet samarbejde med andre specialister som fysioterapeuter, ergoterapeuter, psykologer og socialrådgivere for at skabe en holistisk behandlingsplan. Et tæt samarbejde med afdelinger for infektionssygdomme og hospitalshygiejne er også afgørende for at forebygge kateterrelaterede infektioner, især ved parenteral ernæring.
NST's Kerneopgaver og Udfordringer
Et NST's arbejde spænder over hele patientforløbet, fra indlæggelse til udskrivelse og opfølgning. Deres opgaver er centreret omkring en systematisk ernæringsplejealgoritme.
Screening og Vurdering
Fundamentet for al ernæringspleje er identifikation af patienter i risiko. En af NST's vigtigste opgaver er at implementere en fast procedure for ernæringsscreening for alle indlagte patienter, typisk inden for 24-48 timer efter ankomst. Værktøjer som Nutritional Risk Screening 2002 (NRS 2002) anvendes ofte til hurtigt at identificere risikopatienter.
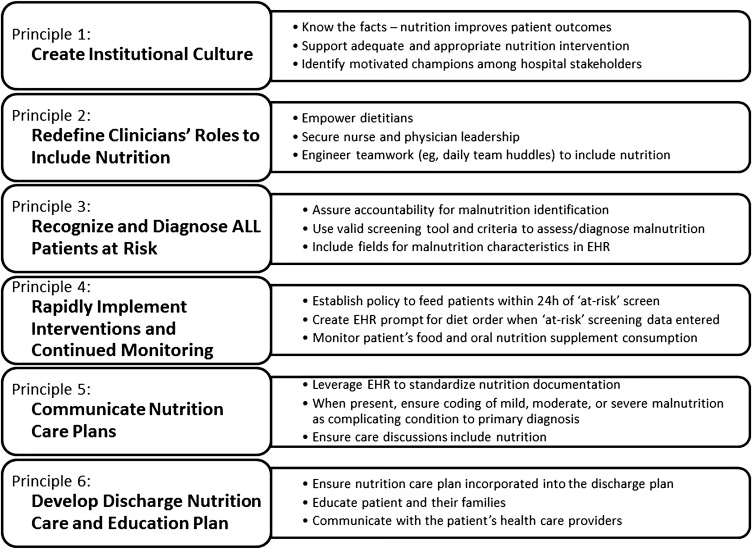
Hvis screeningen viser en risiko, foretages en mere dybdegående ernæringsvurdering. Denne vurdering kan omfatte:
- Kortlægning af kostindtag: Ved hjælp af kostdagbøger eller observationer beregnes patientens faktiske energi- og proteinindtag.
- Antropometriske målinger: Vægt, højde, BMI og eventuelt måling af overarmsomkreds.
- Funktionelle målinger: Analyse af kropssammensætning (bioelektrisk impedansanalyse) og muskelstyrke (håndgrebsstyrke).
- Biokemiske data: Blodprøver kan give information om mangeltilstande, men skal altid tolkes i sammenhæng med patientens kliniske tilstand, da ingen enkelt markør er specifik for underernæring.
Målet med vurderingen er at udvikle en præcis ernæringsplan, der fastlægger patientens individuelle energi- og proteinbehov og den mest hensigtsmæssige metode til at opfylde dem.
Ernæringsterapi
Når en plan er lagt, sikrer NST, at den bliver implementeret korrekt. Strategien er altid at anvende den mest fysiologiske metode først. Terapien eskalerer efter behov:
- Almindelig kost: Eventuelt med ændret konsistens eller berigelse.
- Orale ernæringstilskud: Protein- og energirige drikke og snacks.
- Enteral ernæring (Sondeernæring): Ernæring leveres direkte til mave-tarm-kanalen via en sonde, hvis patienten ikke kan spise tilstrækkeligt.
- Parenteral ernæring (Intravenøs ernæring): Ernæring gives direkte i blodbanen, hvis mave-tarm-kanalen ikke fungerer.
Teamet sigter mod, at patienten opnår mindst 75% af sit beregnede behov. Planen og patientens fremskridt revurderes løbende, typisk hver 24.-48. time, og justeres efter behov.
Monitorering og Sikkerhed
En central opgave for NST er at sikre kvaliteten og sikkerheden af ernæringsinterventioner. Dette er især vigtigt ved kunstig ernæring for at reducere potentielle mekaniske, metaboliske (f.eks. blodsukkerproblemer og refeeding syndrom) og infektiøse komplikationer. Teamet fungerer som konsulenter for det behandlende personale og sikrer korrekt håndtering af udstyr og recepter.
Ambulant Opfølgning og Overgang
Ernæringsterapi slutter ofte ikke ved udskrivelsen. NST spiller en afgørende rolle i overgangen fra hospital til hjem. De planlægger og organiserer udskrivelsen, uddanner patienter, pårørende og hjemmeplejen i håndtering af eventuel kunstig ernæring i hjemmet. Efter udskrivelsen forbliver NST ofte det centrale kontaktpunkt for patienten, den praktiserende læge og hjemmeplejen vedrørende ernæringsrelaterede spørgsmål og komplikationer.
Effektiviteten af Ernæringsstøtteteams
Der er voksende og stærk evidens for, at NST'er har en markant positiv effekt på både kliniske resultater og hospitalsøkonomi. Studier har vist, at involvering af et NST fører til:
- Bedre behandlingskvalitet: Antallet af korrekte indikationer for parenteral ernæring stiger markant, mens unødvendige og potentielt skadelige interventioner reduceres.
- Færre komplikationer: Nøje overvågning og ekspertise reducerer forekomsten af metaboliske komplikationer som hyperglykæmi og elektrolytforstyrrelser samt kateterrelaterede infektioner.
- Kortere hospitalsophold: Ved at forbedre ernæringstilstanden og reducere komplikationer kan patienter komme sig hurtigere.
- Økonomiske besparelser: Selvom etablering af et NST kræver ressourcer, viser studier betydelige besparelser ved at undgå unødvendige behandlinger, reducere komplikationer og forkorte indlæggelsestiden. Besparelser på flere millioner er dokumenteret i flere lande.
- Forbedret overlevelse og livskvalitet: Et stort studie (EFFORT-studiet) viste, at individualiseret ernæringsstøtte til medicinske patienter i risiko signifikant reducerede risikoen for alvorlige komplikationer og død efter 30 dage.
Disse resultater understreger, at underernæring er en modificerbar risikofaktor, og at en organiseret, tværfaglig indsats er afgørende for at udnytte det terapeutiske potentiale i klinisk ernæring.
Tabel over NST-medlemmers Opgaver
For at illustrere det tværfaglige samarbejde, er her en oversigt over de typiske opgaver for kernemedlemmerne i et NST.

| Profession | Primære Opgaver i Ernæringsplejen |
|---|---|
| Sygeplejerske | Rådgiver om administrationsveje og -systemer for ernæring. Vurderer adgangsveje (sonder/katetre). Uddanner i brug af pumper og udstyr. Implementerer protokoller for at sikre ensartethed og forebygge mekaniske komplikationer. |
| Læge | Ordinerer og styrer enteral/parenteral terapi. Vurderer indikationer for kompleks ernæringsbehandling. Fungerer som faglig sparringspartner og fremmer vigtigheden af god ernæringsterapi på afdelingerne. |
| Diætist | Rådgiver om indikationer og valg af ernæringsløsninger. Udfører ernæringsvurderinger og udvikler ernæringsplaner. Udvikler og fortolker screeningsværktøjer. Uddanner og forsker i komplekse ernæringsløsninger. |
| Farmaceut | Sikrer logistik for parenteral ernæring. Overvåger og informerer om kemiske/farmaceutiske interaktioner i ernæringsblandinger. Rådgiver om stabilitet, kompatibilitet og interaktioner med lægemidler. |
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er ernæring så vigtigt under en hospitalsindlæggelse?
Sygdom og traumer øger kroppens behov for energi og næringsstoffer, samtidig med at appetitten ofte er nedsat. Uden tilstrækkelig ernæring kan kroppen ikke bekæmpe infektioner, hele sår eller genopbygge muskler effektivt. Dette kan forlænge sygdomsforløbet og øge risikoen for alvorlige komplikationer.
Hvem er med i et ernæringsstøtteteam?
Et kerneteam består typisk af en læge, en klinisk diætist, en specialsygeplejerske og en farmaceut. Andre fagpersoner som fysioterapeuter og ergoterapeuter kan også inddrages for at sikre en helhedsorienteret behandling.
Hvordan identificerer hospitalet patienter i ernæringsmæssig risiko?
De fleste hospitaler bruger et valideret screeningsværktøj, hvor plejepersonalet stiller enkle spørgsmål om nyligt vægttab, nedsat appetit og sygdommens sværhedsgrad. Dette sker kort efter indlæggelsen for hurtigt at fange dem, der har brug for en mere detaljeret vurdering.
Hvad er forskellen på enteral og parenteral ernæring?
Enteral ernæring (sondeernæring) er, når flydende ernæring gives gennem en sonde direkte til maven eller tarmen. Dette foretrækkes, da det opretholder tarmens funktion. Parenteral ernæring er, når ernæring gives direkte i en blodåre (intravenøst), hvilket anvendes, når mave-tarm-kanalen ikke kan bruges.
Konklusion
Styring af ernæring på hospitaler er gået fra at være en sekundær overvejelse til at være en central og integreret del af den multimodale behandling. Ernæringsstøtteteams er kernen i denne udvikling. Gennem en systematisk, tværfaglig og evidensbaseret tilgang sikrer de, at underernærede patienter opdages tidligt og behandles effektivt. Dette forbedrer ikke kun den enkelte patients chancer for en hurtig og vellykket helbredelse, men bidrager også til et mere effektivt og omkostningsbevidst sundhedsvæsen. Institutionaliseringen af NST'er er afgørende for at sikre, at alle patienter, der kan drage fordel af ernæringsstøtte, modtager den hurtigt, fyldestgørende og med den højeste kvalitetsstandard.
Hvis du vil læse andre artikler, der ligner Hospitalers Ernæringsteam: Nøglen til Bedring, kan du besøge kategorien Ernæring.
