25/10/2010
T-celle akut lymfoblastisk leukæmi (T-ALL) er en hurtigtvoksende og aggressiv form for blodkræft, der udgør en undertype af akut lymfoblastisk leukæmi (ALL). Tilstanden udvikler sig fra umodne lymfocytter, en type hvide blodlegemer, som er afgørende for kroppens immunforsvar. At forstå denne sygdom, fra dens biologiske oprindelse til de nyeste behandlingsmuligheder, er afgørende for både patienter og pårørende. Denne artikel giver et omfattende overblik over T-ALL, herunder symptomer, diagnose, behandlingsstrategier og den seneste forskning inden for området.
Hvad er T-celle Akut Lymfoblastisk Leukæmi (T-ALL)?
For at forstå T-ALL er det vigtigt at bryde navnet ned. "Akut" betyder, at sygdommen udvikler sig hurtigt og kræver øjeblikkelig behandling. "Lymfoblastisk" henviser til, at kræften opstår i lymfoblaster, som er umodne versioner af lymfocytter. Lymfocytter er en central del af vores immunsystem og opdeles primært i B-celler og T-celler. T-ALL opstår specifikt, når T-lymfocytter under deres udvikling i knoglemarven og brislen (thymus) gennemgår unormale genetiske forandringer, der får dem til at formere sig ukontrolleret.
Disse kræftceller, også kendt som leukæmiceller, fortrænger de sunde celler i knoglemarven, hvilket fører til en mangel på normale røde blodlegemer, hvide blodlegemer og blodplader. T-celler udvikles i thymus, et lille organ bag brystbenet, og i omkring 75% af T-ALL-tilfælde dannes der en tumoragtig masse (mediastinal masse) i dette område, hvilket kan føre til specifikke symptomer.
Forekomst og Risikofaktorer
Akut lymfoblastisk leukæmi (ALL) er den mest almindelige kræftform hos børn, men den kan også ramme voksne. I USA diagnosticeres omkring 5.700 mennesker med ALL hvert år. Af disse tilfælde anslås det, at mellem 10% og 25% er T-ALL. Selvom den præcise årsag til, at en person udvikler T-ALL, ofte er ukendt, har forskere identificeret flere risikofaktorer, der kan øge sandsynligheden:
- Høj alder: Selvom ALL er almindelig hos børn, stiger risikoen for visse typer igen hos ældre voksne.
- Eksponering for stråling: Høje doser af stråling, f.eks. fra tidligere kræftbehandling, er en kendt risikofaktor.
- Kemisk eksponering: Langvarig eksponering for visse kemikalier, såsom benzen, kan øge risikoen.
- Genetiske lidelser: Visse medfødte syndromer, herunder Downs syndrom, Fanconi-anæmi og Bloom-syndrom, er forbundet med en højere risiko for at udvikle leukæmi.
- Familiær historik: At have en enægget tvilling, der fik ALL som barn, øger risikoen markant.
Symptomer på T-ALL
Symptomerne på T-ALL kan være uspecifikke og overlapper ofte med andre, mindre alvorlige sygdomme. De skyldes primært, at leukæmicellerne fortrænger de sunde blodceller i knoglemarven.
Generelle Symptomer
- Anæmi (lavt antal røde blodlegemer): Fører til træthed, svimmelhed, bleghed og åndenød.
- Leukopeni (lavt antal sunde hvide blodlegemer): Øger modtageligheden for infektioner og feber.
- Trombocytopeni (lavt antal blodplader): Kan forårsage lette blå mærker, hyppige næseblødninger, blødende tandkød og små røde pletter på huden (petekkier).
- Smerter i knogler eller led: Forårsaget af ophobning af kræftceller i knoglemarven.
- Hævede lymfeknuder: Føles som hårde knuder i armhulerne, nakken eller lysken.
- Forstørret milt eller lever: Kan give en følelse af oppustethed eller smerte i maven.
- Generel utilpashed: Vægttab, nattesved og tab af appetit.
Specifikke Symptomer for T-ALL
På grund af T-cellernes oprindelse i thymus kan T-ALL forårsage yderligere symptomer:
- Mediastinal masse: En forstørret thymus kan trykke på luftrøret, hvilket fører til hoste, åndedrætsbesvær og smerter ved vejrtrækning.
- Spredning til centralnervesystemet (CNS): T-ALL har en tendens til at sprede sig til hjernen og rygmarven. Dette kan forårsage hovedpine, sløret syn, svimmelhed og i alvorlige tilfælde krampeanfald.
Diagnose af T-ALL
En præcis diagnose er afgørende for at kunne starte den rette behandling. Diagnosen stilles gennem en række undersøgelser:
- Blodprøver: En fuldstændig blodtælling (CBC) måler antallet af de forskellige blodceller. Hos patienter med T-ALL vil man typisk se et højt antal umodne hvide blodlegemer (blaster) og lave niveauer af andre blodceller.
- Knoglemarvsundersøgelse: Dette er den definitive test for at diagnosticere leukæmi. En læge tager en prøve af knoglemarven (biopsi) og knoglemarvsvæske (aspiration), normalt fra hoftebenet. Prøverne analyseres for at bekræfte tilstedeværelsen af kræftceller og bestemme typen af leukæmi.
- Laboratorieanalyser: Celler fra blod og knoglemarv undersøges yderligere med avancerede teknikker som flowcytometri (for at identificere specifikke proteiner på cellernes overflade) og cytogenetiske tests (for at lede efter ændringer i kromosomerne). Disse tests er afgørende for at klassificere sygdommen præcist og vurdere prognosen.
- Lumbalpunktur: Da T-ALL ofte spreder sig til CNS, udføres en lumbalpunktur (rygmarvsprøve) for at undersøge rygmarvsvæsken for leukæmiceller.
- Billeddiagnostik: Røntgenbilleder, CT-scanninger eller MR-scanninger kan bruges til at vurdere, om der er en mediastinal masse, eller om andre organer er påvirket.
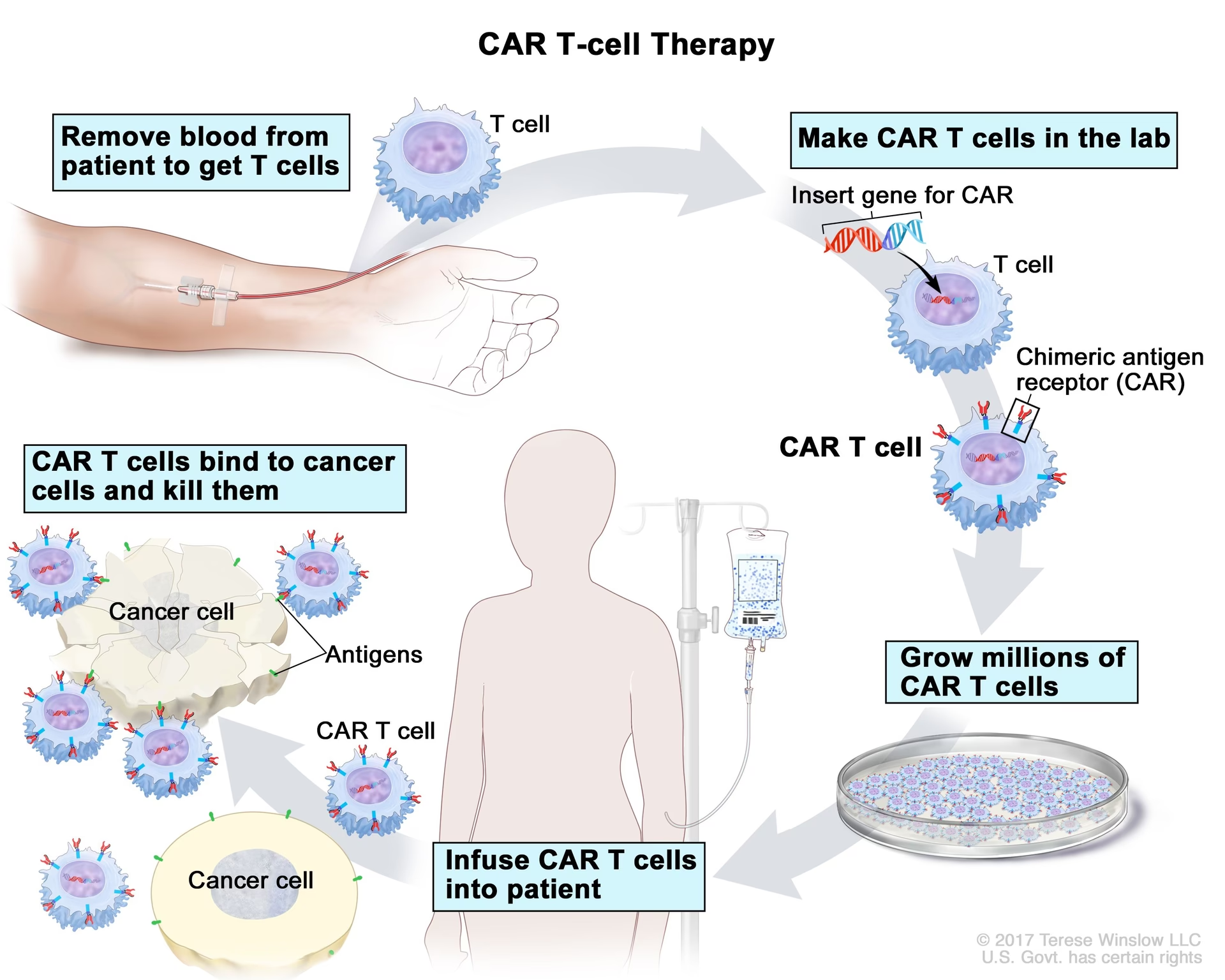
Behandling af T-celle ALL
Behandlingen af T-ALL er intensiv og sigter mod at udrydde kræftcellerne og genoprette normal blodproduktion. Behandlingsplanen afhænger af patientens alder, generelle helbred og sygdommens risikoprofil. T-ALL klassificeres normalt som en højrisikosygdom.
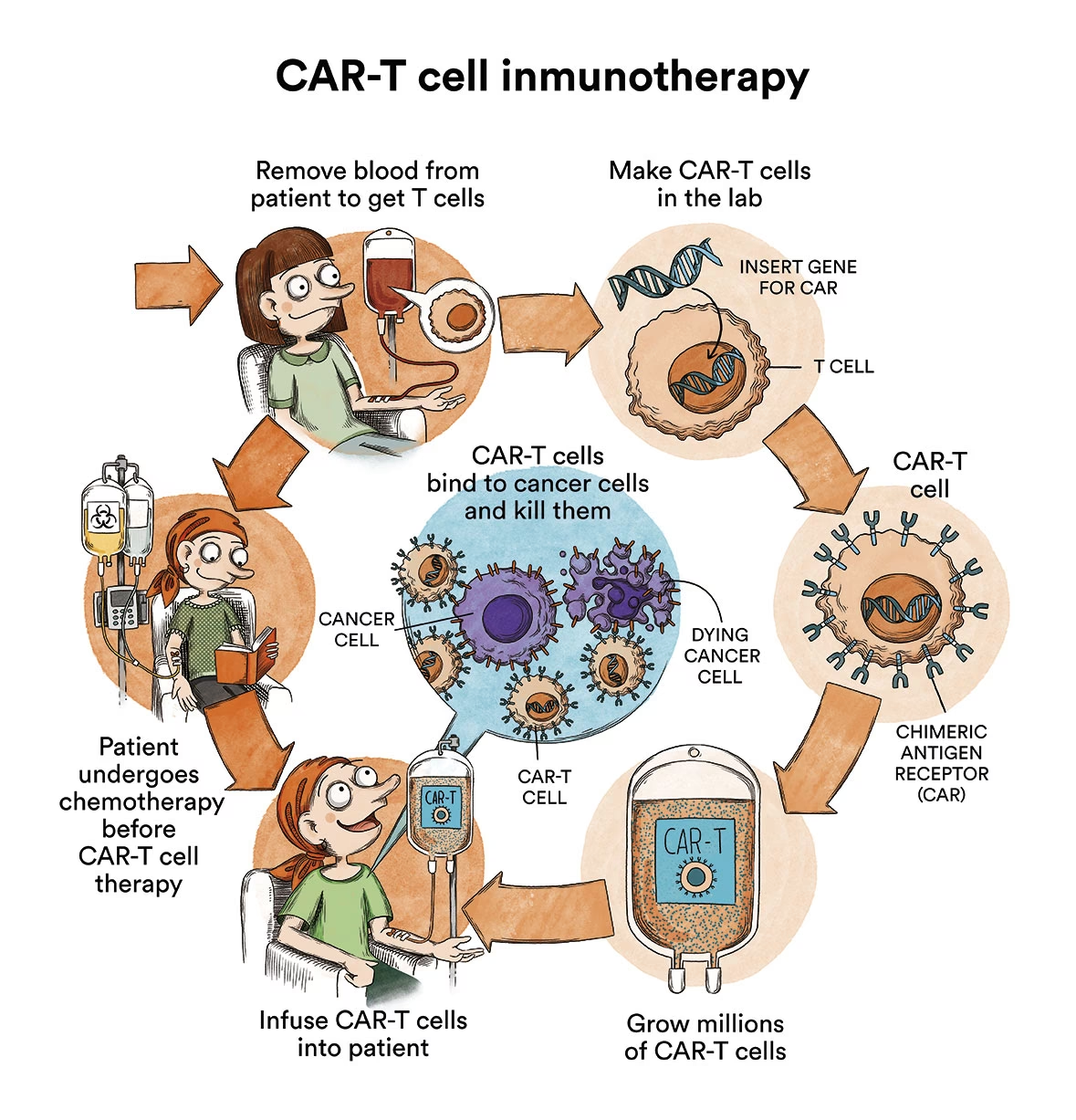
Kemoterapi
Kemoterapi er hjørnestenen i behandlingen. Den gives typisk i flere faser over en periode på 2-3 år:
- Induktionsbehandling: En intensiv fase med en kombination af flere kemoterapistoffer for at opnå remission (fjerne tegn på sygdom).
- Konsolideringsbehandling: Fortsat intensiv behandling for at udrydde eventuelle tilbageværende kræftceller og forhindre tilbagefald.
- Vedligeholdelsesbehandling: En længere periode med lavere doser kemoterapi for at holde sygdommen i ave.
For at forhindre spredning til CNS gives kemoterapi ofte direkte ind i rygmarvsvæsken (intratekal kemoterapi).
Målrettet Terapi
Disse lægemidler angriber specifikke molekyler i kræftcellerne. For T-ALL er nelarabin (Arranon) et godkendt lægemiddel til patienter, hvis sygdom er vendt tilbage eller ikke har reageret på standardbehandling. Forskning undersøger også brugen af andre målrettede lægemidler, især dem der retter sig mod de genetiske mutationer, der driver sygdommen, som f.eks. mutationer i NOTCH1-genet.
Stamcelletransplantation
En stamcelletransplantation (også kendt som knoglemarvstransplantation) kan overvejes til patienter med høj risiko for tilbagefald, eller hvis kemoterapi ikke er effektiv. Processen indebærer meget høje doser kemoterapi og/eller stråling for at ødelægge patientens knoglemarv, efterfulgt af en infusion af sunde stamceller fra en donor. Det er en risikabel procedure, som typisk forbeholdes yngre, raske patienter.
Strålebehandling
Strålebehandling kan bruges til at behandle leukæmiceller, der har spredt sig til hjernen, eller som en del af forberedelsen til en stamcelletransplantation.
Prognose og Overlevelse
Prognosen for T-ALL er forbedret markant over de seneste årtier, især for børn. Den generelle 5-års overlevelsesrate er omkring 85%. Dog er der en betydelig forskel mellem børn og voksne.

| Faktor | Børn | Voksne |
|---|---|---|
| Helbredelsesrate | Omkring 80% kan helbredes | Under 50% kan helbredes |
| Behandlingstolerance | Tolererer generelt intensiv kemoterapi bedre | Højere risiko for toksicitet og behandlingsrelaterede komplikationer |
| Prognose | Generelt god | Mere udfordrende, især ved tilbagefald |
En af de vigtigste faktorer for prognosen er, hvor godt patienten reagerer på den indledende induktionsbehandling. T-ALL har en højere tendens til at vende tilbage (recidivere) end B-celle ALL, og behandling af tilbagefald er ofte vanskeligere.
Ofte Stillede Spørgsmål (FAQ)
Kan T-celler blive til kræft?
Ja. T-celler er en type hvide blodlegemer, der normalt hjælper med at bekæmpe infektioner. I T-ALL gennemgår disse celler under deres udvikling genetiske fejl, der får dem til at blive kræftceller. De formerer sig ukontrolleret og mister deres normale funktion.
Hvad er forskellen på T-ALL og B-ALL?
Den primære forskel ligger i, hvilken type lymfocyt der bliver til kræft. T-ALL stammer fra T-celler, mens B-ALL stammer fra B-celler. Klinisk har T-ALL ofte en mere aggressiv præsentation med en mediastinal masse og hyppigere spredning til centralnervesystemet.
Hvorfor er behandlingen for T-ALL så intensiv?
Behandlingen er intensiv, fordi T-ALL er en hurtigtvoksende (akut) kræftform, der betragtes som en højrisikosygdom. Den aggressive tilgang er nødvendig for at udrydde kræftcellerne hurtigt og effektivt og for at forhindre, at de spreder sig til vitale organer som hjernen.
Hvis du vil læse andre artikler, der ligner T-ALL: En Dybdegående Guide til Leukæmi, kan du besøge kategorien Kræft.