20/11/2014
I en stadig mere kompleks sundhedsverden er en vellykket behandling meget mere end blot den rigtige medicin eller operation. Det er resultatet af en omhyggeligt koordineret indsats, hvor alle involverede parter – patient, læger, sygeplejersker, specialister og pårørende – arbejder sammen mod et fælles mål. Men hvordan sikrer man, at alle er på samme side? Svaret ligger i at udvikle et klart og gennemtænkt Behandlingskoncept. Selvom begrebet stammer fra tekniske og organisatoriske felter, er dets principper direkte overførbare og uvurderlige i sundhedsvæsenet. Et behandlingskoncept er i bund og grund en detaljeret køreplan, der beskriver et behandlingsforløb fra alle vigtige synsvinkler, og sikrer, at intet overlades til tilfældighederne.
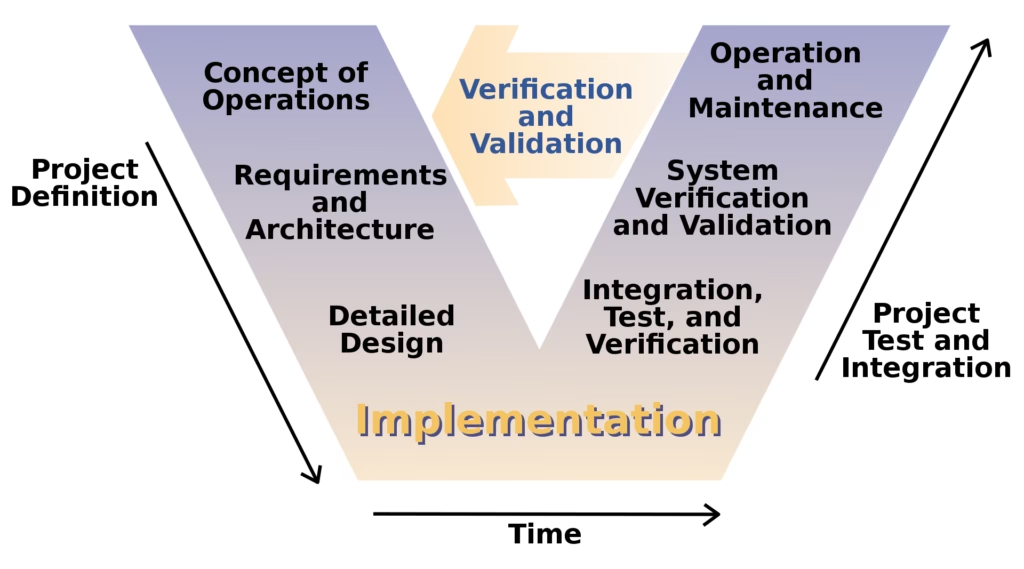
Hvad er et Behandlingskoncept?
Et behandlingskoncept er et dokument eller en aftale, der er orienteret mod alle interessenter og beskriver det system – i dette tilfælde patientens behandlingsforløb – der skal udvikles og følges. Formålet er klart at formidle en overordnet vision for forløbet, som alle parter kan forstå og tilslutte sig. Tænk på det som en arkitekts tegning for et husbyggeri; det sikrer, at tømreren, elektrikeren og husejeren alle har den samme forståelse for det endelige resultat, før det første spadestik tages.
Et godt behandlingskoncept besvarer de seks grundlæggende spørgsmål – hvem, hvad, hvor, hvornår, hvorfor og hvordan – set fra hver enkelt interessents perspektiv.
- Hvem – Hvem er de involverede parter i behandlingen? (Patient, praktiserende læge, kirurg, sygeplejerske, fysioterapeut, pårørende osv.)
- Hvad – Hvad er de overordnede mål og kapabiliteter i behandlingsplanen? (F.eks. smertereduktion, fuld mobilitet, sygdomshåndtering.)
- Hvor – Hvor vil behandlingen finde sted? (På hospitalet, i hjemmet, på en genoptræningsklinik.)
- Hvornår – Hvad er tidslinjen og rækkefølgen af de vigtigste aktiviteter? (Operationsdato, opfølgningsbesøg, start på medicinering.)
- Hvorfor – Hvilket behov eller problem adresserer behandlingen? (Hvorfor er denne specifikke plan nødvendig for patienten?)
- Hvordan – Hvilke ressourcer er nødvendige for at udvikle, udføre og vedligeholde behandlingsplanen? (Medicin, udstyr, personale, støtte fra familie.)
Ved at besvare disse spørgsmål på forhånd minimeres risikoen for det, vi alle frygter: at man ved afslutningen af et forløb indser, at "det var ikke det, vi havde brug for!" Dette er en fundamental risiko, som et veludarbejdet koncept hjælper med at eliminere.
Fordele ved et Klart Behandlingskoncept
Den primære fordel ved at anvende et struktureret behandlingskoncept er markant forbedret kommunikation. Det sikrer, at alle interessenter har en klar, ensartet og fælles forståelse af formålet med behandlingen, dens mål og den operationelle kontekst. Når patienten forstår, hvorfor en bestemt medicin skal tages på et bestemt tidspunkt, og de pårørende ved, hvordan de bedst kan støtte op, samtidig med at lægen og sygeplejersken har en fælles plan for opfølgning, så stiger chancen for et vellykket resultat eksponentielt.
Andre fordele inkluderer:
- Fælles forståelse: Alle parter – fra patient til specialist – deler en fælles vision for forløbet.
- Forventningsafstemning: Det definerer klart, hvad der kan forventes af behandlingen, og hvordan succes måles.
- Grundlag for validering: Konceptet danner grundlag for at vurdere, om behandlingen rent faktisk opfylder de oprindelige behov og mål, når den er afsluttet.
- Reduktion af fejl: Når roller og ansvar er klart defineret, mindskes risikoen for misforståelser og fejl i behandlingskæden.
Identifikation af Interessenter i Din Sundhedspleje
En af de første og vigtigste aktiviteter i udviklingen af et behandlingskoncept er at identificere alle relevante interessenter. Det er ikke nok kun at involvere lægen og patienten. En holistisk tilgang kræver, at man tænker bredere. Hvem har en andel i patientens helbred og velvære?
Potentielle interessenter kan omfatte:
- Patienten: Den centrale person, hvis behov og mål er omdrejningspunktet.
- Praktiserende læge: Ofte koordinator for den overordnede pleje.
- Speciallæger: F.eks. kardiologer, onkologer, kirurger.
- Sygeplejersker og plejepersonale: Dem, der udfører den daglige pleje og overvågning.
- Farmaceuter: Sikrer korrekt medicinering og rådgiver om bivirkninger.
- Terapeuter: Fysio-, ergo- eller psykoterapeuter.
- Pårørende: Familie og nære venner, der yder praktisk og følelsesmæssig støtte.
- Administrative medarbejdere: Dem, der håndterer aftaler og journaler.
Det er afgørende, at patienten og de pårørende anser behandlingsplanen for at være DERES dokument, ikke kun hospitalets. Deres aktive deltagelse sikrer, at planen er realistisk, meningsfuld og tilpasset patientens liv.
Udvikling af Operationelle Scenarier
En fremragende måde at gøre et behandlingskoncept levende og konkret på er ved at udvikle operationelle scenarier. Scenarier hjælper alle interessenter med at forestille sig, hvordan planen vil fungere i praksis. Man bør definere flere scenarier for at dække både den forventede udvikling og potentielle problemer.
"Solskinsdag"-scenariet
Dette scenarie beskriver forløbet, når alt går som planlagt. Patienten reagerer godt på medicinen, genoptræningen forløber uden problemer, og alle aftaler overholdes. Det giver et klart billede af det ideelle forløb og fungerer som en rettesnor.
Fejl- og afvigelsesscenarier
Hvad sker der, hvis patienten oplever uventede bivirkninger? Hvad gør vi, hvis en aftale hos en specialist bliver aflyst? Hvad er planen, hvis patientens tilstand pludselig forværres? Ved at gennemtænke disse scenarier på forhånd kan man lave beredskabsplaner. Dette skaber tryghed for patienten og sikrer, at sundhedspersonalet reagerer hurtigt og koordineret, når det uventede sker.
Patientens Behov i Centrum: Definition af Brugerbehov
Kernen i ethvert succesfuldt behandlingskoncept er en dyb forståelse for patientens brugerbehov. Det handler om at gå ud over den kliniske diagnose og forstå, hvad der er vigtigt for patienten som menneske. Hvad er deres mål? Hvad frygter de? Hvad er deres forventninger til livskvalitet?
Veldefinerede brugerbehov deler fire vigtige kriterier:
- Unikt identificerbart: Hvert behov skal være specifikt og nummereret, så man kan spore det gennem hele processen. F.eks. "Behov 1: At kunne gå en tur med min hund hver dag."
- Udtrykker en ønsket kapabilitet: Behovet skal beskrive et vigtigt mål eller en funktion, patienten ønsker at opnå.
- Løsningsfrit: Behovet bør beskrive 'hvad' der ønskes, ikke 'hvordan' det skal opnås. Dette giver sundhedspersonalet frihed til at finde den bedste kliniske løsning. I stedet for "Jeg har brug for pille X," kunne behovet være "Jeg har brug for at reducere mine smerter, så jeg kan sove om natten."
- Inkluderer en begrundelse: Hvorfor er dette behov vigtigt? Begrundelsen giver dybde og kontekst, som hjælper alle med at forstå motivationen bag.
Ved at inkludere, hvordan hvert behov vil blive valideret (testet), bliver det endnu klarere. For behovet om at gå tur med hunden, kunne valideringen være: "Patienten skal kunne gå 1 km uden pauser og uden smerter inden for 3 måneder." Dette gør målet konkret og målbart for alle.
| Aspekt | Med Klart Behandlingskoncept | Uden Klart Behandlingskoncept |
|---|---|---|
| Kommunikation | Struktureret, klar og konsistent. Alle taler samme sprog. | Fragmenteret, risiko for modstridende information og misforståelser. |
| Patientens Engagement | Højt. Patienten er en aktiv partner i sin egen pleje. | Lavt. Patienten er en passiv modtager af behandling. |
| Risikohåndtering | Proaktiv. Potentielle problemer er identificeret og planlagt for. | Reaktiv. Problemer håndteres, som de opstår, ofte i hast. |
| Resultater | Målrettede og målbare. Højere sandsynlighed for at opfylde patientens reelle behov. | Uforudsigelige. Succes er svær at definere og måle. |
Ofte Stillede Spørgsmål (FAQ)
Er et behandlingskoncept kun for alvorlige eller komplekse sygdomme?
Nej, slet ikke. Selvom det er mest kritisk i komplekse forløb, kan principperne skaleres til næsten enhver sundhedssituation. En plan for håndtering af type 2-diabetes, et genoptræningsforløb efter en knæoperation eller endda en plan for en livsstilsændring kan alle drage fordel af en struktureret tilgang, hvor mål, roller og scenarier er defineret.
Hvem har ansvaret for at lave planen?
Det er en samarbejdsproces. Typisk vil den praktiserende læge eller en behandlingsansvarlig specialist lede processen, men det er afgørende, at det sker i tæt dialog med patienten og de pårørende. Patienten er ekspert i sit eget liv og sine egne behov, og denne viden er uundværlig. Det er en fælles indsats at bygge den bedste plan.
Hvad hvis min situation ændrer sig undervejs?
Et godt behandlingskoncept er ikke statisk; det er et levende dokument. Helbredstilstande kan ændre sig, og nye behov kan opstå. Planen skal derfor regelmæssigt evalueres og justeres i fællesskab af alle interessenter. Fleksibilitet er en indbygget del af et stærkt koncept.
Ved at omfavne principperne bag et behandlingskoncept kan vi bevæge os fra en fragmenteret til en holistisk tilgang til sundhedspleje. Det handler om at bygge broer mellem specialer, at styrke kommunikationen og vigtigst af alt, at sætte patientens reelle behov i centrum for enhver beslutning. En klar plan er ikke bare et stykke papir; det er fundamentet for tryghed, samarbejde og i sidste ende bedre helbred.
Hvis du vil læse andre artikler, der ligner Behandlingskoncept: Nøglen til succesfuld pleje, kan du besøge kategorien Sundhed.

