12/10/2011
Akut pancreatitis, eller betændelse i bugspytkirtlen, er en potentielt livstruende tilstand, som kræver øjeblikkelig lægehjælp. Selvom der den dag i dag ikke findes en kausal terapi, der direkte helbreder selve betændelsen, har fremskridt inden for intensiv medicin i de seneste år ført til en markant forbedring af prognosen for patienter med alvorlige tilfælde. Behandlingen fokuserer på at støtte kroppens funktioner, lindre symptomer og håndtere komplikationer, indtil betændelsen aftager. Forståelsen af, hvordan man bedst håndterer denne sygdom, har udviklet sig, og mange tidligere anvendte metoder anses nu for at være forældede.

- Standardiseret basisbehandling: Hvorfor hospitalsindlæggelse er nødvendig
- Ernæring: Myten om at "hvile" bugspytkirtlen
- Væskebehandling: Den absolut vigtigste del af behandlingen
- Effektiv smertebehandling
- Antibiotika og endoskopisk behandling (ERCP)
- Forældede og ineffektive behandlingsmetoder
- Ofte Stillede Spørgsmål
Standardiseret basisbehandling: Hvorfor hospitalsindlæggelse er nødvendig
Enhver patient med mistanke om eller bekræftet akut pancreatitis skal indlægges på et hospital. Årsagen er enkel: Tilstanden kan udvikle sig hurtigt og uforudsigeligt. Der er behov for hyppig og tæt overvågning af patientens kliniske tilstand, blodprøver og billeddiagnostiske fund. En sådan intensiv overvågning kan ikke varetages i hjemmet.
Ved indlæggelsen kan det være svært at skelne mellem de milde, ukomplicerede forløb (ca. 80% af tilfældene) og de alvorlige forløb (ca. 20%), der er præget af organsvigt og andre livstruende komplikationer. Læger bruger forskellige scoringssystemer (f.eks. Ranson eller Imrie score) og markører til at vurdere alvorlighedsgraden. Tegn på et kompliceret forløb kan være:
- Tre eller flere tegn på organkomplikationer i scoringssystemerne.
- Kliniske tegn på svigt af andre organer, f.eks. respirations- eller nyresvigt.
- Påvisning af nekrose (dødt væv) i bugspytkirtlen på en CT-scanning med kontrast.
- Et massivt forhøjet C-reaktivt protein (CRP) i blodet.
Hvis der er usikkerhed om forløbets alvorlighed, vil man ofte vælge at overflytte patienten til en intensivafdeling for at sikre den tættest mulige overvågning og behandling.
Ernæring: Myten om at "hvile" bugspytkirtlen
Tidligere troede man, at den bedste behandling var at lade patienten faste totalt for at "hvile" bugspytkirtlen. Denne idé er nu forældet. Studier har vist, at bugspytkirtlens produktion af fordøjelsesenzymer allerede er blokeret under et anfald af pancreatitis, så det giver ingen mening at forsøge at hæmme den yderligere. Faste kan dog have en positiv effekt på en eventuel tarmlammelse (paralytisk ileus) og kan lindre kvalme og opkast.
Moderne behandling går i en anden retning. Flere kliniske studier har vist, at enteral ernæring – dvs. ernæring givet gennem en tynd sonde, der er ført ned i tyndtarmen – er et bedre alternativ end parenteral ernæring (ernæring direkte i blodbanen). Hos patienter med nekrotiserende pancreatitis har enteral ernæring vist sig at kunne reducere antallet af septiske komplikationer, som ofte skyldes, at bakterier vandrer fra tarmen over i blodbanen. Selv i studier, hvor denne effekt ikke kunne påvises entydigt, er konklusionen klar: Den billigere enterale ernæring er mindst lige så god som og har ingen ulemper i forhold til parenteral ernæring.
Når patienten er smertefri og har det bedre, bør man så tidligt som muligt begynde med letfordøjelig kost. Værdien af såkaldte "bugspytkirtel-diæter" er ikke videnskabeligt bevist og er ofte unødvendigt restriktive.
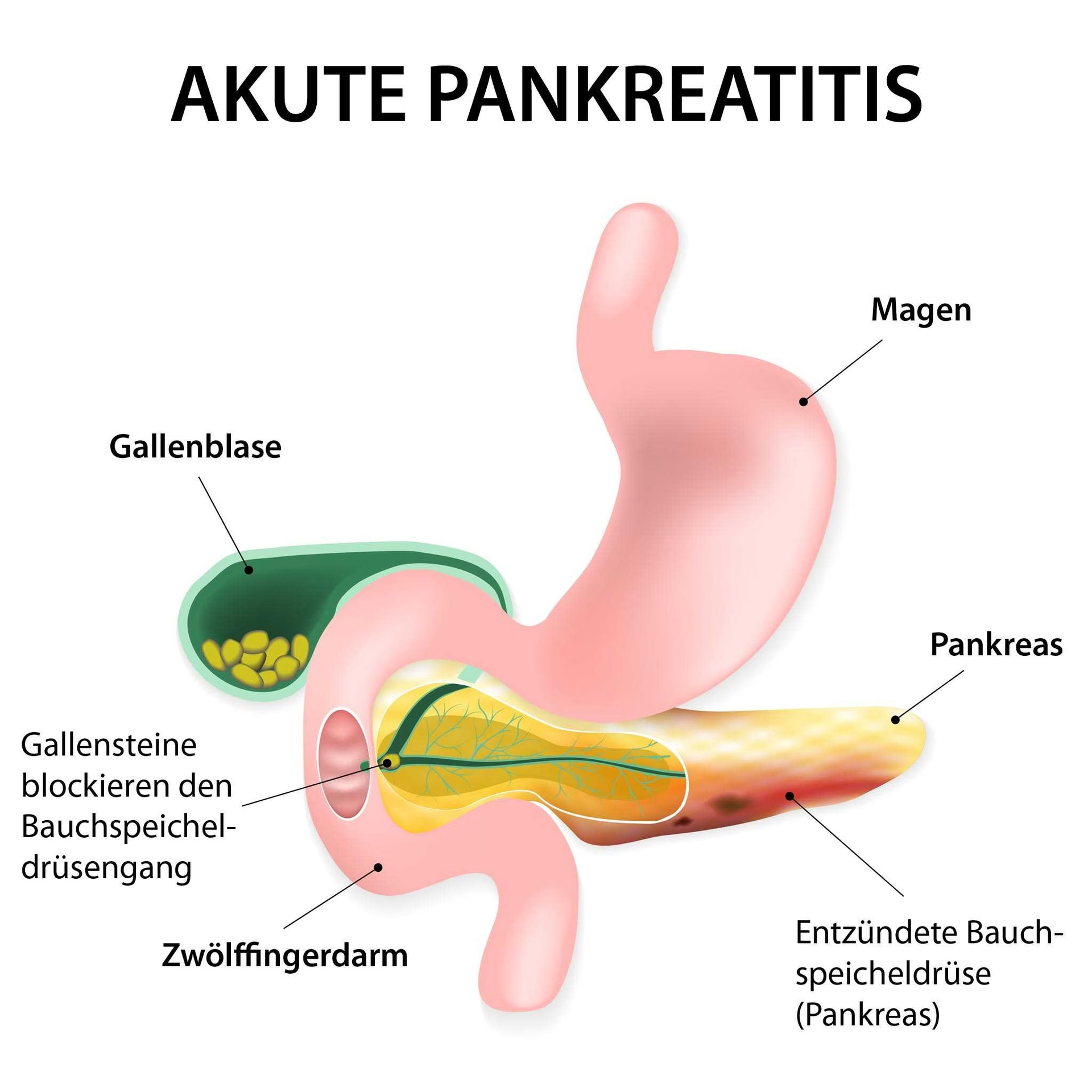
Væskebehandling: Den absolut vigtigste del af behandlingen
Den mest afgørende terapeutiske foranstaltning ved akut pancreatitis er tilstrækkelig substitution af væsketab. Dette er også det punkt, hvor de hyppigste behandlingsfejl sker. Under betændelsesprocessen siver store mængder væske ud af blodbanen og samler sig i bughulen, især bagtil (retroperitonealt), i tarmlumen ved tarmlammelse og som væske i bughulen (ascites) eller lungehinderne (pleuraeffusion).
En patient har typisk brug for mindst tre til fire liter væske i døgnet, og i alvorlige tilfælde kan behovet overstige ti liter på 24 timer. En utilstrækkelig væskebehandling fører til sammentrækning af blodkarrene i mave-tarm-regionen, hvilket resulterer i nedsat blodforsyning til bugspytkirtlen. Dette kan forværre nekrosen og forlænge sygdomsforløbet. Overvågning af væskebalancen er derfor essentiel og sker via:
- Måling af det centrale venetryk (CVP).
- Timelig måling af urinproduktionen.
- Daglig kontrol af hæmatokritværdien (blodets koncentration af røde blodlegemer).
Nogle centre anvender kolloide opløsninger (f.eks. Dextran) i stedet for simple elektrolytopløsninger med den teori, at det kan forbedre mikrocirkulationen i bugspytkirtlen.
Effektiv smertebehandling
Patienter med akut pancreatitis lider ofte af ekstremt stærke, viscerale smerter. En tilstrækkelig og hurtig smertebehandling er derfor et af de vigtigste behandlingsmål. Tidligere var man tilbageholdende med at bruge morfinlignende præparater af frygt for, at de kunne forårsage en sammentrækning af lukkemusklen ved galdegangens udmunding i tolvfingertarmen. I dag ved vi, at denne effekt er minimal eller klinisk irrelevant for de fleste moderne analgetika i denne gruppe. Morfin selv bruges dog sjældent. Nogle centre har opnået fremragende resultater med thorakal epiduralanalgesi (en rygmarvsbedøvelse), som ikke kun giver hurtig smertelindring, men også effektivt modvirker tarmlammelse.
Anbefalet smertestillende medicin (eksempler)
| Medicin | Typisk dosis (i.v.) |
|---|---|
| Tramadol | 50 mg |
| Pentazocin | 30 mg |
| Buprenorphin | 0,3 mg |
| Piritramid | 7,5 mg |
| Pethidin | 50 mg |
Antibiotika og endoskopisk behandling (ERCP)
Holdningen til antibiotika har ændret sig. Rutinemæssig profylaktisk brug af antibiotika anbefales ikke længere, da det ikke giver fordele og blot bidrager til udvikling af resistente bakterier. Antibiotika er dog indiceret, hvis der er påvist bugspytkirtelnekrose, galdestase eller mistanke om en infektion. Ved mistanke om inficeret nekrose kan man tage en prøve med en finnål for at identificere bakterien og vælge det rette antibiotikum, som kan trænge effektivt ind i bugspytkirtelvævet, f.eks. Imipenem.
Hvis årsagen til pancreatitis er en galdesten, der blokerer for afløbet fra galde- og bugspytkirtelgangene, er en endoskopisk procedure kaldet ERCP (Endoskopisk Retrograd Cholangio-Pankreatikografi) afgørende. Ved en ERCP kan lægen fjerne den blokerende sten. Studier har vist, at en hurtig ERCP (helst inden for 24 timer efter indlæggelse) har en markant positiv effekt på forløbet af alvorlig, galdestensudløst pancreatitis. Denne procedure er en hjørnesten i den moderne behandling af denne specifikke type pancreatitis.
Forældede og ineffektive behandlingsmetoder
Gennem tiden er mange behandlinger blevet afprøvet baseret på teorier om sygdommens udvikling. Desværre har kliniske studier vist, at mange af dem er virkningsløse. Dette gælder blandt andet:
- Hæmning af proteolytiske enzymer: Lægemidler som Aprotinin og Gabexat Mesilat, der skulle bremse "selvfordøjelsen" af kirtlen, har ikke vist effekt i kliniske studier, sandsynligvis fordi behandlingen startes for sent.
- Hæmning af bugspytkirtlens sekretion: Lægemidler som Atropin, Somatostatin og Octreotid, der skulle "hvile" kirtlen, er ineffektive, da sekretionen allerede er blokeret af sygdommen.
- Peritoneallavage: Skylning af bughulen har ikke vist sig at forbedre prognosen.
Ofte Stillede Spørgsmål
- Er akut pancreatitis fuldt helbredeligt?
- Selve det akutte anfald kan behandles, og bugspytkirtlen kan komme sig helt, især i milde tilfælde. Målet med behandlingen er at støtte kroppen, så den kan hele sig selv. Alvorlige tilfælde kan dog føre til permanente skader og langvarige komplikationer som kronisk pancreatitis, diabetes eller nedsat fordøjelsesfunktion. Så selvom man kan overleve, er der ikke en "kur" i traditionel forstand, men derimod en effektiv understøttende behandling.
- Hvorfor er aggressiv væskebehandling så vigtig?
- Betændelsen forårsager en massiv lækage af væske fra blodkarrene til det omkringliggende væv. Uden hurtig og rigelig væskeerstatning vil blodtrykket falde, hvilket fører til shock og dårlig blodforsyning til vitale organer, herunder nyrerne og selve bugspytkirtlen. Dette forværrer skaden og øger risikoen for organsvigt markant.
- Hvad er de mest almindelige årsager til akut pancreatitis?
- De to absolut hyppigste årsager er galdesten, der blokerer udførselsgangen, og et stort alkoholforbrug. Sammen står de for langt størstedelen af alle tilfælde. Andre, mere sjældne årsager inkluderer høje triglycerid-niveauer i blodet, visse medikamenter, traumer eller komplikationer efter en ERCP-procedure.
- Skal jeg følge en speciel diæt efter at have haft pancreatitis?
- Umiddelbart efter et anfald anbefales en fedtfattig kost. På lang sigt afhænger anbefalingerne af årsagen. Hvis alkohol var årsagen, er fuldstændig afholdenhed afgørende for at forhindre nye anfald. Hvis galdesten var årsagen, vil man typisk anbefale at få fjernet galdeblæren. Din læge vil give dig specifikke råd baseret på din situation.
Hvis du vil læse andre artikler, der ligner Kan akut pancreatitis helbredes?, kan du besøge kategorien Sundhed.

