11/03/2013
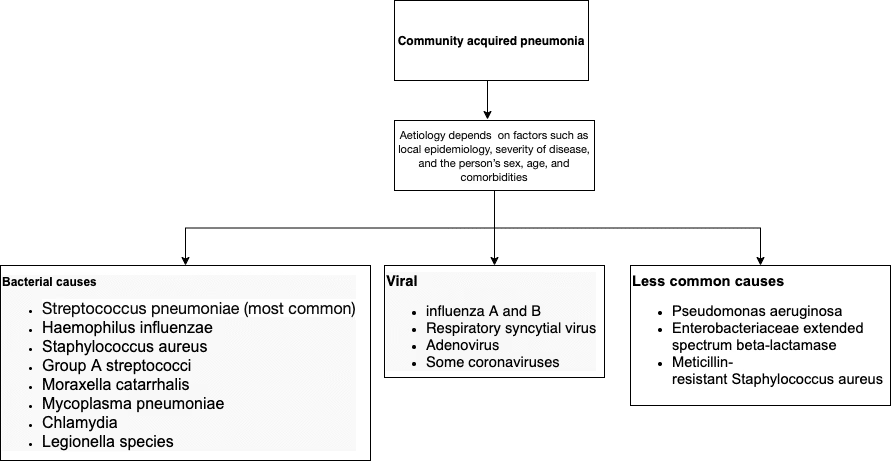
Ventilator-associeret pneumoni, ofte forkortet VAP, er en specifik type lungebetændelse, der udvikler sig hos patienter, som er tilsluttet en mekanisk ventilator (respirator) i mere end 48 timer. Denne tilstand er en af de mest almindelige og alvorlige infektioner, der erhverves på hospitaler, især på intensivafdelinger. Fordi patienterne ofte er i en kritisk tilstand og bedøvede, kan diagnosticering være en udfordring, og tilstanden udgør en betydelig risiko, der kræver specialiseret viden om både forebyggelse og behandling.
Hvad er Ventilator-associeret Pneumoni?
For at forstå VAP, må man først forstå mekanisk ventilation. En respirator er en maskine, der hjælper patienter med at trække vejret, når de ikke selv kan gøre det tilstrækkeligt. Dette gøres via et rør (en endotrakealtube), der føres gennem munden eller næsen ned i luftrøret. Selvom denne procedure er livreddende, skaber den en direkte adgangsvej for bakterier fra de øvre luftveje ned til lungerne, som normalt er et sterilt miljø. Når disse bakterier får fodfæste og forårsager en infektion, kaldes det VAP.
Symptomer og Tegn: En Diagnostisk Udfordring
At identificere VAP kan være kompliceret. Patienter i respirator er ofte bedøvede og kan ikke kommunikere symptomer som åndenød eller brystsmerter. Læger og sygeplejersker må derfor stole på objektive kliniske tegn. De mest almindelige indikatorer omfatter:
- Feber eller lav kropstemperatur (hypotermi): En pludselig ændring i kropstemperaturen er et klassisk tegn på infektion.
- Purulent opspyt: En ændring i farven, mængden eller konsistensen af det slim, der suges op fra luftvejene.
- Hypoxæmi: Et fald i iltmætningen i blodet, hvilket indikerer, at lungerne ikke fungerer optimalt.
- Ændringer på røntgenbilleder af lungerne: Nye eller forværrede infiltrater (skygger) på et røntgenbillede kan tyde på lungebetændelse.
- Forhøjede infektionstal i blodet: Stigning i hvide blodlegemer og andre inflammatoriske markører.
Disse symptomer er dog ikke specifikke for VAP og kan også ses ved andre tilstande som f.eks. trakeobronkitis (infektion i de større luftveje), hvilket gør en præcis diagnose vanskelig.
Årsager og Patofysiologi: Hvordan Opstår Infektionen?
VAP opstår primært, fordi kroppens naturlige forsvarsmekanismer omgås. Endotrakealtuben forhindrer de små fimrehår (cilier) i luftvejene i effektivt at fjerne slim og partikler. Dette skaber et ideelt miljø for bakterier at vokse i.
Processen kan opdeles i flere trin:
- Kolonisering: Bakterier, der normalt findes i mund og svælg, begynder at formere sig og kolonisere overfladen af endotrakealtuben. Over tid danner de en biofilm, en beskyttende slimhinde, der gør dem modstandsdygtige over for antibiotika.
- Mikroaspiration: Små dråber af sekret fyldt med bakterier siver ned langs ydersiden af tubens manchet (den lille ballon, der holder tuben på plads) og kommer ned i lungerne.
- Nedsat immunforsvar: Kritisk syge patienter har ofte et svækket immunforsvar på grund af deres underliggende sygdom, medicin eller fejlernæring. Dette gør det sværere for kroppen at bekæmpe de invaderende bakterier.
- Infektion: Når bakterierne når lungevævet (alveolerne), kan de formere sig hurtigt og udløse en inflammatorisk reaktion, hvilket fører til lungebetændelse.
I nogle tilfælde kan procedurer som sugning af luftvejene også utilsigtet skubbe bakterier længere ned i lungerne.
Forebyggelse: Nøglen til at Reducere Risikoen
Da VAP er en alvorlig komplikation, er der stor fokus på forebyggelse. Hospitaler implementerer en række strategier, ofte samlet i en "VAP-pakke", for at minimere risikoen. Disse inkluderer:
- Hævning af hovedgærdet: At holde patientens hoved og overkrop hævet i en vinkel på 30-45 grader kan reducere risikoen for, at maveindhold og mundsekret løber ned i lungerne.
- God mundhygiejne: Regelmæssig tandbørstning og brug af antiseptiske mundskyllemidler (f.eks. klorhexidin) kan reducere mængden af skadelige bakterier i munden. Dette er en af de vigtigste og mest effektive forebyggende foranstaltninger.
- Daglig vurdering af sedation: At minimere brugen af bedøvelsesmidler og holde patienten så vågen som muligt kan fremskynde afvænning fra respiratoren.
- Hurtigst mulig afvænning fra respirator: Jo kortere tid en patient er i respirator, jo lavere er risikoen for VAP. Derfor vurderes det dagligt, om patienten er klar til at trække vejret selv.
- Subglottisk drænage: Specielle endotrakealtuber med en ekstra sugekanal kan fjerne sekret, der samler sig over manchetten, før det når lungerne.
- Strikt håndhygiejne: Sundhedspersonale skal altid overholde strenge retningslinjer for håndvask og brug af sterile teknikker ved procedurer i luftvejene.
Behandling af VAP
Når VAP er diagnosticeret, er hurtig og korrekt behandling afgørende. Behandlingen fokuserer primært på antibiotika.
Empirisk vs. Målrettet Terapi
I starten, før man kender den specifikke bakterie, der forårsager infektionen, startes en bredspektret antibiotikabehandling, kendt som empirisk terapi. Valget af antibiotika afhænger af patientens risikofaktorer for multiresistente organismer (MDR) og de lokale resistensmønstre på hospitalet.
Når prøver fra luftvejene er analyseret og den specifikke bakterie er identificeret, justeres behandlingen til en mere målrettet (smalspektret) antibiotika, der er effektiv mod netop den bakterie. Dette reducerer risikoen for bivirkninger og udvikling af yderligere resistens.
Sammenligning af Behandlingsstrategier
| Risikoprofil for MDR-bakterier | Typisk Empirisk Behandling |
|---|---|
| Høj risiko (f.eks. langvarig ventilation, nylig hospitalisering, dialyse) | Kombinationsbehandling, f.eks. Vancomycin/Linezolid PLUS et bredspektret antibiotikum som Piperacillin/Tazobactam, Cefepim, eller en Carbapenem. |
| Lav risiko | Monoterapi med et enkelt bredspektret antibiotikum som Ceftriaxon eller Ciprofloxacin. |
Behandlingsvarigheden er typisk 7-10 dage, men kan forlænges afhængigt af patientens respons og sværhedsgraden af infektionen.
Prognose og Langsigtede Konsekvenser
VAP er en alvorlig tilstand med en betydelig dødelighed. Estimater varierer, men dødeligheden for patienter, der udvikler VAP, ligger mellem 33% og 50%. Det er dog vigtigt at bemærke, at disse patienter i forvejen er kritisk syge, hvilket gør det svært at adskille dødeligheden fra VAP alene fra den underliggende sygdom.
Prognosen forværres, hvis infektionen er forårsaget af multiresistente bakterier som Pseudomonas aeruginosa eller Acinetobacter, eller hvis den indledende antibiotikabehandling ikke er effektiv. Selv for overlevende kan VAP føre til længere hospitalsophold, forlænget tid i respirator og øget risiko for langvarige lungeproblemer.
Ofte Stillede Spørgsmål (FAQ)
Er VAP smitsom for andre patienter eller pårørende?
VAP er ikke smitsom i traditionel forstand som en forkølelse. Infektionen er forårsaget af bakterier, der udnytter en specifik sårbarhed (respiratorbehandling). De bakterier, der forårsager VAP, kan dog spredes mellem patienter via hænder eller udstyr, hvilket understreger vigtigheden af hospitalshygiejne.
Hvad er forskellen på VAP og almindelig lungebetændelse?
Den primære forskel er konteksten. Almindelig lungebetændelse kan ramme alle i samfundet. VAP er specifikt defineret som en lungebetændelse, der opstår hos en patient i respirator. De typer af bakterier, der forårsager VAP, er ofte mere aggressive og resistente over for antibiotika end dem, der forårsager almindelig lungebetændelse.
Hvorfor er det så svært at diagnosticere VAP?
Det er svært, fordi patienterne ikke kan udtrykke symptomer, og de kliniske tegn (feber, høje infektionstal) er uspecifikke og kan skyldes mange andre tilstande hos en kritisk syg patient. Der findes ingen enkeltstående test, der med 100% sikkerhed kan bekræfte diagnosen.
Hvis du vil læse andre artikler, der ligner Ventilator-associeret Pneumoni (VAP) Forklaret, kan du besøge kategorien Sundhed.