13/02/2021
En Type II overfølsomhedsreaktion er en kompleks immunrespons, hvor kroppens forsvarssystem fejlagtigt angriber sine egne celler. Denne type reaktion er antistof-medieret, hvilket betyder, at den drives af specifikke antistoffer, primært af typerne Immunoglobulin G (IgG) og Immunoglobulin M (IgM). Disse antistoffer retter sig mod antigener, som er molekyler på overfladen af kroppens egne celler eller i den ekstracellulære matrix (det stillads, der holder cellerne sammen). Resultatet kan være ødelæggelse af celler, tab af deres funktion eller generel vævsskade. Forståelse af denne proces er afgørende, da den ligger til grund for en række velkendte sygdomme og medicinbivirkninger.
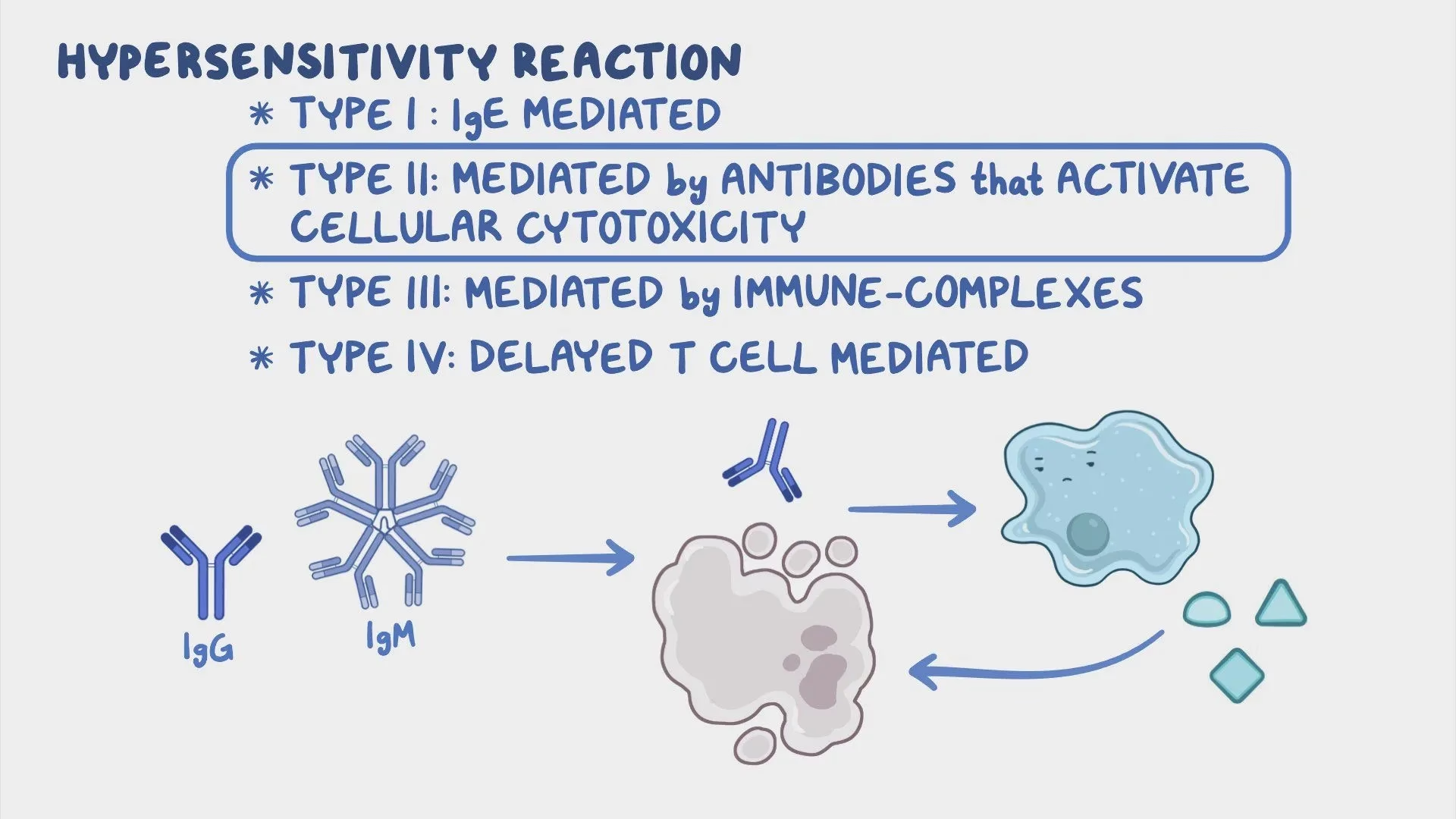
Hvad Forårsager en Type II Overfølsomhedsreaktion?
Den grundlæggende årsag til en Type II reaktion er tabet af immunologisk tolerance – kroppens evne til at skelne mellem 'selv' og 'fremmed'. Når denne tolerance brydes, begynder immunsystemet at producere autoantistoffer mod egne antigener. Der er flere faktorer, der kan udløse dette:
- Medicin: Dette er en af de mest almindelige årsager. Visse lægemidler som penicillin, cephalosporiner, thiazider og methyldopa kan binde sig til overfladen af celler, især røde blodlegemer og blodplader. Denne binding skaber et nyt molekylært kompleks, et såkaldt neoantigen, som immunsystemet ikke genkender som 'selv'. Kroppen reagerer ved at producere antistoffer mod dette kompleks, hvilket fører til ødelæggelse af de celler, medicinen har bundet sig til.
- Molekylær Mimicry: Nogle gange kan et antigen fra en udefrakommende organisme, f.eks. en bakterie, ligne et af kroppens egne proteiner. Når immunsystemet danner antistoffer for at bekæmpe infektionen, kan disse antistoffer ved en fejl også binde sig til kroppens egne celler. Et klassisk eksempel er gigtfeber efter en streptokokinfektion.
- Idiopatiske årsager: I mange autoimmune sygdomme er den præcise udløsende faktor ukendt. Genetik menes at spille en rolle, da visse gener kan gøre en person mere modtagelig for at udvikle autoimmunitet.
De Tre Primære Mekanismer bag Vævsskade
Skaden i en Type II reaktion sker ikke på én enkelt måde. Der er tre overordnede mekanismer, hvorved antistofferne forårsager ødelæggelse eller dysfunktion.
1. Celledestruktion uden Inflammation
I denne mekanisme fører antistofbinding direkte til eliminering af målcellen. Dette sker typisk via tre veje:
- Opsonisering og Fagocytose: Antistoffer (især IgG) binder sig til overfladen af en målcelle. Denne binding fungerer som et 'spis mig'-signal for fagocytter som makrofager. Makrofagen genkender antistoffets 'hale' (Fc-delen) med sine Fc-receptorer, hvilket aktiverer den til at opsluge og ødelægge målcellen. Denne proces kaldes opsonisering.
- Komplement-medieret Cytotoksicitet: Binding af IgG eller IgM antistoffer kan aktivere komplementsystemet, en kaskade af proteiner i blodet. Aktiveringen kan føre til dannelsen af et 'Membrane Attack Complex' (MAC), som borer huller i målcellens membran og får den til at lysere (sprænge). Komplementaktivering producerer også C3b-fragmenter, der kan opsonisere cellen og forstærke fagocytosen.
- Antistof-afhængig Celle-medieret Cytotoksicitet (ADCC): Her binder antistoffer sig til en målcelle, men i stedet for makrofager er det andre immunceller, typisk Natural Killer (NK) celler, der genkender Fc-delen. NK-cellen frigiver derefter giftige enzymer (perforiner og granzym), der dræber målcellen.
Eksempler på tilstande, der involverer denne mekanisme, omfatter autoimmun hæmolytisk anæmi, visse blodtransfusionsreaktioner og hæmolytisk sygdom hos nyfødte (erythroblastosis fetalis).
2. Komplement- og Fc-receptor-medieret Inflammation
I modsætning til den første mekanisme er denne drevet af inflammation. Når antistoffer binder sig til antigener i et fast væv (f.eks. i nyrernes basalmembran eller blodkar), aktiverer de komplementsystemet. Dette frigiver biprodukterne C3a og C5a, som er stærke kemotaktiske signaler. De tiltrækker neutrofiler og andre inflammatoriske celler til området. Disse rekrutterede celler frigiver enzymer og reaktive iltforbindelser, som forårsager lokal vævsskade og inflammation. Eksempler inkluderer Goodpastures syndrom, hvor antistoffer angriber nyrer og lunger, og akut gigtfeber, hvor antistoffer mod streptokokker krydsreagerer med hjertevæv.

3. Antistof-medieret Cellulær Dysfunktion
I denne tredje mekanisme fører antistofferne hverken til celledød eller inflammation. I stedet binder de sig til celleoverfladereceptorer og forstyrrer deres normale funktion. Dette kan ske på to måder:
- Stimulering: Antistoffet kan efterligne receptorens normale ligand og aktivere den konstant. Det klassiske eksempel er Graves' sygdom, hvor antistoffer binder til TSH-receptoren på skjoldbruskkirtelceller og stimulerer en ukontrolleret overproduktion af skjoldbruskkirtelhormon.
- Inhibering: Antistoffet kan blokere receptoren, så den normale ligand ikke kan binde sig og udøve sin effekt. Eksemplet her er myasthenia gravis, hvor antistoffer blokerer acetylkolinreceptorerne ved den neuromuskulære forbindelse, hvilket forhindrer muskelsammentrækning og fører til alvorlig muskelsvaghed.
Almindelige Sygdomme Forårsaget af Type II Reaktioner
En række forskellige sygdomme kan klassificeres under Type II overfølsomhed. Nedenstående tabel sammenligner nogle af de mest kendte eksempler.
| Sygdom | Mål-antigen | Mekanisme | Kliniske Manifestationer |
|---|---|---|---|
| Autoimmun Hæmolytisk Anæmi | Antigener på røde blodlegemer | Opsonisering og komplement-medieret lysis | Anæmi, gulsot, træthed |
| Goodpastures Syndrom | Kollagen i basalmembraner (nyrer/lunger) | Komplement-medieret inflammation | Nyresvigt, lungeblødning |
| Graves' Sygdom | TSH-receptor | Antistof-stimulering af receptor | Hyperthyroidisme (forhøjet stofskifte) |
| Myasthenia Gravis | Acetylkolin-receptor | Antistof-blokering af receptor | Progressiv muskelsvaghed |
| Pemphigus Vulgaris | Proteiner mellem hudceller (desmogleiner) | Enzymatisk ødelæggelse af cellebindinger | Smertefulde blærer på hud og slimhinder |
Diagnose og Behandling
Diagnosen af en Type II overfølsomhedsreaktion afhænger stærkt af den specifikke sygdom. En grundig sygehistorie, især med fokus på ny medicin, er afgørende. Lægen vil kigge efter kliniske tegn, der passer til den mistænkte tilstand, f.eks. blødningstendens ved immun-trombocytopeni eller muskelsvaghed ved myasthenia gravis.
Laboratorieundersøgelser er centrale for diagnosen:
- Blodprøver: En komplet blodtælling (CBC) kan afsløre anæmi, lavt antal blodplader eller neutrofile.
- Påvisning af autoantistoffer: Specifikke tests kan identificere de autoantistoffer, der forårsager sygdommen, f.eks. antistoffer mod acetylkolinreceptoren ved myasthenia gravis.
- Immunfluorescens: Vævsbiopsier kan undersøges med immunfluorescens for at visualisere aflejringer af antistoffer og komplement, som f.eks. de lineære aflejringer langs basalmembranen i nyrerne ved Goodpastures syndrom.
Behandlingen sigter mod at fjerne den udløsende årsag (hvis muligt) og dæmpe den skadelige immunreaktion. Det første og vigtigste skridt er at seponere det mistænkte lægemiddel. Hovedbehandlingen er ofte systemiske glukokortikoider (binyrebarkhormon), som virker bredt immunsupprimerende og dæmper produktionen af antistoffer. Afhængigt af sygdommen kan mere specifikke behandlinger være nødvendige, såsom plasmaferese (udskiftning af blodplasma for at fjerne antistoffer) i alvorlige tilfælde eller målrettede lægemidler, der hæmmer specifikke dele af immunforsvaret.
Ofte Stillede Spørgsmål (FAQ)
- Er en Type II overfølsomhedsreaktion det samme som en almindelig allergi?
- Nej. Almindelige allergier, som høfeber eller fødevareallergi, er typisk Type I overfølsomhedsreaktioner. Disse er medieret af IgE-antistoffer og mastceller og giver en øjeblikkelig reaktion. Type II reaktioner involverer IgG- og IgM-antistoffer og er rettet mod celler, hvilket er en fundamentalt anderledes mekanisme.
- Kan medicin virkelig få min krop til at angribe sig selv?
- Ja. Ved at binde sig til overfladen af dine celler kan et lægemiddel ændre cellens udseende for immunsystemet. Immunsystemet opfatter den medicin-beklædte celle som fremmed og farlig og igangsætter et angreb, som om det var en infektion.
- Hvad er prognosen for disse sygdomme?
- Prognosen varierer meget afhængigt af den specifikke sygdom, hvor hurtigt den diagnosticeres, og hvor effektivt den behandles. For eksempel er prognosen for hæmolytisk sygdom hos nyfødte fremragende med moderne behandling. For 50 år siden var dødeligheden for myasthenia gravis i krise op mod 80%, mens den i dag er under 5%. Tidlig diagnose og korrekt behandling er nøglen til en god prognose.
- Hvordan adskiller Type II sig fra Type III og IV reaktioner?
- Kort fortalt: Type III reaktioner skyldes immunkomplekser (antigen-antistof-klumper), der aflejres i væv og forårsager inflammation (f.eks. ved lupus). Type IV reaktioner er celle-medierede og involverer ikke antistoffer; de drives af T-celler og er forsinkede (f.eks. kontakteksem fra nikkel eller tuberkulintesten).
Hvis du vil læse andre artikler, der ligner Type II Overfølsomhedsreaktioner: En Komplet Guide, kan du besøge kategorien Sundhed.
