26/02/2020
Forbindelsen mellem tuberkulose (TB) og humant immundefektvirus (HIV) er en af de mest alvorlige sundhedsudfordringer globalt. Disse to sygdomme skaber en farlig synergi, hvor den ene forværrer den anden, hvilket fører til øget sygelighed og en markant højere dødelighed. For en person, der lever med HIV, udgør TB en særlig alvorlig trussel, der kræver omhyggelig opmærksomhed, tidlig diagnose og en specialiseret behandlingsplan. At forstå denne komplekse interaktion er afgørende for både patienter og sundhedspersonale for at sikre de bedst mulige resultater.

Hvorfor er kombinationen af TB og HIV så farlig?
HIV-infektion er den stærkeste kendte risikofaktor for at udvikle aktiv TB. Mens omkring en tredjedel af verdens befolkning anslås at være smittet med latent TB (hvor bakterierne er i kroppen, men ikke forårsager sygdom), holder et sundt immunsystem normalt infektionen i skak. HIV angriber og svækker imidlertid netop dette immunsystem, specifikt CD4 T-lymfocytcellerne, som er afgørende for at kontrollere TB-bakterier. Når immunsystemet er kompromitteret, har en person med latent TB en meget højere risiko for, at infektionen bliver til aktiv TB-sygdom.
Samtidig har TB også en negativ indvirkning på forløbet af HIV-infektionen. En aktiv TB-infektion kan accelerere replikationen af HIV-virusset, hvilket fører til et hurtigere fald i CD4-celletallet og en hurtigere progression til AIDS. Denne gensidige forstærkning skaber en ond cirkel, der gør patienten mere sårbar over for andre opportunistiske infektioner og forværrer den generelle prognose.
Studier har vist, at dødelighedsrisikoen for en patient med både TB og HIV er 2 til 4 gange højere end for en patient, der kun har TB, selv uafhængigt af CD4-celletallet. Dette understreger alvoren af co-infektionen og nødvendigheden af en integreret tilgang til behandling.
Symptomer og Diagnose hos HIV-patienter
Kliniske manifestationer af TB hos mennesker, der lever med HIV, kan variere betydeligt afhængigt af graden af immunsvækkelse. Hos patienter med et relativt højt CD4-celletal (over 200 celler/mm³) ligner symptomerne ofte klassisk lungetuberkulose, som ses hos HIV-negative personer. Disse omfatter:
- Vedvarende hoste i mere end to uger, ofte med opspyt.
- Feber, især om aftenen.
- Nattesved.
- Utilsigtet vægttab.
- Brystsmerter og åndenød.
Hos patienter med fremskreden immunsvækkelse (lavt CD4-celletal) er billedet ofte mere atypisk. Sygdommen er mere tilbøjelig til at være ekstrapulmonal (uden for lungerne) eller dissemineret (spredt i hele kroppen). Symptomerne kan være mere generelle og uspecifikke, såsom uforklarlig feber, hævede lymfeknuder (lymfadenopati), forstørret milt og en generel følelse af utilpashed. Røntgenbilleder af lungerne kan se normale ud eller vise diffuse infiltrater i stedet for de klassiske kaverner (huler) i de øvre lungelapper.
Diagnosen kan derfor være en udfordring. Det er afgørende, at alle patienter med TB bliver testet for HIV, og omvendt skal alle personer, der lever med HIV, screenes regelmæssigt for TB. Diagnostiske metoder omfatter:
- Opspytsprøve (mikroskopi og kultur): Selvom mikroskopi kan have lavere følsomhed hos HIV-patienter (paucibacillær sygdom), er dyrkning af opspyt stadig guldstandarden.
- Molekylære tests (f.eks. GeneXpert): Disse hurtige tests kan detektere TB-bakterier og resistens over for visse lægemidler på få timer.
- Tuberkulinhudtest (PPD) og IGRA-blodprøver: Disse tests for latent TB kan give falsk-negative resultater hos personer med stærkt svækket immunsystem, da de er afhængige af en immunrespons. En positiv test er dog en stærk indikation for forebyggende behandling.
- Biopsi: Ved mistanke om ekstrapulmonal TB kan en biopsi af berørte væv (f.eks. en lymfeknude) være nødvendig for at stille diagnosen.
Behandling af TB hos personer med HIV: En kompleks balancegang
Behandlingen af lægemiddelfølsom TB er grundlæggende den samme for personer med og uden HIV og involverer en kombination af antibiotika over mindst seks måneder. Der er dog flere afgørende overvejelser og udfordringer, når en patient også har HIV.
Lægemiddelinteraktioner
Den største udfordring er de betydelige lægemiddelinteraktioner mellem TB-medicinen og den antiretrovirale terapi (ART) mod HIV. Specifikt er rifampicin, et af de vigtigste lægemidler mod TB, en kraftig induktor af leverenzymer, der nedbryder mange ART-lægemidler, især proteasehæmmere og visse non-nukleosid revers transkriptase hæmmere (NNRTI'er). Dette kan føre til subterapeutiske niveauer af ART-medicinen, hvilket resulterer i virologisk svigt og udvikling af HIV-resistens.
Håndtering af disse interaktioner kræver omhyggelig planlægning af behandlingsregimerne, ofte ved at justere doser eller vælge alternative lægemidler. I nogle tilfælde kan rifampicin erstattes med rifabutin, som har færre interaktioner, men dette er ikke altid tilgængeligt i ressourcebegrænsede områder.
Hvornår skal man starte ART?
Tidspunktet for at starte ART hos en patient, der lige er diagnosticeret med TB, er en kritisk beslutning. Der er en fin balance mellem fordele og risici.
| Tidspunkt for ART-start | Fordele | Risici |
|---|---|---|
| Tidlig start (inden for 2-8 uger efter TB-behandling) | Hurtigere immunrekonstitution, reduceret risiko for HIV-progression og død, især hos patienter med meget lave CD4-tal. | Højere risiko for Immungenopbygningssyndrom (IRIS), øget pillebyrde, overlappende lægemiddelbivirkninger. |
| Sen start (efter afslutning af intensiv fase af TB-behandling) | Lavere risiko for IRIS, lettere at håndtere bivirkninger fra én behandling ad gangen. | Øget risiko for HIV-relateret sygdom og død i perioden uden ART, især hos patienter med svær immunsvækkelse. |
Generelt anbefales det at starte ART så hurtigt som muligt, især for patienter med CD4-tal under 50. For patienter med højere CD4-tal kan starten udsættes et par uger for at sikre, at TB-behandlingen tolereres godt.
Immungenopbygningssyndrom (IRIS)
IRIS, også kendt som paradoks reaktion, er en tilstand, hvor symptomerne på TB forværres midlertidigt, efter at en patient starter ART. Dette skyldes ikke, at infektionen bliver værre, men at det genopbyggede immunsystem pludselig begynder at reagere kraftigt på TB-bakterierne. Symptomerne kan omfatte høj feber, forværret hoste og forstørrelse af lymfeknuder. Selvom IRIS kan være alvorligt og kræve behandling med steroider, er det sjældent livstruende og bør ikke føre til stop af hverken TB-behandling eller ART.
Forebyggelse: Den bedste strategi
I betragtning af de alvorlige konsekvenser af aktiv TB hos HIV-patienter er forebyggende tiltag afgørende.
- Screening for latent TB: Alle personer, der lever med HIV, bør screenes for latent TB ved diagnosetidspunktet og regelmæssigt derefter.
- Forebyggende behandling (IPT): Personer med HIV, der har latent TB (eller hvor aktiv TB er udelukket), bør modtage forebyggende behandling, typisk med lægemidlet isoniazid i 6-9 måneder. Dette har vist sig at reducere risikoen for at udvikle aktiv TB markant.
- Antiretroviral terapi (ART): ART er i sig selv en kraftfuld forebyggende foranstaltning. Ved at styrke immunsystemet reducerer ART risikoen for, at latent TB bliver til aktiv sygdom.
- Infektionskontrol: I sundhedsfaciliteter og samfund er det vigtigt at implementere foranstaltninger for at forhindre transmission af TB, såsom god ventilation og hurtig identifikation og isolation af smitsomme patienter.
Ofte Stillede Spørgsmål (FAQ)
Hvad er risikoen for at dø af TB, hvis jeg har HIV?
Risikoen er betydeligt forhøjet. En person med både TB og HIV har en 2 til 4 gange højere risiko for at dø sammenlignet med en person, der kun har TB. Tidlig diagnose og korrekt, integreret behandling af begge sygdomme er afgørende for at forbedre overlevelsen.
Skal jeg testes for TB, hvis jeg er HIV-positiv?
Ja, absolut. Alle, der diagnosticeres med HIV, bør screenes for både aktiv og latent tuberkulose. Dette er en standardanbefaling, da tidlig opdagelse og behandling kan forhindre alvorlig sygdom.
Kan man behandle TB og HIV på samme tid?
Ja, det er nødvendigt at behandle begge infektioner. Behandlingen er dog kompleks på grund af lægemiddelinteraktioner og risikoen for IRIS. Det kræver tæt overvågning af en læge med erfaring i behandling af co-infektioner.
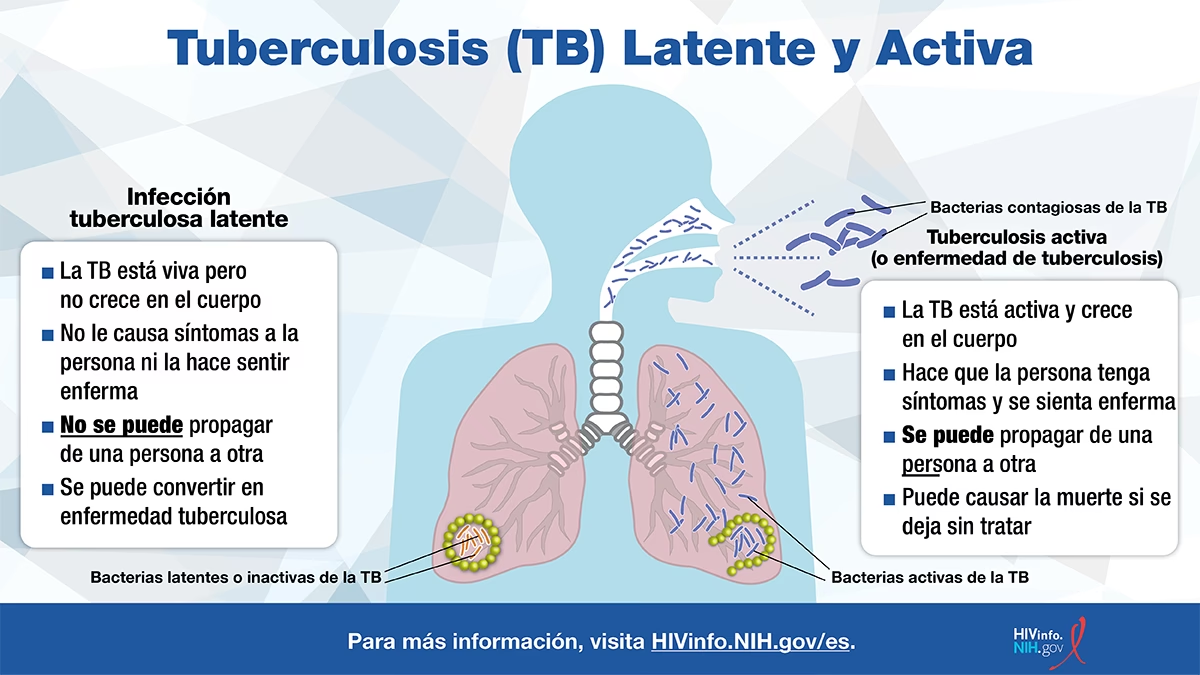
Hvad er latent TB-infektion?
Latent TB betyder, at du har TB-bakterier i din krop, men dit immunsystem holder dem under kontrol, så du ikke er syg og ikke kan smitte andre. For mennesker med HIV er risikoen for, at denne latente infektion bliver til aktiv sygdom, meget høj, hvorfor forebyggende behandling er så vigtig.
Er behandlingen for TB anderledes for en person med HIV?
Selve kernen i behandlingen (lægemidlerne og varigheden) er stort set den samme. Men den overordnede håndtering er meget anderledes. Der skal tages højde for interaktioner med HIV-medicin, timingen af ART-start, overvågning for IRIS og håndtering af potentielt flere bivirkninger. Behandlingen skal være nøje koordineret og individualiseret.
Hvis du vil læse andre artikler, der ligner TB og HIV: En Dødelig Kombination, kan du besøge kategorien Sundhed.

