23/08/2011
Tuberkulose (TB) er en alvorlig og potentielt livstruende infektionssygdom, der primært påvirker lungerne. Den forårsages af bakterien Mycobacterium tuberculosis. I mange lande, især hvor ressourcerne er begrænsede, er sputumsmikroskopi fortsat det primære redskab til laboratoriediagnose af denne sygdom. Denne metode kræver relativt simple laboratoriefaciliteter og kan, når den udføres korrekt, spille en afgørende rolle i hurtigt at identificere smitsomme tilfælde og dermed bremse spredningen af sygdommen. Men hvad er det præcist ved denne bakterie, der gør den unik, og hvordan fungerer diagnosen og behandlingen i praksis?
Hvad er Mycobacterium tuberculosis?
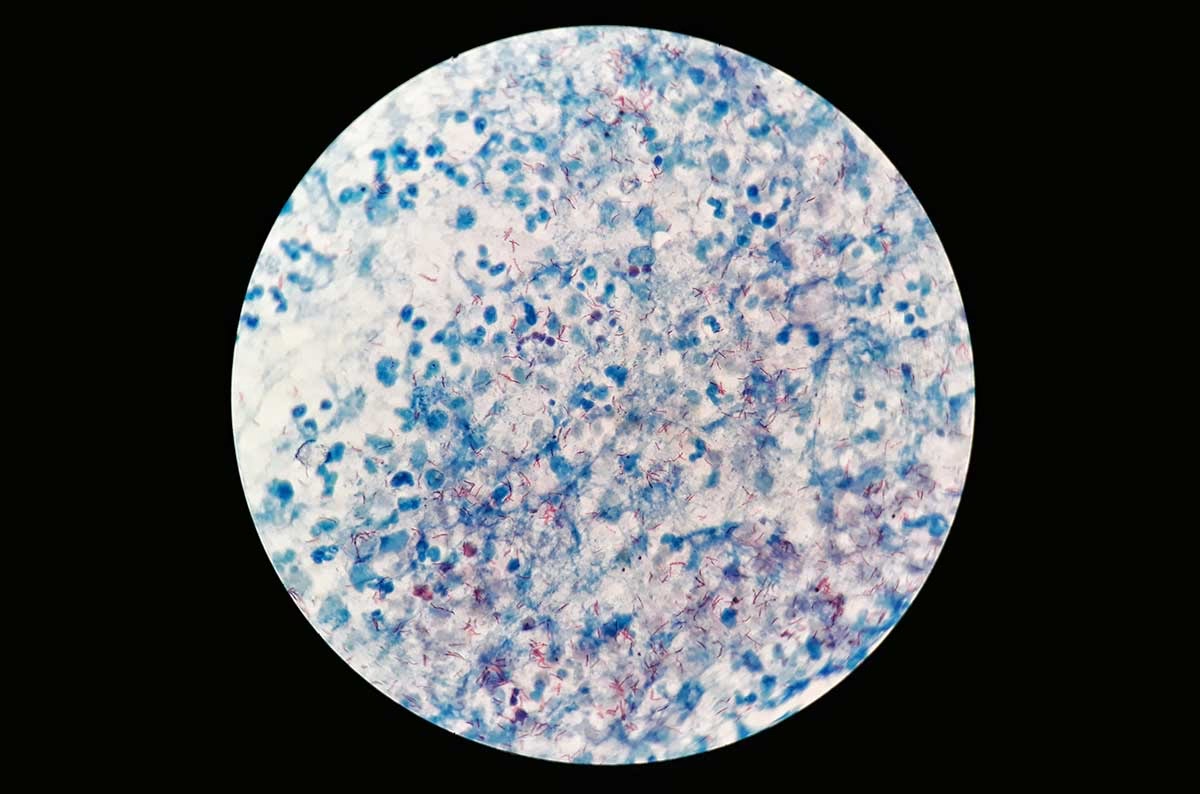
Mycobacterium tuberculosis (MTB) er en patogen bakterieart, der er den primære årsag til de fleste tilfælde af tuberkulose. Den blev første gang opdaget og beskrevet i 1882 af den tyske læge og mikrobiolog Robert Koch, hvilket var et monumentalt gennembrud i forståelsen af sygdommen. En af de mest karakteristiske egenskaber ved MTB er dens cellevæg, som har et usædvanligt højt indhold af lipider, især mycolinsyre. Denne voksagtige cellevæg gør bakterien uigennemtrængelig for almindelige farvningsmetoder som Gram-farvning. I stedet anvendes såkaldte syrefaste teknikker, såsom Ziehl-Neelsen-farvning, for at visualisere den under et mikroskop. Bakterierne kaldes derfor ofte for syrefaste stave.
Fysiologisk set er MTB stærkt aerob, hvilket betyder, at den kræver høje niveauer af ilt for at overleve og formere sig. Dette forklarer, hvorfor den primært inficerer lungerne, hvor ilt er rigeligt tilgængeligt. Når bakterierne inhaleres og når lungernes alveoler (små luftsække), bliver de optaget af kroppens immunceller, specifikt alveolære makrofager. Makrofagernes normale funktion er at opsluge og nedbryde fremmede partikler, men MTB har udviklet en snedig forsvarsmekanisme. Dens cellevæg forhindrer fusionen af den fagosom (vesiklen, der indeholder bakterien) med et lysosom (en organel fyldt med nedbrydende enzymer). Dette gør det muligt for bakterien at formere sig ukontrolleret inde i selve immuncellen, beskyttet mod kroppens forsvar.
En anden bemærkelsesværdig egenskab er dens ekstremt langsomme vækstrate. MTB deler sig kun cirka hver 15.-20. time. Til sammenligning kan mange andre almindelige bakterier, som E. coli, dele sig hvert 20. minut. Denne langsomme vækst er en væsentlig årsag til, at både diagnose ved dyrkning og behandling af tuberkulose er langvarige processer.
Sputumsmikroskopi: Et Vigtigt Diagnostisk Værktøj
Sputumsmikroskopi er en fundamental teknik i diagnosen af lungetuberkulose. Proceduren indebærer, at en patient hoster en prøve af opspyt (sputum) op fra de dybe luftveje. Denne prøve stryges derefter ud på et objektglas, varmebehandles for at fiksere bakterierne og farves ved hjælp af en syrefast metode. Ved Ziehl-Neelsen-farvning farves bakterierne røde, mens baggrunden og andre celler farves blå. En laboratorietekniker undersøger derefter præparatet under et mikroskop.
Fordelene ved denne metode er mange:
- Hurtighed: Resultatet kan være klar inden for få timer, hvilket er afgørende for hurtigt at kunne isolere smitsomme patienter og påbegynde behandling.
- Lave omkostninger: Metoden kræver ikke avanceret og dyrt udstyr, hvilket gør den tilgængelig i selv de mest ressourcefattige områder.
- Identifikation af smitsomme tilfælde: En positiv sputumsmikroskopi indikerer en høj koncentration af bakterier i luftvejene, hvilket betyder, at patienten er meget smitsom.
Dog har metoden også sine begrænsninger. Følsomheden er ikke 100 %. Det kræver en relativt høj koncentration af bakterier (typisk 5.000-10.000 bakterier pr. milliliter sputum) for at blive opdaget. Derfor kan patienter med lavere bakteriebyrde, børn eller patienter med ekstrapulmonal tuberkulose (TB uden for lungerne) have et negativt resultat, selvom de er syge. Af denne grund er en negativ mikroskopi ikke altid nok til at udelukke tuberkulose, og yderligere undersøgelser som dyrkning eller molekylærbiologiske tests kan være nødvendige.

Identifikation og Dyrkning i Laboratoriet
For at bekræfte en diagnose og bestemme bakteriens følsomhed over for antibiotika er det nødvendigt at dyrke den i laboratoriet. Traditionelt dyrkes Mycobacterium tuberculosis på et selektivt medium kendt som Löwenstein-Jensen medium. Dette medium indeholder æg, kartoffelmel, glycerol og malakitgrønt, hvor sidstnævnte hæmmer væksten af de fleste andre bakterier og svampe fra spytprøven.
På grund af bakteriens langsomme vækst kan det tage fra 3 til 8 uger, før synlige kolonier udvikler sig. Kolonierne er typisk karakteristiske: upigmenterede (beige eller gullige), ru, tørre og blomkålslignende. Selvom denne metode er pålidelig, forsinker den lange ventetid opstarten af korrekt, målrettet behandling. I dag findes der hurtigere metoder, såsom flydende dyrkningssystemer (f.eks. BACTEC), der kan give et resultat på 1-3 uger, samt molekylærbiologiske tests (som PCR), der kan påvise bakteriens DNA på få timer.
Karakteristika for Mycobacterium tuberculosis
Nedenfor er en tabel, der opsummerer de vigtigste biokemiske og morfologiske kendetegn, der bruges til at identificere MTB i laboratoriet.
| Karakteristik | Resultat for M. tuberculosis |
|---|---|
| Morfologi | Syrefaste stave |
| Væksthastighed | Langsom (kolonier ses efter >7 dage) |
| Koloniudseende | Upigmenteret, ru, tør |
| Niacin-test | Positiv |
| Nitratreduktionstest | Positiv |
| Katalase-test | Positiv (dog kan resistente stammer være negative) |
| Iltbehov | Aerob |
Behandling af Tuberkulose
Behandling af tuberkulose er en langvarig proces, der kræver en kombination af flere forskellige antibiotika. Princippet om kombinationsbehandling er altafgørende for at forhindre, at bakterierne udvikler resistens mod medicinen. Lægemidlerne anvendes aldrig enkeltvis.

Standardbehandlingen for lægemiddelfølsom TB varer i alt seks måneder og er opdelt i to faser:
- Intensiv fase (2 måneder): Patienten behandles med fire forskellige lægemidler: isoniazid, rifampicin, pyrazinamid og ethambutol.
- Fortsættelsesfase (4 måneder): Behandlingen fortsætter med to lægemidler: isoniazid og rifampicin.
Det er ekstremt vigtigt, at patienten fuldfører hele behandlingsforløbet, selvom symptomerne forsvinder efter få uger. Afbrudt behandling kan føre til tilbagefald og udvikling af multiresistent tuberkulose (MDR-TB), som er langt sværere og dyrere at behandle. Resistensbestemmelse, hvor man tester bakteriens følsomhed over for de forskellige lægemidler, bør altid udføres for at sikre, at behandlingen er effektiv.
Ofte Stillede Spørgsmål
Kan sputumsmikroskopi alene stille diagnosen tuberkulose?
Sputumsmikroskopi er et stærkt indledende værktøj, der kan give en hurtig og sandsynlig diagnose, især hos smitsomme patienter. En positiv test er en stærk indikation af TB. En negativ test udelukker dog ikke sygdommen. For en endelig bekræftelse, og for at kunne udføre resistensbestemmelse, er dyrkning eller molekylærbiologiske tests ofte nødvendige.
Er Mycobacterium tuberculosis en Gram-positiv bakterie?
Dette er et komplekst spørgsmål. På grund af den voksagtige cellevæg holder MTB ikke på den krystalviolette farve i Gram-farvningen og fremstår derfor ikke som en typisk Gram-positiv bakterie. Strukturelt set mangler den dog den ydre membran, som er karakteristisk for Gram-negative bakterier. Derfor klassificeres den teknisk set som en syrefast Gram-positiv bakterie.
Hvorfor er det så vigtigt at bruge flere lægemidler samtidigt i behandlingen?
I en stor population af tuberkulosebakterier vil der altid være nogle få mutanter, der er naturligt resistente over for et enkelt lægemiddel. Hvis man kun behandler med ét stof, vil disse resistente mutanter overleve og formere sig, hvilket fører til behandlingssvigt. Ved at bruge flere lægemidler med forskellige virkningsmekanismer på én gang, er sandsynligheden for, at en bakterie er resistent over for alle stofferne samtidigt, ekstremt lav. Dette sikrer en effektiv udryddelse af infektionen.
Hvis du vil læse andre artikler, der ligner Sputummikroskopi og Diagnose af Tuberkulose, kan du besøge kategorien Sundhed.
