28/03/2012
Tuberkulose er fortsat en betydelig global sundhedsudfordring, og lande over hele verden implementerer specifikke strategier for at bekæmpe den. Mexico har en veldefineret ramme kendt som den Officielle Mexicanske Standard NOM-006-SSA2-2013, som fastlægger retningslinjerne for forebyggelse og kontrol af tuberkulose. Denne standard er en omfattende guide, der dækker alt fra forebyggende foranstaltninger og diagnose til behandling og opfølgning af patienter, og den er obligatorisk for alle offentlige og private sundhedsinstitutioner i landet. Formålet er at ensrette procedurerne for at opnå et fælles mål: et Mexico frit for tuberkulose.
Forståelse af NOM-006-SSA2-2013
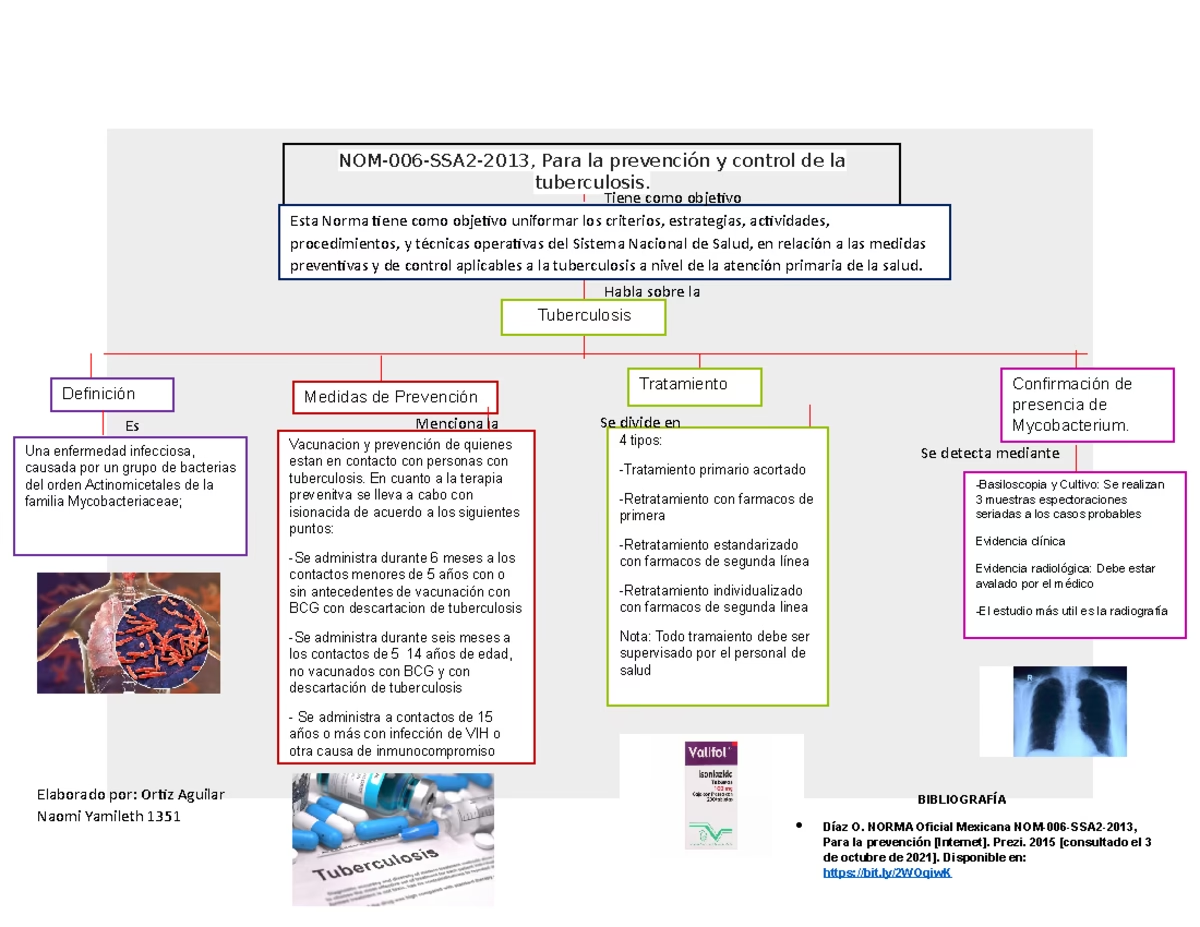
Den Officielle Mexicanske Standard NOM-006-SSA2-2013 er hjørnestenen i Mexicos kamp mod tuberkulose. Den blev udviklet for at etablere ensartede kriterier, procedurer og retningslinjer for alle aspekter af sygdomshåndtering. Standarden anerkender, at tuberkulose er en systemisk infektionssygdom forårsaget af Mycobacterium tuberculosis-komplekset, som primært overføres via luften og oftest påvirker lungerne. Den understreger også vigtigheden af sociale og økonomiske faktorer som underernæring, alkoholisme, stofmisbrug og dårlige boligforhold, der kan øge risikoen for at udvikle sygdommen.
Centrale mål med standarden
- At etablere ensartede metoder for forebyggelse, herunder vaccination og forebyggende behandling.
- At standardisere procedurer for rettidig opsporing og nøjagtig diagnose af tilfælde.
- At sikre effektiv og overvåget behandling for at garantere helbredelse og forhindre udviklingen af lægemiddelresistens.
- At definere retningslinjer for integreret pleje af patienter, især dem med co-morbiditeter som diabetes og HIV/AIDS.
- At styrke det epidemiologiske overvågningssystem for tuberkulose.
Forebyggelsesstrategier: En flerstrenget tilgang
Forebyggelse er en fundamental søjle i NOM-006-SSA2-2013. Standarden beskriver en række foranstaltninger, der sigter mod at reducere overførslen af sygdommen og beskytte de mest sårbare befolkningsgrupper. Disse foranstaltninger er opdelt i generel sundhedsfremme og specifik beskyttelse.
Vaccination og forebyggende behandling
Den primære forebyggende foranstaltning er vaccination med Bacille Calmette-Guérin (BCG)-vaccinen, som administreres til nyfødte for at beskytte mod alvorlige former for tuberkulose i barndommen, såsom tuberkuløs meningitis. Ud over vaccination er forebyggende behandling med isoniazid (kemoprofylakse) afgørende for specifikke risikogrupper:
- Børn under 5 år: Alle børn under fem år, der har været i kontakt med en person med smitsom lungetuberkulose, skal modtage isoniazid i seks måneder, efter at aktiv sygdom er udelukket.
- Børn mellem 5 og 14 år: Uvaccinerede børn i denne aldersgruppe, der har haft kontakt med en smitsom patient, skal også have forebyggende behandling.
- Personer med svækket immunforsvar: Kontakter på 15 år eller ældre, der lever med HIV eller andre immunkompromitterende tilstande, anbefales en seks til ni måneders kur med isoniazid.
Det er vigtigt at bemærke, at forebyggende behandling ikke anbefales til kontakter af patienter med mistanke om eller bekræftet multiresistent tuberkulose (TB-MFR).
Kontrolforanstaltninger i sundhedssektoren
For at forhindre smittespredning i hospitaler og klinikker fastlægger standarden strenge infektionskontrolforanstaltninger:
- Administrative foranstaltninger: Hurtig identifikation og adskillelse af patienter med luftvejssymptomer i venteværelser og på skadestuer. Patienter opfordres til at dække mund og næse, når de hoster (hosteetikette).
- Miljømæssige foranstaltninger: Maksimering af naturlig ventilation, sikring af krydsventilation og brug af mekaniske ventilationssystemer med mindst 12 luftudskiftninger i timen i højrisikoområder som isolationsstuer.
- Personlige værnemidler: Patienter med symptomer bør bære kirurgiske masker. Sundhedspersonale og besøgende i højrisikoområder skal bruge N95-respiratorer.
Diagnose og identifikation af tilfælde
En rettidig og præcis diagnose er afgørende for at bryde smittekæden. Standarden beskriver en systematisk tilgang til at identificere patienter.
Søgningen efter tilfælde fokuserer på personer med hoste og opspyt i mere end to uger (kaldet 'symptomatiske respiratoriske patienter'), kontakter til kendte tuberkulosepatienter og sårbare grupper som indsatte, migranter, stofmisbrugere og personer med diabetes eller HIV.
Bakteriologisk bekræftelse
Den primære metode til at bekræfte diagnosen er bakteriologi. De vigtigste tests inkluderer:
- Bacilskopi (mikroskopi af opspyt): En serie på tre opspytprøver analyseres for syrefaste stave. Dette er den mest almindelige metode til at opdage de mest smitsomme tilfælde.
- Dyrkning: Dyrkning af Mycobacterium tuberculosis anbefales, når bacilskopien er negativ, men der er klinisk mistanke, ved ekstrapulmonal tuberkulose, hos børn, og hos patienter med HIV/AIDS. Dyrkning er også afgørende for at teste for lægemiddelresistens.
- Molekylære tests: Disse hurtige tests kan også bruges til at identificere bakterien og visse lægemiddelresistenser.
Hvis bakteriologiske tests er negative, kan diagnosen stilles på baggrund af kliniske, radiologiske og epidemiologiske fund, men det kræver en grundig vurdering af en læge.
Behandling af tuberkulose: Strengt overvåget og standardiseret
Et af de mest kritiske elementer i NOM-006-SSA2-2013 er princippet om Kortvarig, Strengt Overvåget Behandling (TAES). Dette indebærer, at sundhedspersonale eller en uddannet person direkte observerer patienten indtage hver dosis medicin. Denne strategi er den mest effektive måde at sikre, at behandlingen fuldføres, hvilket er afgørende for at opnå helbredelse og forhindre udviklingen af lægemiddelresistens.

Standardbehandling for nye tilfælde
Den primære behandling for nye patienter varer cirka seks måneder (25 uger) og er opdelt i to faser:
- Intensiv fase: To måneder (60 doser) med fire lægemidler: Isoniazid (H), Rifampicin (R), Pyrazinamid (Z) og Ethambutol (E). Medicinen tages dagligt fra mandag til lørdag.
- Vedligeholdelsesfase: Fire måneder (45 doser) med to lægemidler: Isoniazid (H) og Rifampicin (R). Medicinen tages tre gange om ugen (f.eks. mandag, onsdag, fredag).
For patienter med knogle- eller centralnervesystemstuberkulose kan behandlingen forlænges til henholdsvis ni og tolv måneder.
Sammenligning af behandlingsregimer
Standarden definerer også behandlingsregimer for patienter, der har afbrudt behandlingen eller har fået tilbagefald. Nedenstående tabel sammenligner standardbehandlingen med den primære genbehandling.
| Regime | Fase | Lægemidler | Varighed / Doser | Frekvens |
|---|---|---|---|---|
| Primær behandling (Nye tilfælde) | Intensiv | Isoniazid, Rifampicin, Pyrazinamid, Ethambutol | 60 doser (~2 måneder) | Dagligt (man-lør) |
| Vedligeholdelse | Isoniazid, Rifampicin | 45 doser (~4 måneder) | 3 gange/uge | |
| Primær genbehandling (Tilbagefald/Afbrud) | Intensiv | Isoniazid, Rifampicin, Pyrazinamid, Ethambutol, Streptomycin | 60 doser (~2 måneder) | Dagligt (man-lør) |
| Mellemfase | Isoniazid, Rifampicin, Pyrazinamid, Ethambutol | 30 doser (~1 måned) | Dagligt (man-lør) | |
| Vedligeholdelse | Isoniazid, Rifampicin, Ethambutol | 60 doser (~5 måneder) | 3 gange/uge |
Håndtering af lægemiddelresistent tuberkulose
Lægemiddelresistent tuberkulose, især multiresistent tuberkulose (TB-MFR), udgør en alvorlig trussel. Standarden lægger stor vægt på at forhindre resistens gennem overvåget behandling. For patienter, der alligevel udvikler resistens, eller som fejler i behandlingen, er der etableret specialiserede komitéer (COEFAR) i hver delstat. Disse komitéer vurderer hvert enkelt tilfælde og designer individualiserede behandlingsregimer med andengenerationslægemidler. Denne behandling er længere (ofte 18-24 måneder), mere kompleks, dyrere og har flere bivirkninger.
Ofte Stillede Spørgsmål (FAQ)
Hvad er latent tuberkuloseinfektion?
Latent tuberkulose betyder, at en person er smittet med tuberkulosebakterien, men ikke er syg og ikke kan smitte andre. Bakterierne er inaktive i kroppen. Uden behandling kan latent infektion udvikle sig til aktiv tuberkulosesygdom, især hos personer med svækket immunforsvar. Forebyggende behandling med isoniazid er designet til at forhindre denne udvikling.
Hvorfor er det så vigtigt at fuldføre behandlingen?
At fuldføre hele behandlingsforløbet er den eneste måde at sikre, at alle tuberkulosebakterier i kroppen bliver dræbt. Hvis behandlingen afbrydes for tidligt, kan de overlevende bakterier blive resistente over for de mest effektive lægemidler. Dette fører til lægemiddelresistent tuberkulose, som er meget sværere og dyrere at behandle og har en lavere helbredelsesrate.
Er BCG-vaccinen fuldstændig effektiv?
BCG-vaccinen giver ikke fuldstændig beskyttelse mod at blive smittet med tuberkulose eller mod at udvikle lungetuberkulose hos voksne. Dens primære funktion er at beskytte små børn mod de mest alvorlige og livstruende former for sygdommen, såsom tuberkuløs meningitis. Derfor er andre forebyggende foranstaltninger og tidlig opsporing stadig afgørende.
Hvad sker der med patienter, der også har diabetes eller HIV?
Standarden har specifikke afsnit for disse patientgrupper. Hos patienter med diabetes er det afgørende at opretholde god blodsukkerkontrol, da højt blodsukker kan svække immunforsvaret og forringe effekten af tuberkulosebehandlingen. For patienter med HIV er det vigtigt at starte antiretroviral behandling (ART) i kombination med tuberkulosebehandlingen. Tidspunktet for start af ART skal koordineres omhyggeligt for at undgå lægemiddelinteraktioner og komplikationer som immunrekonstitutionssyndrom.
Hvis du vil læse andre artikler, der ligner Mexicos guide til bekæmpelse af tuberkulose, kan du besøge kategorien Sundhed.
