07/03/2025
Tuberkulose (TB) hos børn udgør en betydelig global sundhedsudfordring, der kræver en omhyggelig og specialiseret tilgang til både diagnose og behandling. Børn, især spædbørn og småbørn, er mere sårbare over for at udvikle alvorlige og livstruende former for sygdommen efter at være blevet smittet med Mycobacterium tuberculosis. Derfor er tidlig identifikation af risikofaktorer, præcis diagnostik og effektiv behandling afgørende for at forhindre progression fra latent infektion til aktiv sygdom og for at sikre barnets langsigtede helbred. Denne artikel giver en dybdegående gennemgang af den kliniske tilgang til diagnosticering og behandling af tuberkulose hos børn, fra de indledende screeningsprocedurer til de nyeste behandlingsregimer for latent TB.

Screening og Identifikation af Risikofaktorer
En proaktiv tilgang til TB hos børn starter med systematisk screening for risikofaktorer. Organisationer som American Academy of Pediatrics (AAP) anbefaler, at screening for TB-risikofaktorer udføres ved det første sundhedstjek, hver sjette måned i det første leveår og derefter årligt. Risikofaktorerne for infektion eller progression til aktiv TB-sygdom kan opdeles i tre hovedkategorier:
- Geografisk Eksponering: Fødsel eller betydeligt ophold i et land, hvor TB er endemisk (mange lande i Asien, Afrika og Latinamerika).
- Kendt eller Mistænkt Eksponering: Tæt kontakt med en person, der har smitsom TB-sygdom, eller ophold i miljøer med høj risiko for smitte, såsom herberger eller visse institutioner.
- Immunsuppression: Børn med svækket immunforsvar er i markant højere risiko. Dette inkluderer børn med HIV-infektion, kræft, organtransplanterede, børn i behandling med biologiske lægemidler (f.eks. anti-TNF-alfa-hæmmere) eller langvarig brug af steroider.
Børn med HIV er særligt udsatte og bør testes årligt for TB, hvis de tidligere har testet negativt. Andre faktorer som nyresvigt, hjemløshed eller indtagelse af upasteuriserede mælkeprodukter kan også øge risikoen afhængigt af den lokale epidemiologi.
Forståelse af Latent Tuberkuloseinfektion (LTBI)
Latent tuberkuloseinfektion (LTBI) er en tilstand, hvor et barn har tegn på en immunrespons mod TB-bakterien, men ikke viser tegn eller symptomer på aktiv sygdom. I denne fase menes mykobakterierne at være kontrolleret, men ikke elimineret, af immunsystemet. En afgørende pointe er, at børn med LTBI ikke er smitsomme. Evaluering for LTBI kræver en kombination af risikovurdering og en immunologisk test, samtidig med at man udelukker kliniske og radiografiske tegn på aktiv TB-sygdom. Før behandling for LTBI påbegyndes, er det kritisk at udelukke aktiv sygdom gennem en grundig klinisk undersøgelse, som inkluderer screening for symptomer som feber, hoste, vægttab eller manglende trivsel, samt et røntgenbillede af brystkassen.
Diagnostiske Tests: TST versus IGRA
To primære testmetoder anvendes til at påvise TB-infektion: tuberkulin-hudtesten (TST) og interferon-gamma release assays (IGRAs). Det er vigtigt at bemærke, at ingen af disse tests kan skelne mellem latent infektion og aktiv sygdom.
Tuberkulin-hudtest (TST)
TST, også kendt som PPD-testen, involverer en intradermal injektion af et tuberkulin-protein. Efter 48-72 timer måles indurationen (hærdningen) på injektionsstedet. Fortolkningen afhænger af størrelsen på indurationen og barnets risikofaktorer:
- ≥ 5 mm: Positiv for børn med tæt kontakt til en TB-patient, symptomer på TB eller er immunkompromitterede.
- ≥ 10 mm: Positiv for børn under 5 år eller dem, der har boet i et TB-endemisk område.
- ≥ 15 mm: Positiv for børn over 5 år uden andre risikofaktorer.
Fordelene ved TST er, at den er billig og kan udføres uden et laboratorium. Ulemperne inkluderer behovet for to besøg, risikoen for falsk-positive resultater på grund af krydsreaktion med BCG-vaccinen og visse non-tuberkuløse mykobakterier (NTM), samt tekniske udfordringer med administration og aflæsning.
Interferon-Gamma Release Assays (IGRAs)
Interferon-Gamma Release Assays (IGRAs) er blodprøver, der måler T-cellernes frigivelse af interferon-gamma som reaktion på TB-specifikke antigener. De to mest almindelige tests er QuantiFERON og T-SPOT.TB.
IGRAs har en højere specificitet end TST (85-100%) og krydsreagerer ikke med BCG-vaccinen. Dette gør dem til et foretrukket valg i mange højindkomstlande, især for børn over 2 år, der er BCG-vaccinerede. Andre fordele inkluderer, at kun ét besøg er nødvendigt. Ulemperne er højere omkostninger, behov for laboratorieinfrastruktur, og at blodprøvetagning kan være vanskelig hos små børn. Ugyldige eller grænsetilfælde kan komplicere fortolkningen og kræve gentestning.
Sammenligningstabel: TST vs. IGRA
| Funktion | Tuberkulin-hudtest (TST) | Interferon-Gamma Release Assay (IGRA) |
|---|---|---|
| Testtype | In vivo hudtest | In vitro blodprøve |
| Antal besøg | To (administration og aflæsning) | Ét (blodprøvetagning) |
| Specificitet | Moderat (70-92%) | Høj (85-100%) |
| Påvirkning af BCG-vaccine | Ja, kan give falsk-positivt resultat | Nej |
| Anbefaling til børn < 2 år | Traditionelt foretrukket, men IGRA kan anvendes | Kan anvendes, selvom data er mere begrænsede |
Behandling af Latent Tuberkuloseinfektion (LTBI)
Behandling af LTBI er afgørende for at forhindre udviklingen af aktiv TB-sygdom, som kan være alvorlig hos børn. I de senere år har kortere, rifamycin-baserede regimer i vid udstrækning erstattet den traditionelle 9-måneders behandling med isoniazid alene på grund af bedre adhærens og færre bivirkninger.
Foretrukne Behandlingsregimer
- 3HP (3 måneder med ugentlig Isoniazid og Rifapentin): Anbefales til børn fra 2 år. Dette regime har vist sig at være lige så effektivt som 9 måneders isoniazid, men med færre doser og lavere risiko for leverskader. Bivirkninger kan inkludere udslæt og influenzalignende symptomer. En ulempe er manglen på en børnevenlig formulering af rifapentin.
- 4R (4 måneder med daglig Rifampin): Anbefales til børn i alle aldre. Det har en god sikkerhedsprofil og højere gennemførelsesrater end længere regimer. Den mest bemærkelsesværdige bivirkning er en harmløs orange misfarvning af kropsvæsker. Rifampin har dog betydelige lægemiddelinteraktioner, hvilket kan begrænse dets anvendelse hos børn, der tager anden medicin, f.eks. mod HIV.
- 3HR (3 måneder med daglig Isoniazid og Rifampin): Anbefales til børn i alle aldre, inklusiv dem med HIV. Effektiviteten er sammenlignelig med længere isoniazid-behandling. I nogle lande kan den høje pillebyrde være en udfordring, men internationalt findes der opløselige kombinationstabletter.
Alternativt Behandlingsregime
6 eller 9 måneders daglig Isoniazid (6H/9H): Selvom det ikke længere er førstevalg, er dette regime stadig en vigtig mulighed for børn, der ikke kan tåle rifamyciner eller har risiko for lægemiddelinteraktioner. Den primære bekymring er risikoen for lægemiddelinduceret hepatitis, selvom det er sjældent hos børn (~1%).
Udfordringer ved Diagnose af Aktiv TB-sygdom
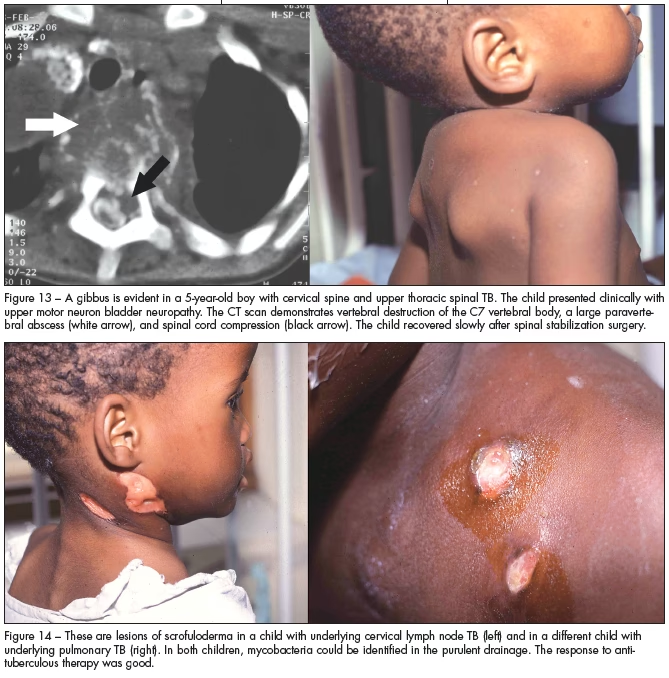
At bekræfte en diagnose af aktiv TB-sygdom hos børn kan være en udfordring. Børn har ofte paucibacillær sygdom, hvilket betyder, at der er færre bakterier i deres luftvejssekreter. Dette gør det svært at få en positiv mikrobiologisk test. Desuden kan små børn ikke hoste slim (sputum) op på kommando. Derfor kan det være nødvendigt at udføre en maveaspiration, hvor en sonde føres ned i maven for at opsamle slugt slim. Ofte stilles diagnosen på baggrund af en kombination af faktorer: symptomer, en positiv TB-test, et unormalt røntgenbillede af brystkassen og en historie med eksponering for en smitsom voksen.
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på latent TB og aktiv TB-sygdom?
Ved latent TB (LTBI) er barnet smittet med TB-bakterien, men immunsystemet holder den under kontrol. Barnet har ingen symptomer og er ikke smitsom. Ved aktiv TB-sygdom er bakterien aktiv og forårsager symptomer som hoste, feber og vægttab. En person med aktiv lunge-TB kan være smitsom.
Mit barn har fået BCG-vaccinen. Hvilken TB-test er bedst?
En IGRA-blodprøve er generelt at foretrække for børn, der har modtaget BCG-vaccinen. Dette skyldes, at BCG kan forårsage et falsk-positivt resultat på en TST-hudtest, mens IGRA-testen ikke påvirkes af vaccinen.
Er behandlingen for latent TB sikker for børn?
Ja, de anbefalede behandlingsregimer for LTBI er generelt sikre og veltolererede af børn. De kortere, rifamycin-baserede regimer har vist sig at have en lavere risiko for alvorlige bivirkninger, såsom leverskader, sammenlignet med den ældre 9-måneders isoniazid-behandling. Lægen vil overvåge barnet for eventuelle bivirkninger under behandlingen.
Hvorfor er det vigtigt at behandle latent TB, selvom mit barn ikke er sygt?
Behandling af latent TB er en forebyggende foranstaltning. Uden behandling har et barn med LTBI en livslang risiko for, at infektionen udvikler sig til aktiv og potentielt livstruende TB-sygdom. Risikoen er højest i de første par år efter smitte og for små børn og immunkompromitterede individer.
Hvis du vil læse andre artikler, der ligner Klinisk Tilgang til Tuberkulose hos Børn, kan du besøge kategorien Sundhed.
