15/10/2008
I løbet af de sidste fire årtier har vi set en markant stigning i forekomsten af allergiske sygdomme som høfeber, astma og fødevareallergier. Millioner af mennesker verden over oplever symptomer, der spænder fra mild irritation til livstruende reaktioner. Kernen i disse tilstande er et lille, men yderst potent molekyle i vores immunsystem: Immunoglobulin E, eller IgE. Selvom det udgør en meget lille del af kroppens samlede antistoffer, spiller IgE hovedrollen i den kaskade af reaktioner, vi kender som allergi. At forstå, hvordan IgE-syntesen øges og reguleres, er afgørende for at kunne forebygge og behandle disse stadigt mere udbredte lidelser. Denne artikel vil dykke ned i den komplekse verden af IgE, fra B-cellens differentiering til de faktorer i vores miljø og gener, der skubber immunsystemet i en allergisk retning.
Hvad er Immunoglobulin E (IgE)?
Immunoglobulin E (IgE) er en type antistof, som produceres af immunsystemets plasmaceller. Antistoffer er proteiner, der er designet til at identificere og neutralisere fremmede stoffer som bakterier og vira. Hver type antistof har sin egen specialiserede funktion. Historisk set menes IgE's primære rolle at have været at beskytte kroppen mod parasitære infektioner, især ormeinfektioner. I moderne, industrialiserede samfund, hvor sådanne infektioner er sjældne, har IgE dog fundet en ny, mindre heldig rolle.
Ved allergiske reaktioner begår immunsystemet en fejl. Det identificerer harmløse stoffer – såsom pollen, husstøvmider eller proteiner i nødder – som farlige trusler. Som reaktion på denne opfattede trussel, begynder kroppen at producere store mængder IgE, der er specifikt rettet mod det pågældende stof (allergenet). Disse IgE-molekyler cirkulerer ikke frit i lang tid. I stedet binder de sig til overfladen af bestemte immunceller, primært mastceller og basofiler, som findes i huden, luftvejene og fordøjelsessystemet. Her ligger de på lur, klar til handling. Når man igen udsættes for allergenet, binder det sig til IgE-antistofferne på mastcellerne, hvilket fungerer som en tændsats. Dette udløser en øjeblikkelig frigivelse af potente kemiske stoffer som histamin, der forårsager de klassiske allergisymptomer: kløe, hævelse, løbende næse og i værste fald anafylaktisk chok.
Rejsen til en IgE-producerende Celle
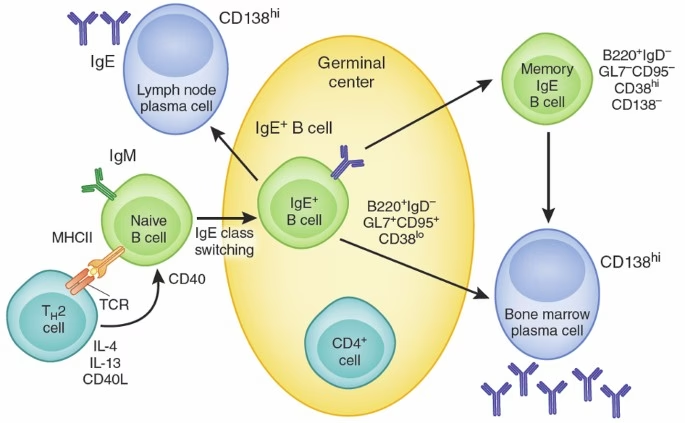
Produktionen af IgE er ikke en simpel proces; den er resultatet af en nøje orkestreret række af begivenheder i immunsystemet. Processen starter med en type hvide blodlegemer kaldet B-lymfocytter (B-celler). En B-celles primære opgave er at producere antistoffer, men den skal først modtage specifikke instruktioner om, hvilken type antistof den skal lave.
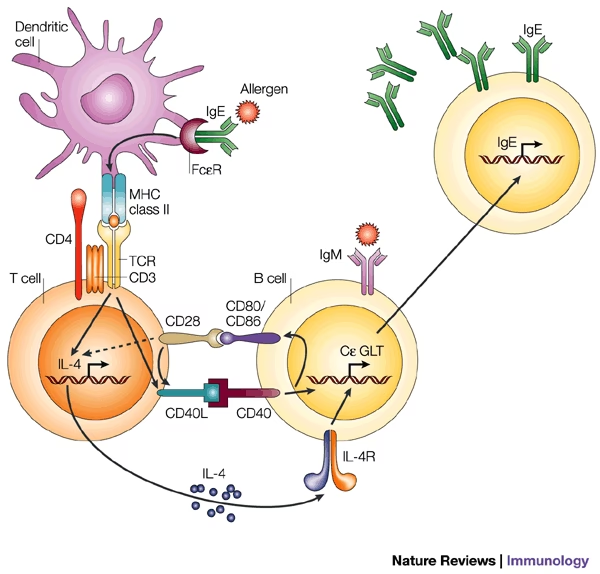
Denne instruktionsproces kaldes klasseskift (class-switch recombination). En umoden B-celle kan producere andre typer antistoffer, men for at den kan skifte til at producere IgE, kræves der to afgørende signaler, som leveres af en anden type immuncelle, kendt som en T-hjælpercelle type 2 (Th2-celler).
- Signal 1: Cytokiner. Th2-celler frigiver signalmolekyler kaldet cytokiner. For IgE-produktion er de vigtigste cytokiner Interleukin-4 (IL-4) og Interleukin-13 (IL-13). Disse cytokiner fungerer som en kemisk besked, der instruerer B-cellen om at forberede sit DNA til at producere IgE.
- Signal 2: Direkte kontakt. Det er ikke nok med en kemisk besked. Th2-cellen skal også have fysisk kontakt med B-cellen. Dette sker via et molekylært håndtryk, hvor et protein på Th2-cellens overflade (CD40-ligand) binder sig til CD40-receptoren på B-cellen. Denne binding er den endelige bekræftelse, der igangsætter selve klasseskiftet.
Hos ikke-allergiske individer holdes denne proces stramt i skak. Men hos personer med allergi er balancen tippet, så Th2-responset er dominerende, hvilket fører til en overproduktion af IgE og dermed en vedvarende allergisk tilstand.
Faktorer, der Fremmer en Allergisk Reaktion
Hvorfor udvikler nogle mennesker allergier, mens andre ikke gør? Svaret ligger i et komplekst samspil mellem vores gener og det miljø, vi lever i. Forskning peger på flere faktorer, der kan favorisere et IgE-immunrespons.
- Eksponering: Måden, vi møder allergener på, spiller en stor rolle. Lave doser af et allergen, især når eksponeringen sker via slimhinderne i luftvejene eller tarmen, ser ud til at fremme en Th2- og IgE-drevet reaktion mere end høje doser.
- Genetik: Der er en klar arvelig komponent i udviklingen af allergi. Hvis dine forældre har allergi, er din risiko markant højere. Forskere har identificeret variationer i flere gener, især dem, der er relateret til IL-4 og IL-13-signalering, som er forbundet med højere IgE-niveauer og øget risiko for atopi (den genetiske tendens til at udvikle allergiske sygdomme).
- Hygiejnehypotesen: En af de mest anerkendte teorier til at forklare stigningen i allergier er hygiejnehypotesen. Den postulerer, at vores moderne, renere livsstil med mindre eksponering for mikrober og parasitter i den tidlige barndom forhindrer immunsystemet i at blive korrekt "trænet". Uden de sædvanlige "fjender" at bekæmpe, kan immunsystemet blive fejlreguleret og begynde at reagere på harmløse stoffer.
Den Langvarige Allergiske Hukommelse
Et af de mest frustrerende aspekter ved allergi er, at den ofte er livslang. Selv efter flere år uden eksponering for et allergen kan en allergisk reaktion hurtigt blusse op igen. Dette skyldes, at immunsystemet har en utrolig god hukommelse. Forskning tyder på, at denne vedvarende IgE-respons skyldes eksistensen af langlivede plasmaceller. Disse specialiserede celler slår sig ned i knoglemarven og kan fortsætte med at pumpe små mængder IgE ud i årevis, uafhængigt af yderligere allergeneksponering. De fungerer som en konstant kilde til IgE, der holder kroppens allergiske beredskab ved lige. Disse celler er en stor terapeutisk udfordring, da de er svære at nå og eliminere med nuværende behandlinger, hvilket understreger behovet for mere viden om, hvordan man kan forebygge udviklingen af allergi fra starten.
Sammenligning af Immunresponser: Th1 vs. Th2
For at forstå allergi er det nyttigt at kende til balancen mellem to typer af T-hjælpercelle-responser: Th1 og Th2.
| Egenskab | Th1-respons | Th2-respons |
|---|---|---|
| Primært Mål | Intracellulære patogener (vira, bakterier) | Ekstracellulære parasitter (f.eks. orme) og allergener |
| Vigtigste Cytokiner | Interferon-gamma (IFN-γ), IL-2 | IL-4, IL-5, IL-13 |
| Aktiverede Celler | Makrofager, cytotoksiske T-celler | B-celler (til antistofproduktion), eosinofiler, mastceller |
| Relation til Allergi | Hæmmende; et stærkt Th1-respons kan undertrykke Th2 | Drivende; fremmer IgE-produktion og allergisk inflammation |
Fremtidens Behandlinger: Kan vi Slukke for Allergi?
Med en dybere forståelse for de molekylære mekanismer bag IgE-produktion åbnes der for nye og mere målrettede behandlingsmuligheder. Mens traditionel behandling fokuserer på symptomlindring (antihistaminer) og i nogle tilfælde allergen-immunterapi (allergivaccination), sigter fremtidens behandlinger mod at gribe ind direkte i de processer, der driver allergien.
En af de mest succesfulde nyere strategier er anti-IgE-behandling. Her bruges et monoklonalt antistof til at binde og neutralisere frit IgE i blodet, før det kan nå at binde sig til mastcellerne. Dette forhindrer effektivt den allergiske reaktion i at blive udløst. Forskningen fokuserer også på at udvikle lægemidler, der kan blokere signalvejene for IL-4 og IL-13, eller som kan genoprette balancen mellem Th1- og Th2-responser. Målet er ikke længere kun at behandle symptomerne, men at omprogrammere immunsystemet og måske en dag permanent "slukke" for den allergiske reaktion.
Ofte Stillede Spørgsmål (OSS)
Hvorfor får nogle mennesker allergi, mens andre ikke gør?
Det er et resultat af et komplekst samspil mellem genetik og miljø. En arvelig disposition (atopi) øger risikoen, men miljømæssige faktorer som kost, forurening og eksponering for mikrober i barndommen spiller en afgørende rolle for, om denne disposition udvikler sig til en egentlig allergi.
Kan man vokse fra en allergi?
Ja, det er muligt, især for allergier, der opstår i barndommen, som f.eks. mælke- og ægallergi. Immunsystemet er dynamisk og kan ændre sig over tid. Dog er nogle allergier, som f.eks. nøddeallergi, ofte livslange, muligvis på grund af de førnævnte langlivede plasmaceller.
Hvad er forskellen på allergi og intolerance?
En ægte allergi er en reaktion fra immunsystemet, der involverer IgE-antistoffer og kan være livstruende. En intolerance, som f.eks. laktoseintolerance, involverer typisk ikke immunsystemet på samme måde. Det er i stedet en fordøjelsesmæssig udfordring, hvor kroppen mangler et enzym til at nedbryde et bestemt stof, hvilket fører til symptomer som oppustethed og mavekneb.
Hvis du vil læse andre artikler, der ligner IgE: Nøglen til Forståelse af Allergier, kan du besøge kategorien Allergi.
