04/01/2018
Mange af os kender den frustrerende følelse: en løbende næse om foråret, kløende øjne efter at have klappet en kat, eller et ubehageligt udslæt efter at have spist bestemte fødevarer. Allergier er en udbredt lidelse, der påvirker livskvaliteten for utallige mennesker. Men hvad er det egentlig, der sker i kroppen, når en allergisk reaktion finder sted? Svaret ligger dybt begravet i vores immunsystems komplekse og fascinerende maskineri. Det er en historie om misforstået fare, specialiserede celler og en kaskade af kemiske signaler, der løber løbsk. I denne artikel dykker vi ned i videnskaben bag allergiske sygdomme og afdækker, hvordan inflammatoriske cytokiner som IgE bliver skabt.
Immunsystemets Vagter: De Dendritiske Celler
Forestil dig dit immunsystem som et avanceret sikkerhedssystem, der konstant overvåger din krop for trusler som vira og bakterier. En af de vigtigste enheder i dette system er de dendritiske celler (DC). Disse celler fungerer som kroppens vagter eller spejdere. De patruljerer konstant i væv, der er i kontakt med omverdenen, såsom huden, lungerne og tarmsystemet.
Når en dendritisk celle støder på et fremmed stof, opsluger den det og analyserer det. Hvis stoffet identificeres som en trussel, rejser den dendritiske celle til de nærmeste lymfeknuder for at præsentere fragmenter af stoffet for T-celler, som er immunsystemets 'generaler'. Denne præsentation er startskuddet til et målrettet immunrespons.
Det er dog afgørende at forstå, at ikke alle dendritiske celler er ens. De kan groft inddeles i to hovedtyper, som spiller vidt forskellige roller i forhold til allergi:
- cDC1 (Konventionel Dendritisk Celle Type 1): Disse celler er specialiserede i at orkestrere immunresponser mod intracellulære patogener som vira og kræftceller. Interessant nok viser forskning, at cDC1-celler ofte har en dæmpende effekt på allergiske reaktioner. De kan producere signaler, der undertrykker den type inflammation, vi ser ved allergi.
- cDC2 (Konventionel Dendritisk Celle Type 2): Dette er hovedpersonen i allergidramaet. cDC2-celler er særligt effektive til at genkende og reagere på allergener. Det er disse celler, der er ansvarlige for at instruere T-cellerne til at starte den allergiske kaskade.
For at illustrere forskellene er her en simpel sammenligning:
Tabel: Sammenligning af Dendritiske Celletyper
| Egenskab | cDC1 Celler | cDC2 Celler |
|---|---|---|
| Primær Funktion | Bekæmpelse af virus og kræft | Igangsættelse af respons mod parasitter og allergener |
| Indflydelse på Allergi | Kan undertrykke allergisk inflammation | Nødvendig for at starte allergisk reaktion |
| Typisk T-celle Respons | Fremmer Th1-immunitet (celle-dræbende) | Fremmer Th2-immunitet (allergisk) |
Hvordan cDC2-celler Starter Allergikaskaden
Når en cDC2-celle har opslugt et allergen, f.eks. et protein fra birkepollen, rejser den til en lymfeknude. Her søger den efter en naiv T-celle, der har den helt rigtige receptor til at genkende det specifikke pollenprotein. Når den rigtige T-celle er fundet, sker der en afgørende 'samtale' mellem de to celler.
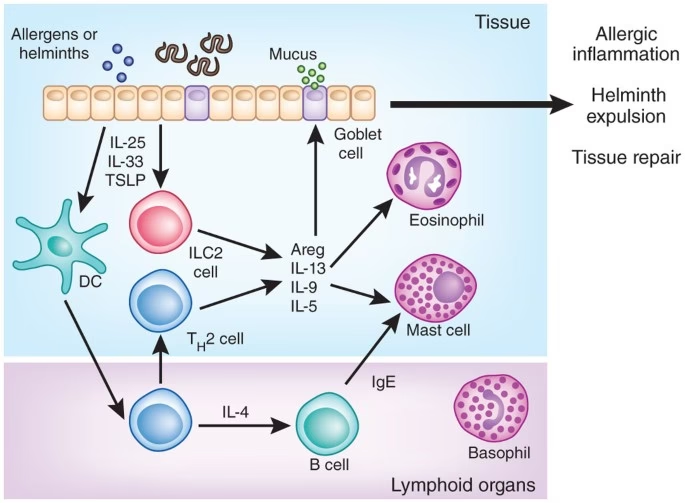
Under normale omstændigheder ville denne samtale føre til et afbalanceret immunrespons. Men i en allergisk kontekst instruerer cDC2-cellen T-cellen til at udvikle sig til en helt bestemt type T-hjælpecelle: en Th2-celle. Th2-celler er de centrale dirigenter for den allergiske inflammation.
Når Th2-cellerne er aktiveret, begynder de at frigive en række signalstoffer, kendt som cytokiner. De vigtigste i denne sammenhæng er Interleukin-4 (IL-4), Interleukin-5 (IL-5) og Interleukin-13 (IL-13). Hver af disse har en specifik rolle:
- IL-4: Dette er det mest kritiske signal for produktionen af allergi-antistoffet IgE. IL-4 signalerer til en anden type immunceller, B-celler, at de skal stoppe med at producere andre typer antistoffer og i stedet masseproducere IgE, der er specifikt for det pågældende allergen.
- IL-5: Dette cytokin er en kraftig rekrutteringsagent for eosinofiler, en type hvide blodlegemer, der bidrager markant til den kroniske inflammation og vævsskade, man ser i f.eks. astma.
- IL-13: Dette molekyle er involveret i mange aspekter af allergien, herunder øget slimproduktion i luftvejene og omstrukturering af vævet, hvilket kan føre til fortykkelse af luftvejene.
Det er produktionen af IgE, der er det definerende træk ved den klassiske allergiske reaktion. Disse IgE-antistoffer cirkulerer ikke frit i blodet i lang tid. I stedet sætter de sig fast på overfladen af mastceller, som er en anden type immuncelle, der findes i stort antal i huden, luftvejene og tarmen. Kroppen er nu 'sensibiliseret' og klar til at reagere prompte, næste gang den møder allergenet.
Allergen-genkendelse: Hvordan ved kroppen, den skal reagere?
Et centralt spørgsmål er, hvorfor cDC2-celler reagerer så kraftigt på ellers harmløse stoffer som pollen, husstøvmideafføring eller proteiner i peanuts. Forskningen peger på flere mekanismer, der kan 'overbevise' immunsystemet om, at der er fare på færde.
En fremtrædende teori handler om, at mange almindelige allergener er proteaser. En protease er et enzym, der kan nedbryde proteiner. Når disse allergener kommer i kontakt med vores krops barrierer (hud eller slimhinder), kan deres enzymatiske aktivitet skabe små skader. Denne vævsskade fungerer som et faresignal.
De beskadigede epitelceller (overfladeceller) frigiver stress-signaler kendt som alarminer (f.eks. TSLP, IL-25 og IL-33). Disse alarminer fungerer som et råb om hjælp, der direkte aktiverer og 'programmerer' de lokale cDC2-celler. De får besked på, at det stof, de netop har opsamlet, er forbundet med skade, og at de derfor skal igangsætte et kraftigt Th2-respons. Med andre ord er det ikke nødvendigvis allergenet i sig selv, men den 'kontekst' af fare, det præsenteres i, der udløser reaktionen.
Mysteriet om Th2-signalet: Standardindstilling eller Specifik Instruks?
Selvom vi ved, at cDC2-celler er afgørende, er det præcise signal, de bruger til at omdanne en naiv T-celle til en Th2-celle, stadig et af de store, uløste mysterier i immunologien. Forskere arbejder med to hovedhypoteser:
- Standardindstillings-hypotesen: Denne teori foreslår, at Th2-responset er immunsystemets 'standardindstilling' eller 'default'-reaktion, når der ikke er stærke signaler til stede, der peger i retning af et Th1-respons (som bruges til at bekæmpe vira). Ifølge denne model vil en T-celle automatisk blive til en Th2-celle, medmindre den modtager klare instrukser om at gøre noget andet. Dette understøttes af observationer, hvor f.eks. huden ser ud til at have et miljø, der konstant er forberedt på at lave Th2-responser, måske som et forsvar mod parasitter.
- Signalstyrke-hypotesen: En anden teori postulerer, at det er styrken og varigheden af 'samtalen' mellem den dendritiske celle og T-cellen, der afgør udfaldet. En svag eller kortvarig interaktion menes at favorisere et Th2-respons, mens en stærk og vedvarende interaktion fører til et Th1-respons. I denne model kunne cDC2-celler være programmeret til at præsentere allergener på en måde, der resulterer i netop denne 'svage' form for signalering.
Sandsynligvis er sandheden en kombination af flere faktorer. Det er et utroligt komplekst samspil, hvor typen af allergen, kroppens barrieresundhed, genetisk disposition og tilstedeværelsen af alarminer alt sammen spiller en rolle i at skubbe immunsystemet i den allergiske retning.
Ofte Stillede Spørgsmål (FAQ)
Hvad er IgE helt præcist?
IgE (Immunoglobulin E) er en type antistof. Efter den første eksponering for et allergen producerer kroppen store mængder IgE, som binder sig til mastceller. Når du igen udsættes for allergenet, binder det sig direkte til IgE på mastcellerne, hvilket får dem til øjeblikkeligt at frigive en cocktail af kemikalier, herunder histamin. Det er disse kemikalier, der forårsager de velkendte allergisymptomer som hævelse, rødme, kløe og løbende næse.
Hvorfor får nogle mennesker allergi, og andre ikke?
Det er et resultat af et komplekst samspil mellem arv og miljø. Genetisk disposition spiller en stor rolle; hvis dine forældre har allergi, er din risiko markant højere. Miljøfaktorer, såsom eksponering for forurening, kost, infektioner i barndommen og den såkaldte 'hygiejnehypotese' (ideen om, at et for rent miljø kan forhindre immunsystemet i at blive korrekt 'trænet'), menes også at have stor betydning.
Kan man 'vokse fra' en allergi?
Ja, det er muligt, især med fødevareallergier som mælke- og ægallergi hos børn. Immunsystemet er dynamisk og kan ændre sig over tid. Tærsklen for, hvad der udløser en reaktion, kan blive højere, så man ikke længere reagerer på små mængder af allergenet. Dog kan den underliggende sensibilisering (tilstedeværelsen af IgE) stadig være der.
Er alle allergener proteiner?
Langt de fleste af de mest almindelige allergener, vi kender fra pollen, kæledyr, husstøvmider og fødevarer, er proteiner. Det skyldes, at immunsystemets T-celler er specialiserede i at genkende små stykker af proteiner (peptider). Som nævnt i artiklen har mange af disse proteiner også enzymatisk aktivitet (proteaser), som hjælper med at aktivere immunsystemet ved at skabe små 'skader' på kroppens overflader.
Hvis du vil læse andre artikler, der ligner Allergiens Rod: Hvorfor Reagerer Kroppen?, kan du besøge kategorien Allergi.