17/10/2023
Allergiske sygdomme som høfeber, astma og atopisk dermatitis er kroniske inflammatoriske lidelser, der skyldes en overreaktion fra immunsystemet på ellers harmløse stoffer, kendt som allergener. I de seneste årtier har forskningen afdækket en ny type immuncelle, der spiller en central rolle i disse reaktioner: Type 2 medfødte lymfoide celler (ILC2). Disse celler er en kritisk kilde til de signalstoffer, der orkestrerer den allergiske inflammation, og en dybere forståelse af deres biologi kan bane vejen for nye behandlinger af astma, allergier og endda parasitinfektioner. Denne artikel vil udforske, hvad ILC2-celler er, hvordan de bidrager til allergi, og hvorfor især spædbørn og småbørn er i øget risiko for at udvikle allergiske sygdomme.
Hvad er Type 2 Medfødte Lymfoide Celler (ILC2)?
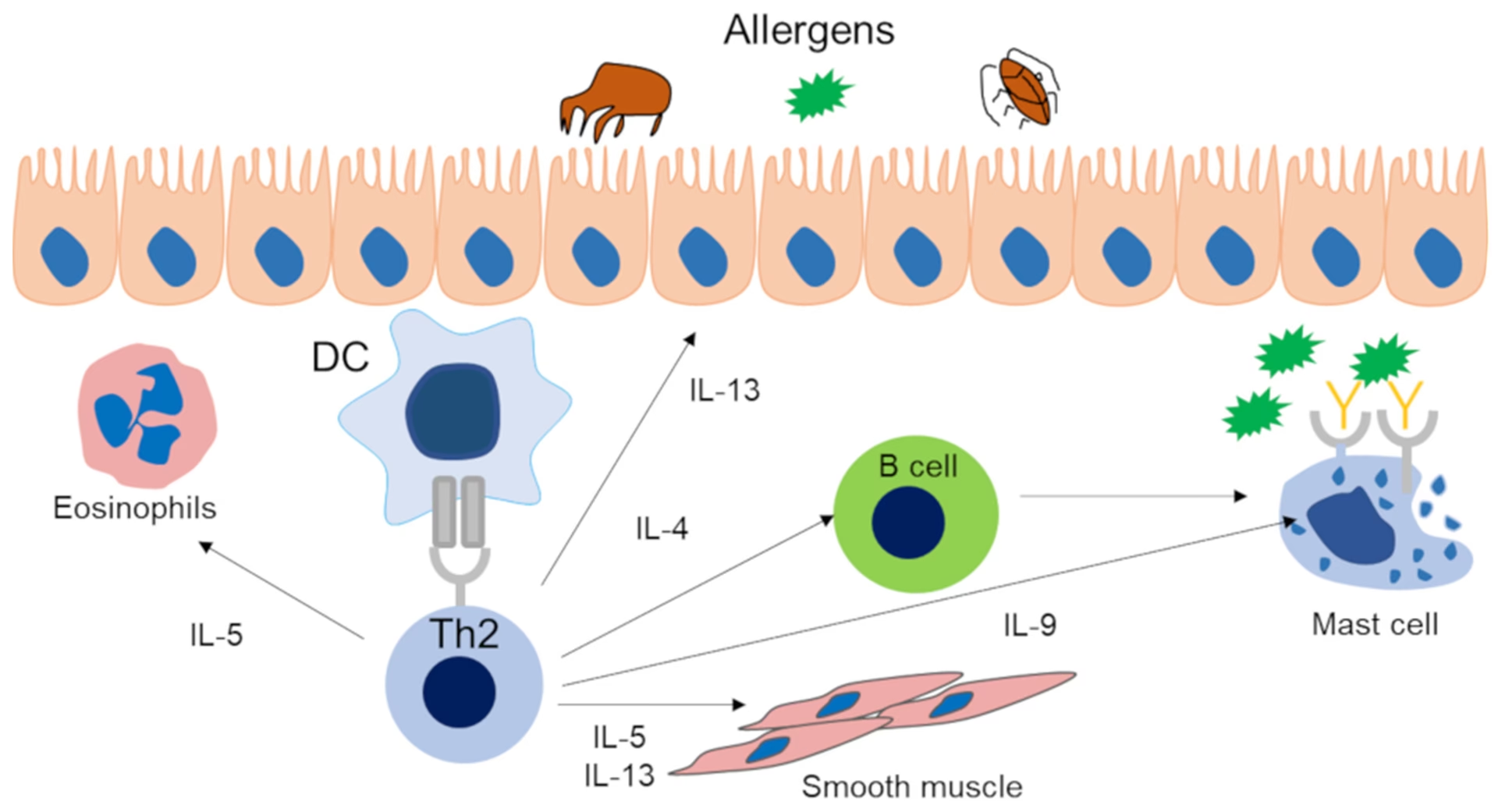
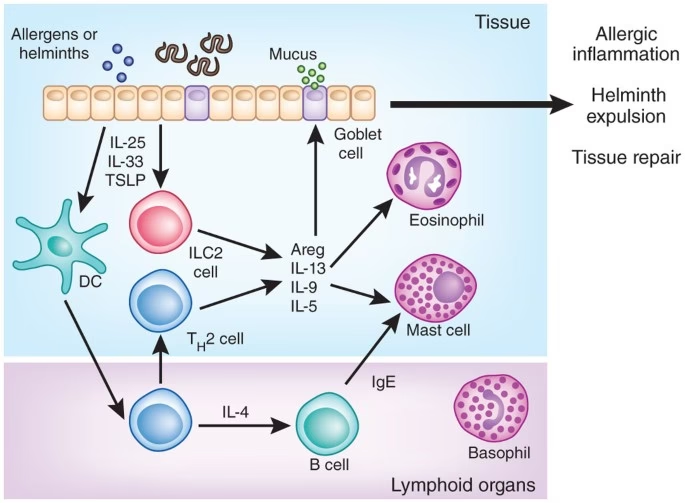
ILC2-celler er en del af det medfødte immunsystem, vores første forsvarslinje mod patogener. I modsætning til det adaptive immunsystem (som T- og B-celler tilhører), reagerer det medfødte system hurtigt og uspecifikt. ILC2-celler blev identificeret som en unik gruppe celler, der reagerer på alarmsignaler fra kroppens epitelceller – de celler, der danner overfladen i vores luftveje, hud og tarm. Når epitelceller udsættes for allergener, især dem med proteolytisk aktivitet (enzymer, der nedbryder protein), eller visse parasitter, frigiver de cytokinerne IL-25, IL-33 og TSLP.
Disse alarmsignaler aktiverer ILC2-cellerne, som svarer ved at producere en kaskade af type 2-cytokiner, herunder IL-5, IL-9 og IL-13. Disse cytokiner er de primære drivkræfter bag de klassiske allergisymptomer:
- IL-5: Rekrutterer og aktiverer eosinofiler, en type hvide blodlegemer, der bidrager til vævsskade og inflammation i luftvejene.
- IL-9: Spiller en rolle i aktiveringen af mastceller og slimproduktion.
- IL-13: Er afgørende for at fremme slimproduktion, luftvejsoverfølsomhed (bronkial hyperreaktivitet) og hjælper med at instruere andre immunceller, såsom dendritiske celler, til at fremme et allergisk respons.
ILC2-celler fungerer således som en slags forstærker af den allergiske reaktion. De opfanger tidlige advarselssignaler fra vævet og igangsætter hurtigt en kraftig inflammatorisk respons, der er designet til at bekæmpe større trusler som parasitter, men som i tilfælde af allergi rettes mod harmløse stoffer.
Allergisk Sensibilisering: Når Kroppen Lærer at Overreagere
Udviklingen af allergi sker typisk i to faser: sensibilisering og den allergiske reaktion. Sensibiliseringsfasen er den første eksponering for et allergen, hvor immunsystemet "lærer" at genkende det som en trussel. Denne fase fører ikke nødvendigvis til symptomer.
Under sensibiliseringen sker følgende:
- Allergener, f.eks. fra husstøvmider eller pollen, trænger ind i kroppen gennem luftvejene.
- Antigenpræsenterende celler, især en type kaldet konventionelle dendritiske celler type 2 (cDC2s), opfanger allergenet.
- Disse cDC2s rejser til de nærliggende lymfeknuder for at præsentere allergenet for naive T-hjælperceller.
- Hvis de rette signaler er til stede (eller fraværende), vil T-cellerne udvikle sig til Type 2 T-hjælperceller (Th2-celler). Disse celler er specialiserede i at producere allergifremmende cytokiner som IL-4 og IL-13.
Når en person er blevet sensibiliseret, vil efterfølgende eksponering for det samme allergen udløse en hurtig og kraftig reaktion. De allerede "trænede" Th2-celler aktiveres og frigiver deres cytokiner, hvilket fører til de velkendte symptomer som nysen, løbende næse, vejrtrækningsbesvær og kløe.
Miljøets Tveæggede Sværd: Bakterielle Endotoksiners Rolle
Et centralt spørgsmål inden for allergiforskning er, hvorfor forekomsten af allergiske sygdomme er steget dramatisk i industrialiserede lande. En ledende teori, ofte kaldet "hygiejnehypotesen", peger på vores ændrede livsstil og reducerede eksponering for mikrober i de tidlige leveår.
En specifik type mikrobielt produkt, bakterielle endotoksiner (også kendt som lipopolysakkarid eller LPS), har vist sig at spille en afgørende rolle. LPS findes på overfladen af visse bakterier og er udbredt i miljøer som landbrug, hvor der er tæt kontakt med dyr og jord. Talrige epidemiologiske studier har vist, at børn, der vokser op på gårde, har en markant lavere risiko for at udvikle astma og allergi. Dette menes at skyldes deres høje eksponering for endotoksiner.
Hvordan kan eksponering for en bakteriel komponent beskytte mod allergi? Svaret ligger i den balance, som immunsystemet konstant opretholder. Når immunsystemet møder allergener sammen med lave niveauer af LPS (typisk for bymiljøer), tenderer det mod at udvikle et Th2-respons (allergisk). Men når det møder allergener sammen med høje niveauer af LPS, aktiveres en anden, beskyttende vej:
- LPS stimulerer immunceller, især monocytter og dendritiske celler, til at producere pro-inflammatoriske cytokiner.
- Et af de vigtigste af disse er IL-12.
- IL-12 instruerer T-cellerne til at aktivere transkriptionsfaktoren T-bet.
- T-bet fungerer som en hovedafbryder: Den fremmer Th1-responser (som er effektive mod vira og bakterier) og undertrykker aktivt Th2-programmet, der driver allergi.
Endotoksiner kan altså "træne" immunsystemet til at vælge en ikke-allergisk vej, når det møder nye stoffer. I fraværet af dette stærke signal er der større risiko for, at immunsystemet "fejlfortolker" et harmløst allergen som en trussel, der kræver et Th2-respons.
Sammenligning af Immunresponsveje
Den følgende tabel opsummerer de modsatrettede mekanismer, der enten fremmer eller forhindrer et allergisk Th2-respons.
| Faktor | Pro-Allergisk Sti (Th2) | Anti-Allergisk Sti (Th1/Regulatorisk) |
|---|---|---|
| Primær Udløser | Allergener (især med enzymer), lave niveauer af LPS | Allergener sammen med høje niveauer af LPS/mikrober |
| Nøgleceller i Vævet | Epitelceller, ILC2-celler | Monocyt-afledte dendritiske celler (moDCs) |
| Nøglecytokiner | IL-33, TSLP, IL-13 | IL-12, TNFα, IFNγ |
| Dendritisk Celle Funktion | Programmeret til at fremme Th2-differentiering | Programmeret til at producere IL-12 og undertrykke Th2 |
| T-celle Resultat | Udvikling af Th2- og Tfh2-celler, IgE-produktion | Aktivering af T-bet, undertrykkelse af Th2-programmet |
Hvorfor er Børn Særligt Udsatte for Allergi?
Immunsystemet er ikke fuldt modnet ved fødslen. I de første leveår gennemgår det en intensiv udviklings- og læringsperiode. Denne umodenhed gør spædbørn og småbørn særligt sårbare over for at udvikle allergier af flere årsager:
- Naturlig Hyporesponsivitet over for LPS: Studier har vist, at monocytter fra nyfødte og spædbørn reagerer svagere på lave koncentrationer af LPS sammenlignet med voksnes celler. De producerer markant mindre af de beskyttende pro-inflammatoriske cytokiner som TNFα. Det betyder, at den tærskel af mikrobiel eksponering, der kræves for at aktivere den anti-allergiske T-bet-vej, er meget højere for et spædbarn end for en voksen. I et moderne, rent bymiljø opnås denne tærskel sjældent, hvilket efterlader Th2-vejen som standardreaktionen.
- Hyperaktivt Alarmsystem i Lungerne: I den tidlige postnatale periode, hvor lungerne stadig udvikler sig, er der en naturligt forhøjet aktivitet af alarmsignalet IL-33. Dette skaber et miljø, der er rigt på pro-allergiske signaler, som kan aktivere ILC2-celler og fremme Th2-responser, selv ved lav allergeneksponering.
- Udviklingen af Mikrobiomet: Etableringen af et sundt og mangfoldigt mikrobiom i tarmen, lungerne og på huden er afgørende for at træne immunsystemet. Faktorer som kost, antibiotikabrug og miljøeksponering former dette mikrobiom. En mindre mangfoldig mikrobiota i de tidlige år er blevet forbundet med en øget risiko for allergi.
- Eksponering for Forurening: Luftforurening, især fra fine partikler (PM), er mere udbredt i byområder. Disse partikler kan beskadige epitelbarrieren i luftvejene, hvilket øger allergeners adgang og stimulerer frigivelsen af de samme alarmsignaler (som IL-33 og TSLP), der starter den allergiske kaskade.
Samlet set skaber kombinationen af et umodent immunsystem, der er dårligt til at modtage beskyttende signaler, og et miljø, der enten er for "rent" eller fyldt med forureningsfremkaldte alarmsignaler, en perfekt storm for udviklingen af allergi i barndommen.
Ofte Stillede Spørgsmål (OSS)
Hvad er ILC2-celler, og hvorfor er de vigtige for allergi?
ILC2-celler er medfødte immunceller, der reagerer hurtigt på alarmsignaler fra væv, der er udsat for allergener. De producerer store mængder type 2-cytokiner (IL-5, IL-13), som er de centrale drivkræfter bag allergisk inflammation, herunder slimproduktion, rekruttering af eosinofiler og luftvejsoverfølsomhed.
Er eksponering for bakterier altid dårligt i forhold til allergi?
Nej, tværtimod. Forskning tyder stærkt på, at eksponering for visse mikrobielle komponenter, især bakterielle endotoksiner (LPS) i de tidlige leveår, er afgørende for at "træne" immunsystemet til at undertrykke allergiske reaktioner. Det er balancen og timingen af eksponeringen, der er vigtig.
Hvorfor udvikler flere børn i byområder allergi?
Det skyldes sandsynligvis en kombination af faktorer. Bymiljøer har generelt lavere niveauer af de beskyttende mikrober (som dem, der findes på landbrug), som er nødvendige for at modne immunsystemet korrekt. Samtidig er børn i forvejen mindre følsomme over for disse mikrobielle signaler. Dette, kombineret med højere niveauer af luftforurening, skaber et miljø, der favoriserer udviklingen af allergi.
Kan man gøre noget for at forebygge allergi hos sit barn?
Selvom der ikke findes en enkeltstående løsning, peger forskningen på, at et mangfoldigt miljø og en varieret kost i de tidlige år kan være gavnligt. Dette kan bidrage til udviklingen af et robust mikrobiom og et velafbalanceret immunsystem. Det er dog vigtigt at følge de officielle sundhedsanbefalinger og konsultere en læge ved bekymring.
Konklusion
Forståelsen af type 2 medfødte lymfoide celler har revolutioneret vores syn på, hvordan allergier opstår og vedligeholdes. Disse celler fungerer som hurtige respondenter og forstærkere af den allergiske inflammation. Balancen mellem de signaler, der fremmer Th2-responser (drevne af ILC2 og alarminer), og de, der undertrykker dem (drevne af mikrobielle signaler som LPS og IL-12), er afgørende. Den tidlige barndom er et kritisk vindue, hvor denne balance er særligt skrøbelig på grund af et umodent immunsystem. Fremtidig forskning i, hvordan vi kan påvirke denne balance gennem kost, miljø og måske endda terapeutiske interventioner, rummer et stort potentiale for at forebygge den stigende bølge af allergiske sygdomme.
Hvis du vil læse andre artikler, der ligner Type 2 Lymfoide Celler: Nøglen til Allergi, kan du besøge kategorien Allergi.
