15/03/2026
Allergi er meget mere end blot en løbende næse, kløende øjne eller et irriterende udslæt. Det er en kompleks og ofte frustrerende reaktion fra vores eget immunsystem, der fejlagtigt identificerer harmløse stoffer som pollen, husstøvmider eller dyrehår som farlige trusler. Men hvad er det præcist, der sker inde i kroppen, som får den til at overreagere så voldsomt? Svaret findes dybt inde i vores immunsystems kommandocentral, hvor en særlig type celler, kendt som T-hjælper type 2-celler eller Th2-celler, spiller en afgørende og udløsende rolle. At forstå disse cellers funktion er nøglen til at forstå, hvorfor allergier opstår, og hvordan fremtidens behandlinger kan se ud.
Hvad er T-hjælperceller? Immunsystemets dirigenter
Vores immunsystem er et utroligt avanceret netværk af celler og proteiner, der konstant arbejder for at beskytte os mod sygdomsfremkaldende mikroorganismer som bakterier og vira. En af de vigtigste celletyper i dette forsvar er T-lymfocytter, og specifikt en undergruppe kaldet CD4+ T-celler, også kendt som T-hjælperceller. Man kan tænke på dem som generalerne i immunsystemets hær. De genkender trusler og dirigerer andre immunceller til at handle.
Disse T-hjælperceller er dog ikke ens. De specialiserer sig i forskellige retninger for at håndtere forskellige typer trusler. De to mest centrale undergrupper er Th1-celler og Th2-celler. Den rette balance mellem disse to er afgørende for et sundt immunrespons.
- Th1-celler: Disse celler er specialister i at bekæmpe intracellulære patogener, såsom vira og visse bakterier. De producerer signalstoffer (cytokiner) som interferon-gamma (IFN-γ), der aktiverer dræberceller og får dem til at eliminere inficerede celler. De er ansvarlige for det, man kalder cellemedieret immunitet.
- Th2-celler: Disse celler er derimod designet til at bekæmpe større parasitter, som orme, der er for store til at blive opslugt af en enkelt celle. De producerer en anden cocktail af cytokiner, herunder Interleukin-4 (IL-4), Interleukin-5 (IL-5) og Interleukin-13 (IL-13). Disse cytokiner orkestrerer en anden type forsvar, der involverer antistoffer og specifikke betændelsesceller. Det er netop denne gren af immunsystemet, der løber løbsk ved allergiske reaktioner.
Th1 vs. Th2: En afgørende immunbalance
I en ideel verden arbejder Th1- og Th2-systemerne i harmoni og balance. De modregulerer hinanden; når Th1-responset er højt, holdes Th2-responset typisk nede, og omvendt. Denne immunbalance sikrer, at kroppen kan montere det mest effektive forsvar mod en given trussel uden at forårsage unødig skade på kroppens eget væv. Problemet opstår, når denne balance tipper, og Th2-systemet bliver dominerende uden en reel trussel at bekæmpe. Dette er kernen i udviklingen af allergi. Forskere betragter i dag allergi som en sygdom drevet af en ubalance med en overvægt af Th2-responser.
Sammenligning af Th1- og Th2-responser
For at give et klart overblik over forskellene mellem de to systemer, kan man opstille følgende tabel:
| Egenskab | Th1-respons | Th2-respons |
|---|---|---|
| Primære Cytokiner | Interferon-gamma (IFN-γ), IL-2 | Interleukin-4 (IL-4), IL-5, IL-13 |
| Hovedmål | Intracellulære patogener (vira, bakterier) | Parasitter og ekstracellulære allergener |
| Aktiverer primært | Makrofager, dræber T-celler | B-celler, eosinofiler, mastceller |
| Rolle ved sygdom | Kan bidrage til autoimmune sygdomme | Centrale i allergi, astma og atopisk eksem |
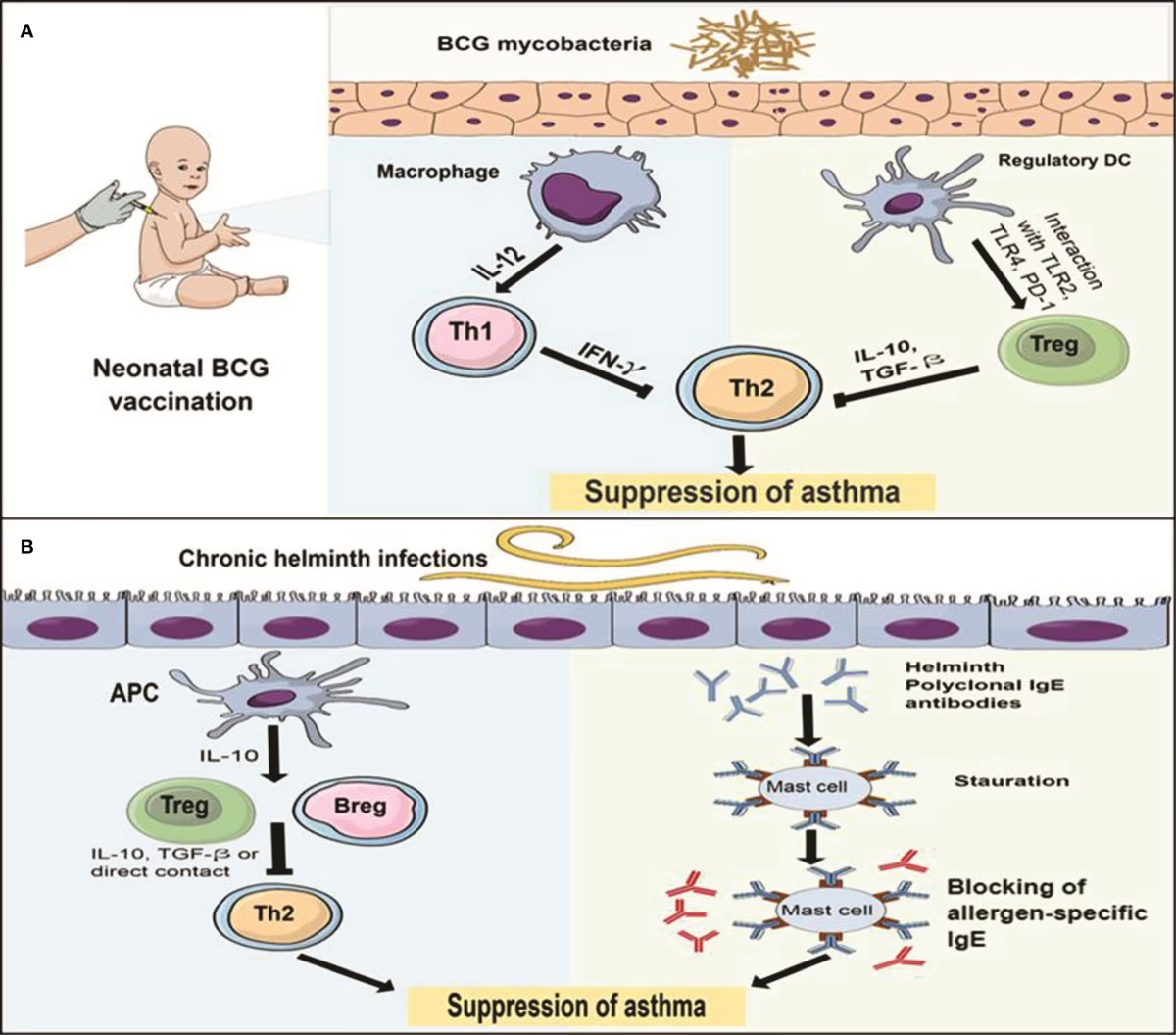
Th2-cellernes rolle i den allergiske kaskade
Når en person med anlæg for allergi udsættes for et allergen som f.eks. birkepollen, starter en kædereaktion, der er fuldstændig dirigeret af Th2-cellerne. Processen kan opdeles i flere trin:
- Sensibilisering: Første gang kroppen møder allergenet, bliver det opfanget af specialiserede immunceller (antigenpræsenterende celler), som præsenterer det for T-hjælpercellerne. Hos en allergisk disponeret person vil disse T-celler udvikle sig til Th2-celler.
- Cytokin-produktion: De aktiverede Th2-celler begynder at udskille deres karakteristiske cytokiner. Særligt IL-4 og IL-13 sender et kraftigt signal til en anden type immunceller, B-cellerne.
- Produktion af IgE: Signalet fra IL-4 og IL-13 instruerer B-cellerne til at skifte produktion og begynde at masseproducere en specifik type antistof kaldet Immunoglobulin E (IgE). Dette er det antistof, der er unikt for allergiske reaktioner.
- Binding til mastceller: De nyproducerede IgE-antistoffer cirkulerer i blodet og sætter sig fast på overfladen af mastceller, som findes i stort antal i slimhinderne i næsen, øjnene, lungerne og i huden. Kroppen er nu "sensibiliseret" og klar til at reagere.
- Den allergiske reaktion: Næste gang personen udsættes for det samme allergen, binder allergenet sig direkte til IgE-antistofferne på mastcellerne. Denne binding fungerer som en tændsats, der får mastcellerne til at eksplodere og frigive en cocktail af kemiske stoffer, herunder histamin. Det er disse stoffer, der forårsager de velkendte allergisymptomer: hævede slimhinder, løbende næse, kløe, rødme og i alvorlige tilfælde vejrtrækningsbesvær.
Samtidig spiller cytokinet IL-5 en anden vigtig rolle. Det tiltrækker og aktiverer en type hvide blodlegemer kaldet eosinofiler. Disse celler bidrager til den kroniske betændelse, man ser ved tilstande som astma og atopisk eksem, og kan forårsage langvarig vævsskade i luftvejene.
Hygiejnehypotesen: Hvorfor ser vi flere allergier?
I de seneste årtier har der været en dramatisk stigning i forekomsten af allergiske sygdomme i den vestlige verden. Dette har ført til udviklingen af hygiejnehypotesen. Teorien foreslår, at en reduceret eksponering for mikrober i den tidlige barndom er en af hovedårsagerne til denne stigning. Vores moderne livsstil med forbedret hygiejne, mindre familier, udbredt brug af antibiotika og mindre kontakt med naturen betyder, at vores immunsystem ikke bliver "trænet" på samme måde som tidligere.
Denne manglende træning rammer især Th1-systemet. Uden de konstante udfordringer fra diverse bakterier og vira bliver Th1-grenen af immunsystemet understimuleret. Resultatet er, at den delikate Th1/Th2-balance tipper til fordel for Th2-systemet. Immunsystemet bliver "Th2-skævt", hvilket gør det langt mere sandsynligt, at det vil reagere på harmløse allergener med en fuldgyldig allergisk reaktion.
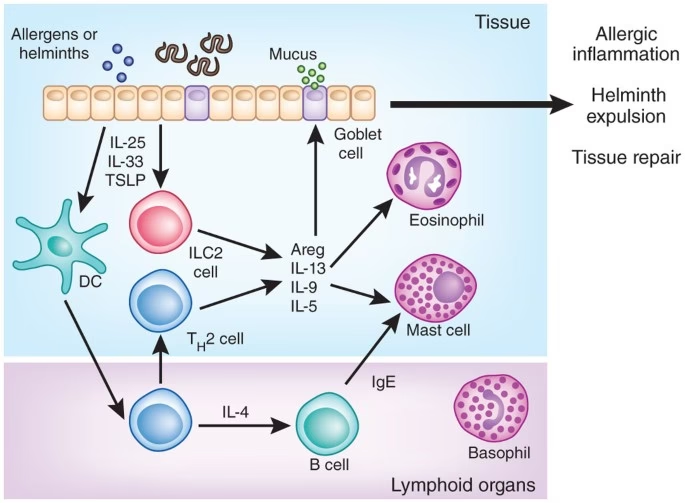
Det er vigtigt at understrege, at hypotesen ikke er et argument for dårlig hygiejne, men snarere en forklaring på, hvordan en mangfoldig mikrobiel eksponering i de første leveår er afgørende for at kalibrere immunsystemet korrekt.
Forskning og fremtidens behandling
Den dybe forståelse af Th2-cellernes rolle i allergi har åbnet døren for nye og mere målrettede behandlingsstrategier. Mens traditionelle behandlinger som antihistaminer og binyrebarkhormon primært dæmper symptomerne, sigter nye behandlinger mod at gribe ind i selve den underliggende immunologiske proces.
- Biologisk medicin: Der er udviklet lægemidler, som specifikt blokerer virkningen af Th2-cytokiner. For eksempel findes der antistoffer, der neutraliserer IL-5, hvilket er yderst effektivt til behandling af visse former for alvorlig astma med mange eosinofiler. Ligeledes forskes der intensivt i at blokere IL-4 og IL-13.
- Allergen-immunterapi: Også kendt som allergivaccination, er en behandling, hvor man gradvist udsætter kroppen for stigende doser af det allergen, man er allergisk overfor. Målet er at "omskolere" immunsystemet, så det skifter fra et Th2-respons til et mere afbalanceret Th1- eller tolerant respons, hvor kroppen lærer at ignorere allergenet.
Fremtiden inden for allergibehandling ligger sandsynligvis i at kunne måle en persons specifikke immunprofil og skræddersy en behandling, der genopretter den sunde Th1/Th2-balance.
Ofte Stillede Spørgsmål
Kan man "vokse fra" en allergi?
Ja, det er muligt, især for børn. Immunsystemet er dynamisk og kan ændre sig gennem livet. For nogle vil den Th2-dominerede balance, der er typisk i barndommen, naturligt skifte mod en mere afbalanceret tilstand i voksenalderen, hvilket kan få allergisymptomerne til at aftage eller forsvinde.
Er allergi arveligt?
Der er en stærk arvelig komponent. Hvis en eller begge forældre har allergi (også kendt som atopi), er risikoen for, at deres børn udvikler det, markant forøget. Man arver dog ikke en specifik allergi, men snarere en generel tendens til at udvikle Th2-dominerede immunresponser.
Hvad er forskellen på allergi og intolerance?
Den afgørende forskel er involveringen af immunsystemet. En allergi er en Th2-drevet immunreaktion, der involverer IgE-antistoffer. En intolerance, f.eks. laktoseintolerance, involverer ikke immunsystemet, men skyldes typisk en mangel på et enzym, der er nødvendigt for at nedbryde et bestemt stof, hvilket fører til fordøjelsesproblemer.
Hvis du vil læse andre artikler, der ligner Allergiens rod: Forstå Th2-immunsvaret, kan du besøge kategorien Allergi.
