22/12/2006
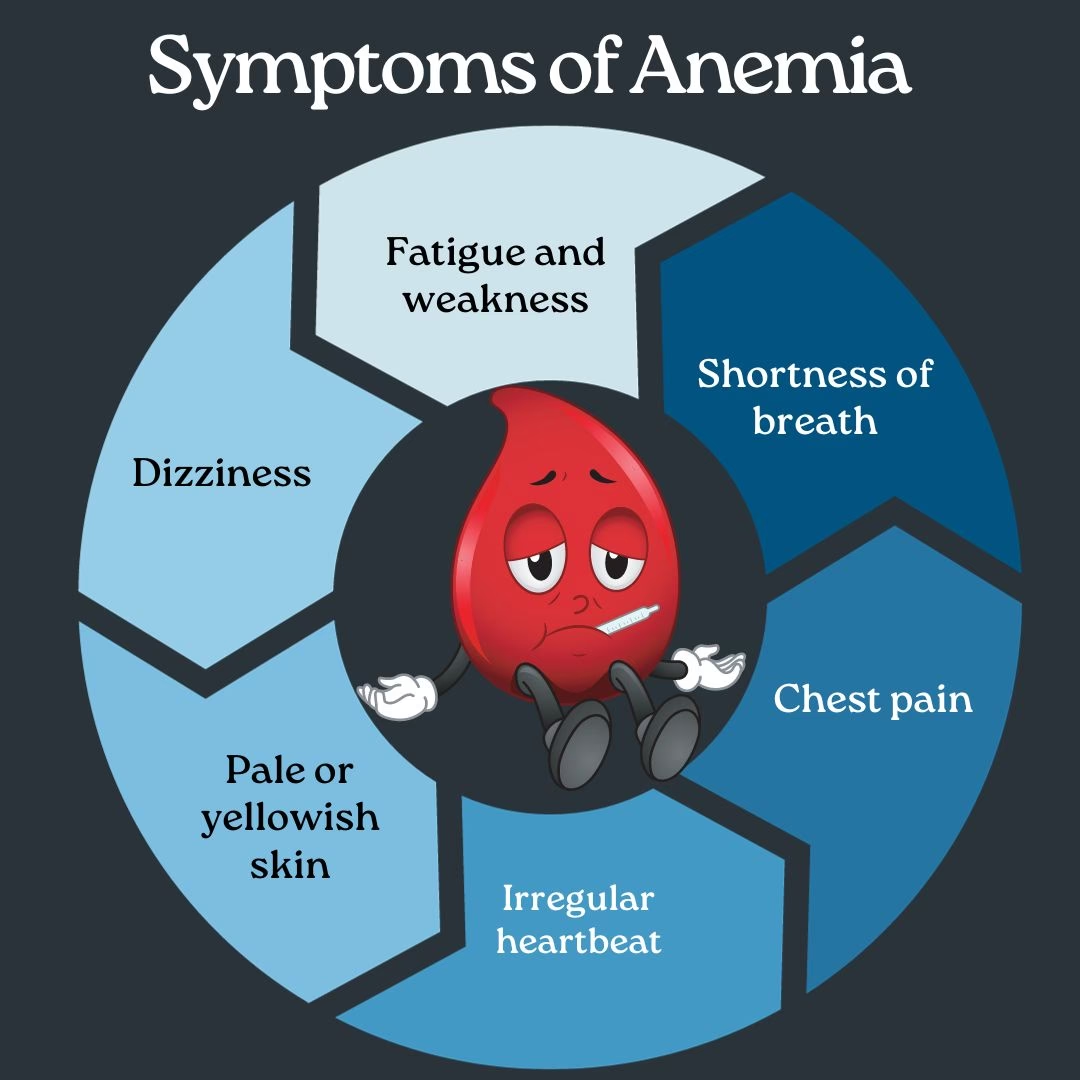
Anæmi, ofte kendt som blodmangel, er en meget almindelig og alvorlig komplikation ved kronisk nyresygdom (CKD - Chronic Kidney Disease). I takt med at nyrefunktionen forværres, stiger forekomsten af anæmi, og den er næsten uundgåelig for patienter i slutstadiet af nyresygdom. Anæmi ved kronisk nyresygdom, også kaldet ACKD, kan udvikle sig allerede fra stadie 3 i nyresygdommen og har en markant negativ indvirkning på patientens livskvalitet. Symptomer som vedvarende træthed, nedsat fysisk formåen, kognitive problemer og koncentrationsbesvær kan i høj grad tilskrives anæmi. Heldigvis findes der effektive behandlinger, som kan lindre disse symptomer og forbedre patientens velbefindende. Denne artikel giver en dybdegående oversigt over årsagerne til anæmi ved nyresygdom, hvordan den diagnosticeres, og hvilke moderne behandlingsmuligheder der er tilgængelige.
Hvad er Anæmi ved Kronisk Nyresygdom (ACKD)?
For at forstå ACKD er det vigtigt først at forstå nyrernes rolle i produktionen af røde blodlegemer. Sunde nyrer producerer et livsvigtigt hormon kaldet erythropoietin (EPO). Dette hormon fungerer som et signal til knoglemarven om at producere flere røde blodlegemer. De røde blodlegemer indeholder proteinet hæmoglobin, som er ansvarligt for at transportere ilt fra lungerne ud til resten af kroppens væv og organer. Når nyrerne er beskadigede som følge af kronisk nyresygdom, falder deres evne til at producere tilstrækkeligt med erythropoietin. Resultatet er, at knoglemarven ikke får det nødvendige signal, produktionen af røde blodlegemer falder, og der opstår anæmi.
Patofysiologi: Hvorfor Opstår Anæmi ved Nyresygdom?
ACKD er en kompleks tilstand, der skyldes flere faktorer, men de to primære årsager er mangel på erythropoietin og problemer med kroppens jernomsætning.
Erythropoietinmangel
Den absolut primære årsag til anæmi hos patienter med CKD er en nedsat produktion af erythropoietin. De specialiserede celler i nyrerne, som producerer dette hormon, bliver beskadiget, hvilket fører til en utilstrækkelig stimulering af knoglemarven. Uden nok EPO kan knoglemarven simpelthen ikke producere det antal røde blodlegemer, der er nødvendigt for at opretholde et sundt hæmoglobinniveau. Behandling med syntetiske versioner af hormonet, kendt som erythropoiese-stimulerende midler (ESA'er), er ofte yderst effektiv til at korrigere denne mangel.
Jernmangel
Jern er en fundamental byggesten for hæmoglobin. Uden tilstrækkeligt med jern kan kroppen ikke producere funktionelle røde blodlegemer, selvom der er nok erythropoietin til stede. Patienter med CKD lider ofte af jernmangel, som kan inddeles i to hovedtyper:
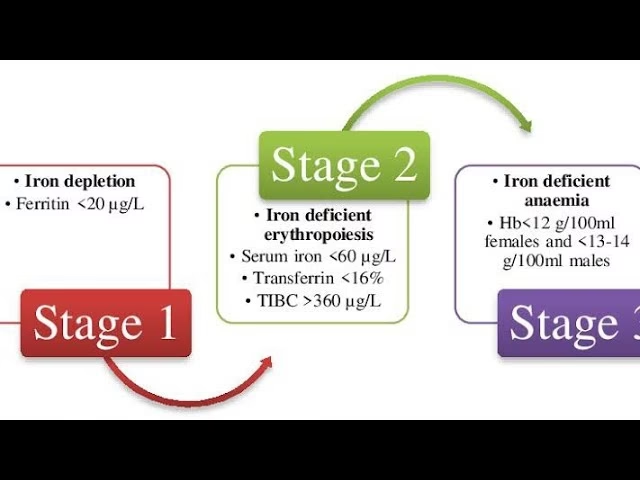
- Absolut jernmangel: Dette sker, når kroppens samlede jernlagre er opbrugt. Det kan skyldes nedsat jernoptagelse fra tarmen, hvilket er almindeligt ved CKD, eller øget jerntab, f.eks. gennem hyppige blodprøver eller blodtab under hæmodialyse. Et lavt serumferritin-niveau (typisk <100 µg/L) er en pålidelig indikator for absolut jernmangel.
- Funktionel jernmangel: Her har kroppen tilstrækkelige jernlagre, men jernet kan ikke mobiliseres hurtigt nok til at imødekomme knoglemarvens behov for produktion af røde blodlegemer. Dette skyldes ofte en kronisk inflammationstilstand, som er karakteristisk for CKD. Inflammationen øger niveauet af et protein kaldet hepcidin, som "låser" jern inde i lagrene (f.eks. i leveren og makrofager) og forhindrer det i at blive frigivet til blodet.
Ofte eksisterer begge former for jernmangel samtidigt hos patienter med CKD, hvilket komplicerer behandlingen.
Diagnose og Undersøgelse
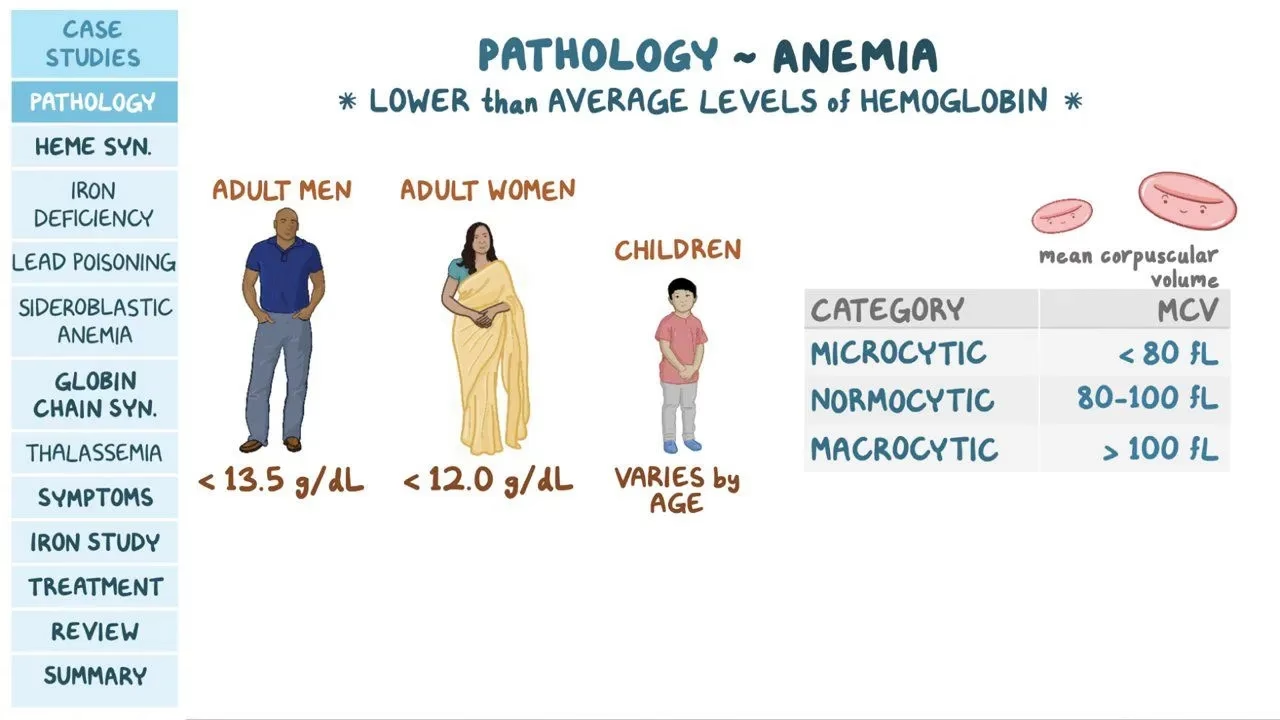
Ifølge kliniske retningslinjer bør anæmi udredes hos voksne CKD-patienter, når deres hæmoglobinniveau (Hb) falder til under 110 g/L (11 g/dL), eller hvis de oplever symptomer, der kan tilskrives anæmi. Selvom CKD kan være en årsag allerede fra stadie 3, er det mere sandsynligt den primære årsag fra stadie 4 og frem. Det er afgørende at udelukke andre årsager til anæmi, såsom vitamin B12- eller folatmangel, blødning eller knoglemarvssygdomme.
En grundig udredning for ACKD omfatter typisk følgende blodprøver:
- Hæmoglobinkoncentration (Hb): For at vurdere graden af anæmi.
- Røde blodlegeme-indekser (MCV, MCH): Giver information om størrelsen og farven på de røde blodlegemer, hvilket kan indikere typen af anæmi (f.eks. små og blege celler ved jernmangel).
- Reticulocyttal: Måler antallet af unge, umodne røde blodlegemer og giver et billede af knoglemarvens produktionsaktivitet.
- Jernstatus: En række tests for at vurdere kroppens jernlagre og tilgængelighed.
- C-reaktivt protein (CRP): En markør for inflammation, som hjælper med at tolke resultaterne af jernstatus.
Vurdering af Jernstatus
At vurdere jernstatus korrekt er afgørende for at vælge den rette behandling. De traditionelle markører som ferritin og transferrinmætning (TSAT) kan være upålidelige ved CKD på grund af den underliggende inflammation. Derfor anvendes ofte mere moderne og direkte markører.
| Test | Hvad den måler | Kommentarer |
|---|---|---|
| Serum Ferritin | Kroppens samlede jernlagre. | En værdi <100 µg/L indikerer absolut jernmangel. Kan være falsk forhøjet ved inflammation. |
| Transferrinmætning (TSAT) | Procentdelen af jerntransportproteinet, der er mættet med jern. | En værdi <20% tyder på, at der ikke er nok jern tilgængeligt for knoglemarven. Påvirkes af inflammation. |
| % Hypokrome Røde Blodlegemer (%HRC) | Andelen af modne røde blodlegemer med for lavt hæmoglobinindhold. | Et direkte mål for jernbegrænset blodproduktion. En værdi >6% indikerer jernmangel. |
| Reticulocyt Hæmoglobin (CHr) | Hæmoglobinindholdet i de helt unge røde blodlegemer (reticulocytter). | En tidlig og pålidelig markør for jernmangel. En værdi <29 pg tyder på jernmangel. |
Behandlingsmuligheder for ACKD
Målet med behandlingen er at hæve hæmoglobinniveauet for at lindre symptomer, forbedre den fysiske funktion og undgå behovet for blodtransfusioner. Behandlingen hviler på to søjler: jernterapi og behandling med erythropoiese-stimulerende midler (ESA'er).
Jernterapi: Grundstenen i Behandlingen
Før man påbegynder behandling med ESA'er, er det essentielt at sikre, at patienten har tilstrækkelige jernlagre. Uden nok jern vil ESA-behandling være ineffektiv.
Oral Jernbehandling
For patienter med CKD, som ikke er i dialyse, kan orale jerntilskud være den første behandlingslinje. Det er en billig, sikker og bekvem løsning. Dog er optagelsen fra tarmen ofte nedsat hos CKD-patienter, og mange oplever gastrointestinale bivirkninger som forstoppelse og kvalme, hvilket kan føre til dårlig komplians. Hvis orale tilskud ikke hæver hæmoglobinniveauet tilstrækkeligt inden for tre måneder, eller hvis de ikke tolereres, overvejes intravenøs jernbehandling.
Intravenøs (IV) Jernbehandling
IV jern er den foretrukne metode for patienter i hæmodialyse og for mange ikke-dialysepatienter, som ikke responderer på eller tåler oral jern. IV jern omgår den problematiske optagelse fra tarmen og leverer jern direkte til blodet, hvor det hurtigt kan udnyttes af knoglemarven. Der findes forskellige præparater, som tillader administration af høje doser over kort tid. Dette reducerer antallet af hospitalsbesøg og er skånsomt for patientens blodårer.
Selvom IV jern er meget effektivt, er det ikke uden risici. Der er en lille, men alvorlig risiko for hypersensitivitetsreaktioner (allergiske reaktioner). Derfor skal IV jern altid administreres i et klinisk miljø med adgang til genoplivningsudstyr. Mindre alvorlige infusionsreaktioner, såsom rødmen, led- eller rygsmerter, kan også forekomme, men kan ofte håndteres ved at nedsætte infusionshastigheden.
Erythropoiese-stimulerende Midler (ESA'er)
Når jernstatus er optimeret, men anæmien fortsætter, tilbydes behandling med ESA'er. Disse lægemidler er syntetiske versioner af hormonet erythropoietin og virker ved at stimulere knoglemarven til at producere flere røde blodlegemer.
Valg af ESA
Der findes både korttidsvirkende ESA'er (f.eks. epoetin alfa/beta), som typisk gives 1-3 gange om ugen, og langtidsvirkende ESA'er (f.eks. darbepoetin alfa), som kan gives hver anden uge eller endda en gang om måneden. Valget afhænger af patientens dialysestatus, præferencer og evne til selv at administrere medicinen, som oftest gives som en subkutan injektion (under huden).
Optimalt Hæmoglobinniveau
Målet med ESA-behandling er ikke at normalisere hæmoglobinniveauet, men at opretholde det inden for et sikkert målområde. Store kliniske studier har vist, at det er forbundet med øget risiko for hjerte-kar-sygdomme og slagtilfælde at sigte efter et helt normalt hæmoglobinniveau. Derfor er det generelle mål for hæmoglobinniveau under ESA-behandling typisk mellem 100-120 g/L. Hæmoglobin og blodtryk skal monitoreres tæt under behandlingen for at justere dosis og undgå, at niveauet stiger for hurtigt eller for højt.
Håndtering af Dårligt Behandlingsrespons (Hyporesponsivitet)
Nogle patienter reagerer ikke som forventet på standardbehandling med jern og ESA'er. Dette kaldes hyporesponsivitet. Den mest almindelige årsag er en underliggende inflammation eller infektion. Inflammation øger produktionen af hepcidin, som blokerer jernfrigivelsen, og dæmper samtidig knoglemarvens respons på erythropoietin. Andre årsager kan være udiagnosticeret blodtab, mangel på andre vitaminer (B12/folat) eller utilstrækkelig dialyse. Det er vigtigt at identificere og behandle den underliggende årsag til hyporesponsivitet, da en simpel forøgelse af ESA-dosis ofte er ineffektiv og potentielt skadelig.
Ofte Stillede Spørgsmål (FAQ)
- Hvor tidligt i nyresygdom kan anæmi opstå?
- Anæmi kan begynde at udvikle sig, når nyrefunktionen (GFR) falder til under 60 ml/min (CKD stadie 3a). Det bliver dog en mere markant og almindelig komplikation i stadie 3b, 4 og 5.
- Er jernpiller altid nok til at behandle jernmangel?
- Nej. Mange patienter med kronisk nyresygdom har svært ved at optage jern fra tarmen, og pillerne kan give bivirkninger. Intravenøst jern er ofte nødvendigt for at genopbygge lagrene effektivt, især for patienter i dialyse eller i behandling med ESA'er.
- Hvad er de største risici ved ESA-behandling?
- Den primære bekymring er en øget risiko for hjerte-kar-hændelser som blodpropper, slagtilfælde og forhøjet blodtryk, især hvis hæmoglobinniveauet stiger for højt eller for hurtigt. Derfor er tæt monitorering afgørende.
- Hvorfor er det vigtigt at undgå blodtransfusioner?
- Selvom blodtransfusioner hurtigt kan hæve hæmoglobinniveauet, medfører de risici som infektioner, jernophobning og udvikling af antistoffer. Disse antistoffer kan gøre det meget vanskeligt at finde en passende donornyre, hvis en nyretransplantation bliver aktuel.
Hvis du vil læse andre artikler, der ligner Anæmi ved Kronisk Nyresygdom: En Komplet Guide, kan du besøge kategorien Sundhed.