23/10/2006
Obsessiv-kompulsiv lidelse, bedre kendt som OCD, er en psykisk lidelse, der ofte opfattes som en isoleret tilstand. Forskning viser dog i stigende grad, at OCD hyppigt sameksisterer med andre alvorlige psykiatriske lidelser, især skizofreni og bipolar lidelse. Denne samtidige forekomst, kendt som komorbiditet, komplicerer ikke kun diagnosticering og behandling, men påvirker også sygdomsforløbet og prognosen for patienterne betydeligt. At forstå disse komplekse sammenhænge er afgørende for at kunne tilbyde den mest effektive og skræddersyede behandling til de mennesker, der kæmper med disse dobbeltdiagnoser.
OCD og Skizofreni: En Udfordrende Dobbelt-diagnose
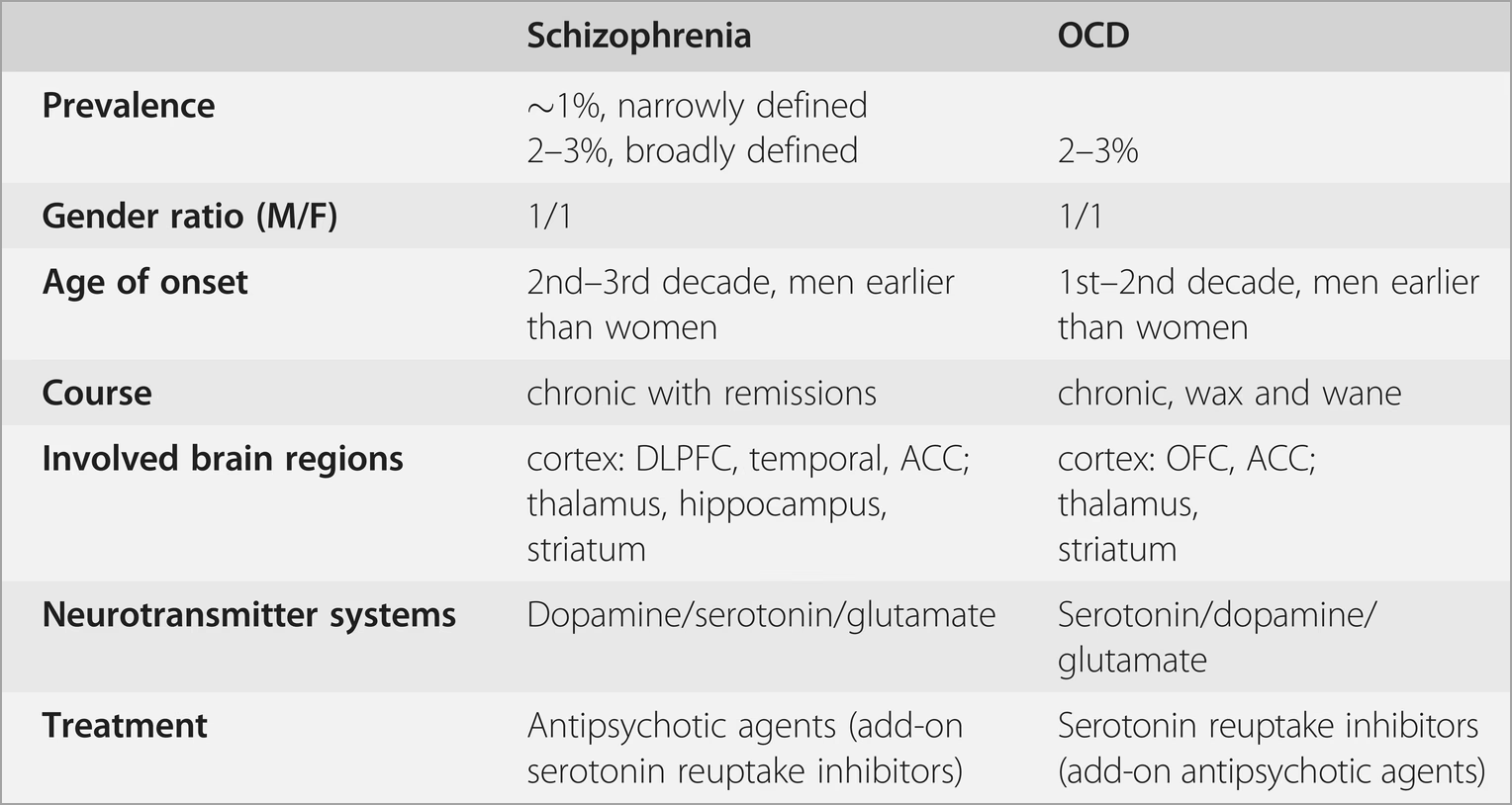
Forbindelsen mellem OCD og skizofreni har været anerkendt af psykiatere i over et århundrede, men blev oprindeligt betragtet som sjælden. Nyere meta-analyser har imidlertid afsløret et langt mere udbredt overlap. Op til 30% af patienter med skizofreni rapporterer om tvangstanker eller -handlinger (OCS), og omkring 12-14% opfylder de fulde diagnostiske kriterier for OCD. Denne forekomst er markant højere end i den generelle befolkning, hvilket peger på en dybere underliggende forbindelse mellem de to lidelser.
"Skizo-obsessiv lidelse": En Særskilt Fænotype?
Den høje grad af komorbiditet har ført til, at nogle forskere har foreslået begrebet "skizo-obsessiv lidelse" for at beskrive en mulig særskilt undergruppe af skizofreni. Patienter i denne gruppe udviser ofte et unikt klinisk billede:
- Tidligere debut: Psykosen debuterer ofte i en tidligere alder.
- Symptomernes rækkefølge: OCD-symptomer kan opstå før psykosen (ca. 40%), efter psykosen (ca. 40%) eller samtidigt med psykosen (ca. 20%).
- Forværret prognose: Tilstedeværelsen af OCD er forbundet med mere alvorlige positive og negative symptomer, hyppigere depression og selvmordsforsøg, flere indlæggelser og en generelt dårligere livskvalitet og social funktion.
- Familiær sammenhæng: Studier viser, at familier til patienter med skizo-obsessiv lidelse har en højere forekomst af OCD, hvilket tyder på en fælles genetisk sårbarhed.
Selvom der er modstridende fund, peger den overvejende mængde data på, at denne patientgruppe står over for større udfordringer. Nogle studier har identificeret specifikke neurobiologiske markører, såsom reduceret volumen i hippocampus og frontallapperne, hvilket yderligere understøtter ideen om, at skizo-obsessiv lidelse kan være en distinkt neuroanatomisk enhed.
Antipsykotikas Rolle: Ven eller Fjende?
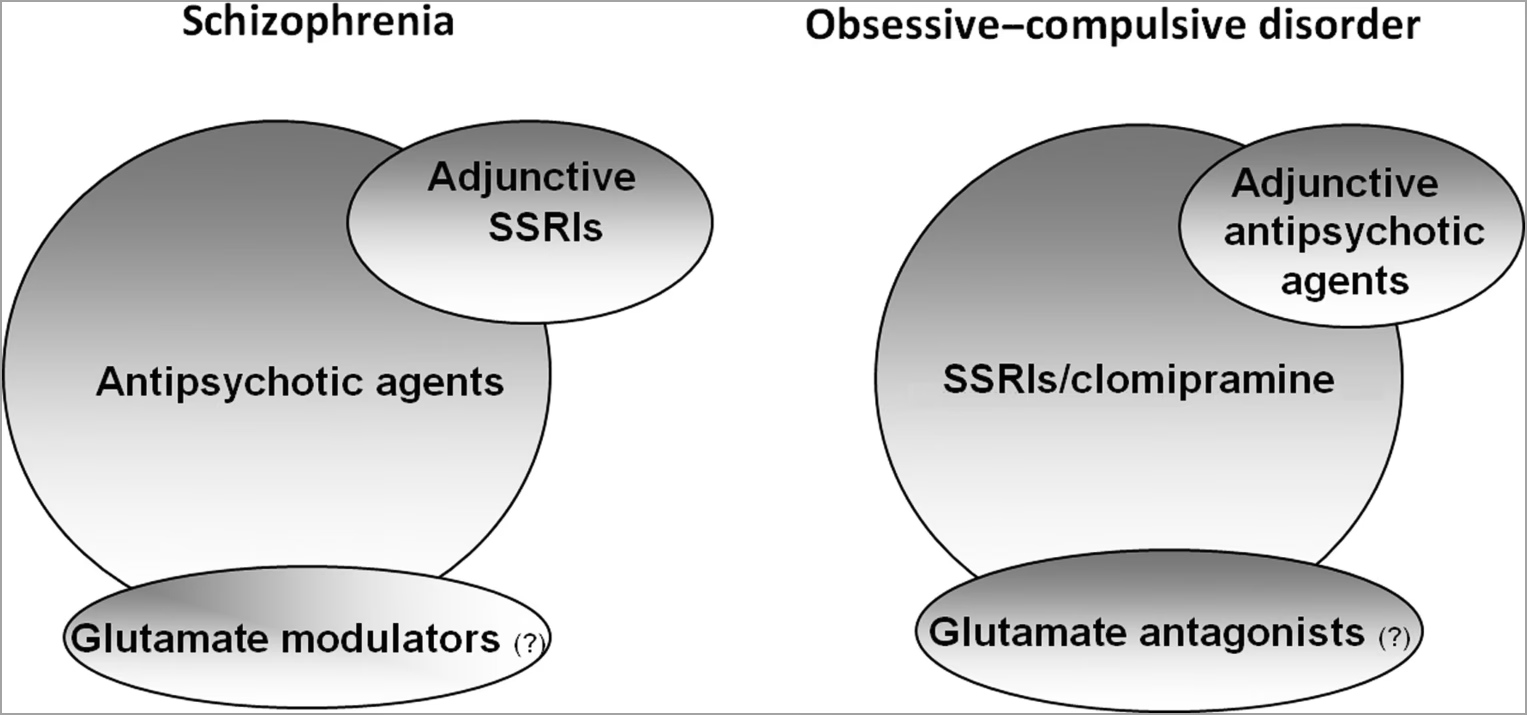
En af de mest komplekse faktorer i behandlingen er den rolle, som antipsykotisk medicin spiller. Mens traditionelle (første-generations) antipsykotika sjældent er forbundet med OCD, er visse nyere (anden-generations) antipsykotika, især clozapin, risperidon og olanzapin, blevet impliceret i at kunne fremkalde eller forværre OCD-symptomer. Dette paradoks skyldes formentlig deres stærke virkning på serotoninsystemet (specifikt blokering af 5-HT2A og 5-HT2C receptorer). For clozapin anslås det, at op til 28% af patienterne udvikler nye OCD-symptomer, og op til 18% oplever en forværring af eksisterende symptomer. Omvendt er antipsykotika med primært dopaminblokerende virkning, som aripiprazol og amisulprid, ikke i samme grad forbundet med denne bivirkning.
Behandlingsstrategier for OCD i Skizofreni
Behandlingen af komorbiditet mellem OCD og skizofreni er en balancegang. Der findes begrænset systematisk forskning, men klinisk praksis og retningslinjer peger på flere strategier:
- Justering af antipsykotika: Hvis OCD-symptomer opstår eller forværres efter start på et specifikt antipsykotikum, kan første skridt være at reducere dosis (hvis muligt) eller skifte til et præparat med mindre serotonerg påvirkning, f.eks. aripiprazol eller haloperidol.
- Tilføjelse af SSRI: Selektive serotoningenoptagshæmmere (SSRI), som er standardbehandling for primær OCD, kan tilføjes med forsigtighed. Det kræver nøje overvågning, da nogle SSRI'er kan interagere med antipsykotika (især clozapin) og øge risikoen for bivirkninger.
- Kognitiv Adfærdsterapi (CBT): Psykoterapi, specifikt kognitiv adfærdsterapi med eksponering og responshindring (ERP), viser sig at være effektiv. CBT kan være et godt alternativ eller supplement til medicin, især for patienter, der ikke responderer på eller tåler medicinændringer.
OCD og Bipolar Lidelse: Et Forløb Præget af Svingninger
Sammenhængen mellem OCD og bipolar lidelse er også slående. Befolkningsundersøgelser viser, at mellem 11% og 21% af personer med bipolar lidelse også har OCD. Ligesom med skizofreni, kan en OCD-diagnose øge risikoen for senere at udvikle bipolar lidelse. Det, der især kendetegner denne komorbiditet, er det tætte samspil mellem OCD-symptomerne og de affektive episoder.
Symptomernes Episodiske Natur
I modsætning til det ofte kroniske forløb ved primær OCD, følger OCD-symptomerne hos patienter med bipolar lidelse typisk et episodisk mønster. Det betyder, at tvangstankerne og -handlingerne ofte:
- Forværres under depressive episoder: Følelser af håbløshed, skyld og lavt energiniveau kan give næring til tvangstanker.
- Forbedres eller forsvinder under maniske/hypomaniske episoder: I perioder med løftet stemningsleje og øget energi træder OCD-symptomerne ofte i baggrunden.
Denne tætte kobling til stemningssvingningerne er afgørende for behandlingsstrategien.
Kliniske Konsekvenser og Behandlingsudfordringer
At have både OCD og bipolar lidelse er forbundet med en række negative konsekvenser, herunder et større antal depressive episoder, markant øget selvmordsrisiko, hyppigere misbrugsproblemer og en generelt dårligere funktionsevne og livskvalitet. Den største behandlingsudfordring ligger i brugen af antidepressiv medicin. SSRI-præparater, som er guldstandarden for OCD, kan hos personer med bipolar lidelse fremprovokere et skift til mani eller hypomani eller føre til hurtigere svingninger mellem episoder (rapid cycling). Derfor er behandlingshierarkiet anderledes:
- Stemningsstabilisering er prioritet nummer et: Før man overhovedet behandler OCD-symptomerne, er det afgørende at opnå stabilisering af den bipolare lidelse med stemningsstabiliserende medicin. Ofte vil OCD-symptomerne aftage betydeligt, når stemningen er stabil.
- Kognitiv Adfærdsterapi (CBT) som førstevalg: For vedvarende OCD-symptomer i stabile perioder er CBT det foretrukne valg, da det ikke indebærer risikoen for at destabilisere stemningen.
- Forsigtig brug af SSRI: Hvis CBT ikke er tilstrækkeligt eller tilgængeligt, kan en SSRI overvejes. Dette skal dog ske under tæt overvågning og altid i kombination med en effektiv stemningsstabiliserende behandling for at minimere risikoen for et manisk skift.
Sammenligning: OCD's Komorbiditet med Skizofreni og Bipolar Lidelse
| Kendetegn | OCD + Skizofreni | OCD + Bipolar Lidelse |
|---|---|---|
| Prævalens | 12-14% af skizofrenipatienter har OCD. | 11-21% af bipolarpatienter har OCD. |
| OCD-forløb | Ofte vedvarende eller svingende, men ikke nødvendigvis synkront med psykosen. | Typisk episodisk, forværres under depression og forbedres under mani. |
| Indvirkning på prognose | Forbundet med dårligere prognose, flere negative symptomer og lavere funktion. | Forbundet med flere depressive episoder, højere selvmordsrisiko og dårligere funktion. |
| Primær behandlingsudfordring | Risiko for, at visse antipsykotika inducerer/forværrer OCD. | Risiko for, at SSRI-behandling for OCD inducerer mani/hypomani. |
Ofte Stillede Spørgsmål (FAQ)
Kan medicin mod skizofreni forværre OCD?
Ja, visse anden-generations antipsykotika, især clozapin, kan hos nogle patienter fremkalde nye OCD-symptomer eller forværre eksisterende. Dette menes at skyldes deres stærke blokerende effekt på serotoninreceptorer. Hvis dette sker, bør man i samråd med sin læge overveje at justere dosis eller skifte til et andet præparat.
Hvorfor er man forsigtig med at bruge SSRI-præparater til behandling af OCD hos personer med bipolar lidelse?
SSRI-præparater virker ved at øge mængden af serotonin i hjernen. Hos personer med bipolar lidelse kan denne ændring i hjernekemien udløse en manisk eller hypomanisk episode, selvom medicinen gives for at behandle OCD. Derfor er den grundlæggende regel altid at sikre stabil stemning med stemningsstabiliserende medicin, før man eventuelt og meget forsigtigt tilføjer en SSRI.
Er det altid den samme lidelse, der opstår først?
Nej, rækkefølgen varierer. Studier viser, at en OCD-diagnose kan være en risikofaktor for senere at udvikle både skizofreni og bipolar lidelse. Omvendt kan OCD-symptomer også opstå længe efter, at den primære diagnose (skizofreni eller bipolar lidelse) er stillet, nogle gange som en konsekvens af medicinsk behandling.
Hvad er "skizo-obsessiv lidelse"?
Det er et begreb, som nogle forskere bruger til at beskrive patienter, der har både skizofreni og klinisk signifikant OCD. Tanken er, at denne gruppe kan udgøre en særlig undergruppe af skizofreni med et anderledes sygdomsforløb, en dårligere prognose og muligvis en unik neurobiologisk profil. Begrebet er dog endnu ikke en officiel diagnose.
Hvis du vil læse andre artikler, der ligner OCD, Skizofreni & Bipolar: En kompleks trio, kan du besøge kategorien Psykiatri.