24/11/2017
Skizofreni er en kronisk og kompleks hjernesygdom, der ofte er omgivet af misforståelser. For personer, der lever med skizofreni, kan det være en daglig kamp at skelne mellem virkelighed og fantasi, tænke logisk og interagere socialt. Behandling er afgørende for at håndtere symptomerne og forbedre livskvaliteten, og medicin spiller en central rolle i denne proces. En vellykket behandlingsplan involverer typisk en kombination af medicinering, psykoterapi og social støtte. Denne artikel vil dykke ned i de forskellige medicinske behandlinger, der anvendes til at håndtere skizofreni, deres virkningsmekanismer, potentielle bivirkninger og vigtigheden af at følge den ordinerede behandling.
Forståelse af Skizofrenis Symptomer
For at forstå, hvordan medicin virker, er det vigtigt først at kende de symptomer, den sigter mod at behandle. Symptomer på skizofreni opdeles ofte i tre hovedkategorier:
- Positive symptomer: Disse er psykotiske symptomer, der tilføjer en oplevelse, som ikke er der i virkeligheden. Dette inkluderer hallucinationer (at se eller høre ting, der ikke eksisterer), vrangforestillinger (stærke, falske overbevisninger), desorganiseret tale og adfærd.
- Negative symptomer: Disse refererer til en reduktion eller fravær af normale funktioner. Det kan være følelsesmæssig fladhed (reduceret udtryk for følelser), manglende initiativ, social tilbagetrækning og nedsat evne til at føle glæde (anhedoni).
- Kognitive symptomer: Disse påvirker tænkeprocesser og kan være subtile. De omfatter problemer med hukommelse, koncentration, planlægning og beslutningstagning. Disse symptomer kan gøre det meget svært at klare dagligdagens opgaver.
Hovedgruppen af Medicin: Antipsykotika
Den primære medicingruppe til behandling af skizofreni kaldes antipsykotika. Disse lægemidler virker ved at påvirke neurotransmittere i hjernen, især dopamin og serotonin, som menes at spille en rolle i udviklingen af psykotiske symptomer. Målet med antipsykotisk medicin er at reducere de positive symptomer og hjælpe patienten med at tænke mere klart og skelne mellem virkelighed og hallucinationer. Medicinen opdeles typisk i to hovedgrupper: førstegenerations (typiske) og andengenerations (atypiske) antipsykotika.
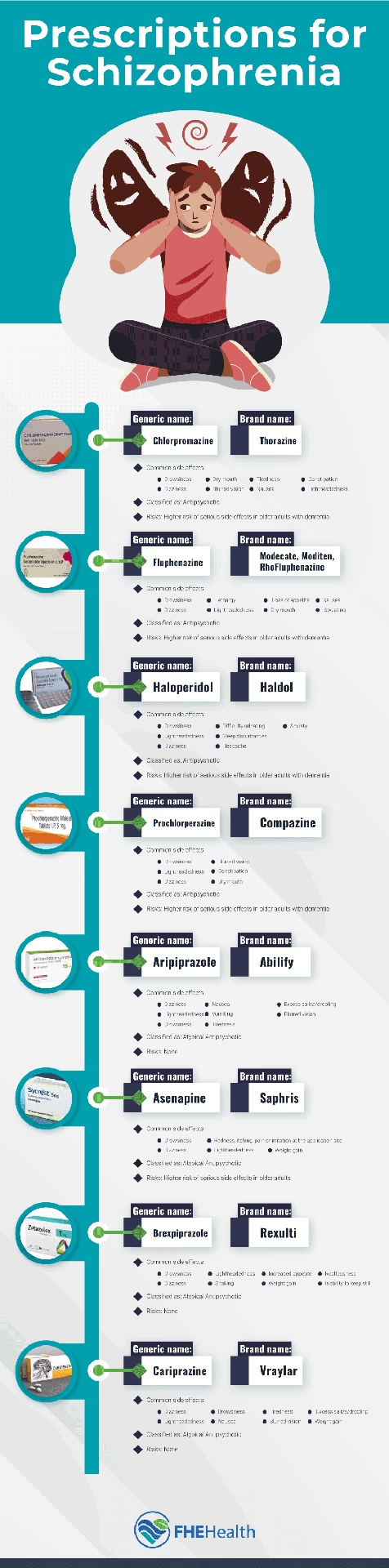
Førstegenerations (Typiske) Antipsykotika
Dette er den ældre generation af antipsykotiske lægemidler, som blev udviklet i 1950'erne. De er stadig effektive, især til behandling af positive symptomer som hallucinationer og vrangforestillinger. Eksempler på disse lægemidler inkluderer Haloperidol og Chlorpromazin. Selvom de er effektive og ofte billigere, er de kendt for en højere risiko for motoriske bivirkninger, også kendt som ekstrapyramidale symptomer. Disse kan omfatte:
- Muskelstivhed og rysten.
- Langsomme bevægelser.
- Rastløshed og en indre uro (akatisi).
- En potentiel langvarig og sommetider irreversibel bivirkning kaldet tardiv dyskinesi, som forårsager ufrivillige, gentagne bevægelser, ofte i ansigtet.
På grund af disse bivirkninger anvendes de ofte i lavere doser i dag, eller når nyere medicin ikke har haft den ønskede effekt.
Andengenerations (Atypiske) Antipsykotika
Denne nyere gruppe af lægemidler blev udviklet fra 1990'erne og frem. De virker anderledes end den første generation ved at påvirke både dopamin- og serotoninreceptorer. De er generelt lige så effektive mod positive symptomer, og nogle mener, de har en bedre effekt på negative og kognitive symptomer. Eksempler inkluderer Risperidon, Olanzapin, Quetiapin, Aripiprazol og Clozapin. Fordelen ved disse lægemidler er en markant lavere risiko for motoriske bivirkninger. Dog har de deres egen profil af potentielle bivirkninger, som primært er metaboliske:
- Betydelig vægtøgning.
- Øget risiko for at udvikle type 2-diabetes.
- Forhøjet kolesterol og triglycerider i blodet.
- Træthed og svimmelhed.
Disse metaboliske bivirkninger kræver regelmæssig overvågning af patientens vægt, blodsukker og lipidniveauer.
Sammenligningstabel: Første- vs. Andengenerations Antipsykotika
| Egenskab | Førstegenerations (Typiske) | Andengenerations (Atypiske) |
|---|---|---|
| Primær virkning | Meget effektiv mod positive symptomer. | Effektiv mod positive symptomer, muligvis bedre effekt på negative/kognitive symptomer. |
| Primær risiko for bivirkninger | Motoriske forstyrrelser (stivhed, rysten, tardiv dyskinesi). | Metaboliske forstyrrelser (vægtøgning, diabetes, højt kolesterol). |
| Eksempler | Haloperidol, Chlorpromazin | Risperidon, Olanzapin, Quetiapin, Aripiprazol |
| Omkostninger | Generelt lavere. | Generelt højere. |
Clozapin: En Unik Behandlingsmulighed
Clozapin er et andengenerations antipsykotikum, der fortjener sin egen omtale. Det betragtes som det mest effektive lægemiddel til behandling af skizofreni, især for patienter, der ikke har reageret på andre former for medicin (behandlingsresistent skizofreni). Det har også vist sig at reducere risikoen for selvmordsadfærd. På trods af sin effektivitet er det ikke et førstevalg på grund af en sjælden, men alvorlig bivirkning: agranulocytose. Dette er en tilstand, hvor kroppen holder op med at producere tilstrækkeligt med hvide blodlegemer, hvilket gør patienten ekstremt sårbar over for infektioner. For at håndtere denne risiko skal alle patienter på Clozapin have taget regelmæssige blodprøver for at overvåge deres blodtal. Andre bivirkninger inkluderer sedation, øget spytproduktion og vægtøgning.
Vigtigheden af en Helhedsorienteret Tilgang
Medicin er en hjørnesten i behandlingen, men den bedste effekt opnås gennem en kombinationsbehandling. Det er afgørende, at medicinsk behandling suppleres med psykosociale interventioner. Disse kan omfatte:
- Kognitiv adfærdsterapi (KAT): Hjælper patienter med at identificere og ændre problematiske tankemønstre og adfærd, samt udvikle strategier til at håndtere symptomer som hallucinationer.
- Familieundervisning og -terapi: Uddanner familien om sygdommen og giver dem værktøjer til at støtte deres pårørende, hvilket kan reducere stress og forebygge tilbagefald.
- Social færdighedstræning: Forbedrer kommunikations- og sociale færdigheder for at hjælpe patienten med at fungere bedre i sociale situationer.
- Støttet beskæftigelse: Hjælper personer med skizofreni med at finde og fastholde et job, hvilket kan give struktur og formål i hverdagen.
At finde den rette medicin og dosis er en proces, der kræver tålmodighed og et tæt samarbejde mellem patient, læge og pårørende. Det er vigtigt at huske, at medicin skal tages konsekvent som ordineret, selv når man føler sig bedre, da et brat stop kan føre til et alvorligt tilbagefald.
Ofte Stillede Spørgsmål
Hvor hurtigt virker antipsykotisk medicin?
Virkningen varierer fra person til person. Nogle symptomer, som agitation og forvirring, kan forbedres inden for få dage. Andre, som hallucinationer og vrangforestillinger, kan tage flere uger at aftage. Det kan tage op til seks uger eller længere at opnå den fulde effekt af medicinen.
Hvad sker der, hvis jeg stopper med at tage min medicin?
At stoppe med medicinen uden lægens anvisning medfører en meget høj risiko for tilbagefald. Symptomerne vil sandsynligvis vende tilbage og kan endda være værre end før. Enhver ændring i medicineringen skal altid ske i samråd med en læge.
Er bivirkningerne permanente?
Mange bivirkninger er midlertidige og kan mindskes, når kroppen vænner sig til medicinen, eller ved at justere dosis. Nogle bivirkninger, som tardiv dyskinesi fra førstegenerations antipsykotika, kan dog være langvarige eller permanente. Det er afgørende at drøfte alle bivirkninger med din læge, da der ofte findes løsninger, såsom at skifte til et andet præparat.
Kan jeg leve et normalt liv med skizofreni?
Ja, med den rette behandling og støtte kan mange mennesker med skizofreni leve meningsfulde og produktive liv. Kontinuerlig medicinsk behandling, terapi og et stærkt socialt netværk er nøglen til at håndtere sygdommen og opnå stabilitet.
Hvis du vil læse andre artikler, der ligner Medicin til behandling af skizofreni: En guide, kan du besøge kategorien Sundhed.