12/08/2014
I sundhedsvæsenets komplekse verden, hvor beslutninger om liv og død træffes hvert minut, er der intet plads til fejl. Bag hver statistik, journal og procedure er der et menneske – en patient, der stoler på, at systemet vil yde den bedst mulige pleje. Sikkerheden og velværet for disse patienter er den absolutte kerne i alt, hvad læger, sygeplejersker og hospitalsledere gør. Trusler mod denne sikkerhed lurer dog overalt, lige fra menneskelige fejl og systemsvigt til mere moderne farer som cyberangreb og pandemier. Effektiv risikostyring er derfor ikke bare en administrativ øvelse; det er en fundamental disciplin, der er afgørende for at beskytte patienter, støtte personalet og sikre institutionens overlevelse. At forstå og proaktivt håndtere risici er vejen fra at reagere på katastrofer til at forhindre dem i at ske.
Hvad er Risikostyring i Sundhedsvæsenet?
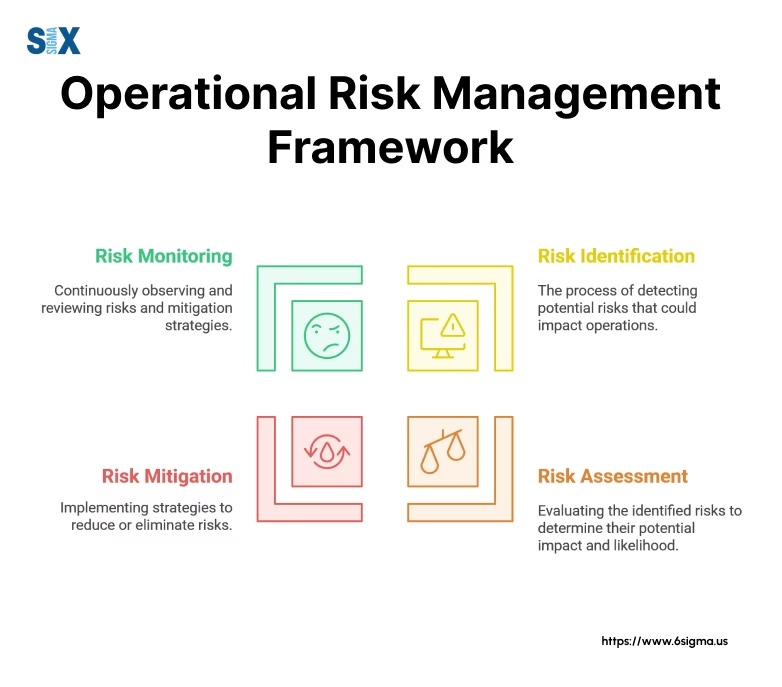
Grundlæggende kan risikostyring i sundhedsvæsenet defineres som den systematiske proces med at identificere, vurdere og kontrollere trusler mod en organisations mål. Men en mere dækkende definition ser risiko som "usikkerhed, der betyder noget". Dette perspektiv anerkender, at risici ikke kun er negative trusler, der skal undgås, men også kan indebære muligheder, hvis de håndteres korrekt. For et hospital handler det om at minimere usikkerheden omkring patientresultater, operationel effektivitet og finansiel stabilitet.
Risici i sundhedssektoren er mangfoldige og kan opdeles i flere kategorier:
- Kliniske risici: Dette er de mest åbenlyse og direkte relateret til patientpleje. De omfatter medicineringsfejl, forkerte diagnoser, infektioner erhvervet på hospitalet, kirurgiske komplikationer og faldulykker. Hver af disse kan have alvorlige konsekvenser for patientens helbred.
- Operationelle risici: Disse vedrører de daglige processer, der understøtter patientplejen. Eksempler inkluderer personalemangel, nedbrud af medicinsk udstyr, forsyningskædeproblemer (f.eks. mangel på medicin eller værnemidler) og utilstrækkelig vedligeholdelse af faciliteter.
- Finansielle risici: Hospitaler og klinikker er også virksomheder, der står over for økonomiske usikkerheder. Disse kan omfatte budgetnedskæringer, svindel, problemer med refusion fra forsikringer og uventede store udgifter.
- Strategiske og omdømmemæssige risici: En alvorlig fejl eller en skandale kan skade en institutions omdømme uopretteligt, hvilket fører til tab af patienttillid og faldende indtægter. Manglende tilpasning til nye teknologier eller behandlingsmetoder er også en strategisk risiko.
- Juridiske og regulatoriske risici: Sundhedsvæsenet er stærkt reguleret. Manglende overholdelse af love om databeskyttelse (som GDPR), patientsikkerhedsstandarder eller licenskrav kan resultere i store bøder og retssager. Den overordnede målsætning er at skabe et miljø, hvor patientsikkerhed er integreret i alle lag af organisationen.
Traditionelle Tilgange til Risiko: Fra Siloer til Helhed
Historisk set har sundhedsinstitutioner håndteret risici på forskellige måder, ofte med en reaktiv og fragmenteret tilgang. Udviklingen har dog bevæget sig mod en mere holistisk og proaktiv model.
Brug af Intern Kontrol
Den mest grundlæggende tilgang er intern kontrol. Dette indebærer etablering af specifikke procedurer og politikker for at forhindre kendte fejl. Eksempler inkluderer kirurgiske tjeklister, protokoller for dobbeltkontrol af medicin før administration, og retningslinjer for håndhygiejne for at forhindre infektioner. Selvom disse kontroller er absolut nødvendige, er de ofte reaktive – skabt som svar på tidligere fejl – og de fanger ikke nødvendigvis nye eller uforudsete risici.
Silo-baseret Risikostyring
En mere avanceret, men stadig begrænset, tilgang er silo-baseret risikostyring. Her håndterer hver afdeling eller funktion sine egne risici uafhængigt af hinanden. IT-afdelingen fokuserer på cybersikkerhed, apoteket på medicinfejl, og den kirurgiske afdeling på operationskomplikationer. Problemet med denne tilgang er, at risici sjældent respekterer organisatoriske grænser. Et cyberangreb på hospitalets IT-system (IT-afdelingens risiko) kan lamme adgangen til patientjournaler, hvilket fører til medicineringsfejl (apotekets risiko) og udsættelse af kritiske operationer (kirurgisk afdelings risiko). Uden tværgående kommunikation og koordinering kan det samlede risikobillede blive overset, indtil det er for sent.
Enterprise Risk Management (ERM) eller Integreret Risikostyring
Den mest moderne og effektive tilgang er integreret risikostyring, ofte kendt som Enterprise Risk Management (ERM). ERM er en strategisk disciplin, der ser på organisationens samlede risikoportefølje. I stedet for at håndtere risici i isolerede siloer, giver ERM ledelsen et helhedsbillede af de udfordringer, hospitalet står overfor. Denne tilgang gør det muligt at prioritere ressourcer mere effektivt og forstå, hvordan forskellige risici påvirker hinanden. ERM er en proaktiv proces, der sigter mod at forudse fremtidige trusler og muligheder og integrere risikotænkning i alle strategiske beslutninger, fra budgetlægning til implementering af ny teknologi.
Sammenligning af Risikostyringsmetoder
For at illustrere forskellene mellem de forskellige tilgange, kan vi se på en sammenlignende tabel:
| Kriterie | Intern Kontrol | Silo-baseret Styring | Integreret Risikostyring (ERM) |
|---|---|---|---|
| Fokus | Reaktivt, fokuseret på specifikke kendte fejl. | Fokuseret på risici inden for en enkelt afdeling eller funktion. | Strategisk, proaktivt og holistisk syn på alle organisationens risici. |
| Kommunikation | Begrænset til implementering af procedurer. | Primært vertikal, inden for afdelingen. | Både vertikal og horisontal, på tværs af hele organisationen. |
| Ansvar | Ofte hos den enkelte medarbejder. | Hos afdelingslederen. | Et delt ansvar, ledet af topledelsen og integreret i alles roller. |
| Mål | Overholdelse af regler og undgåelse af specifikke fejl. | Optimering af afdelingens præstation. | At nå organisationens overordnede strategiske mål og skabe værdi. |
Fremtidens Risici på Hospitaler og Klinikker
Sundhedsvæsenet er i konstant forandring, og med nye teknologier og arbejdsmetoder opstår der nye og komplekse risici.
Øget Teknologisk Risiko
Digitaliseringen har medført enorme fordele, men også nye sårbarheder. Kunstig intelligens (AI) bruges til at analysere scanningsbilleder, men hvad sker der, hvis algoritmen er forudindtaget eller fejler? Robotkirurgi øger præcisionen, men indebærer en risiko for teknisk svigt. Elektroniske patientjournaler forbedrer informationsdeling, men er et primært mål for hackere. Cybersikkerhed er ikke længere kun et IT-problem; det er en central del af patientsikkerheden. Et ransomware-angreb, der låser hospitalets systemer, kan direkte føre til aflyste operationer og forsinket behandling.
Øget Sammenkobling
Moderne sundhedspleje er et netværk. Hospitaler samarbejder med eksterne laboratorier, private klinikker, apoteker og teknologileverandører. Denne sammenkobling betyder, at en risiko hos en partner kan blive en risiko for hospitalet. Hvis en leverandør af medicinsk udstyr har dårlig cybersikkerhed, kan deres enheder blive en gateway for hackere ind i hospitalets netværk. Derfor skal risikostyring også omfatte en vurdering af tredjeparter.
Behovet for Agile og Tilpasningsdygtige Ledere
For at navigere i dette komplekse landskab er der brug for en ny type lederskab. Hospitalsledere skal ikke kun have klinisk og administrativ ekspertise, men også en dyb forståelse for risiko. De skal fremme en stærk sikkerhedskultur, hvor medarbejdere opfordres til at rapportere fejl og nær-hændelser uden frygt for repressalier. En sådan kultur ser fejl som en mulighed for at lære og forbedre systemet, ikke som en anledning til at placere skyld. Fremtidens ledere skal være adaptive, informerede og klar til at håndtere de uundgåelige forandringer og usikkerheder.
Ofte Stillede Spørgsmål (FAQ)
Er risikostyring ikke bare unødvendigt bureaukrati?
Når risikostyring udføres dårligt, kan det føles som en meningsløs papirøvelse. Men når det gøres rigtigt, er det et dynamisk og proaktivt værktøj, der forbedrer beslutningstagning, beskytter patienter og sparer ressourcer på lang sigt. Det handler om at flytte fokus fra at slukke ildebrande til at forhindre dem i at opstå.
Hvem har ansvaret for risikostyring på et hospital?
Selvom mange større hospitaler har en dedikeret risikochef (Chief Risk Officer), er ansvaret for risikostyring delt. Topledelsen sætter retningen og skaber kulturen. Afdelingsledere er ansvarlige for at implementere procedurer i deres områder. Og vigtigst af alt har hver eneste medarbejder, fra portøren til kirurgen, en rolle i at identificere og rapportere risici i deres daglige arbejde.
Hvordan kan jeg som patient bidrage til min egen sikkerhed?
Patienter er en vigtig del af sikkerhedsnettet. Vær en aktiv deltager i din egen pleje. Stil spørgsmål, hvis du er i tvivl om en behandling eller medicin. Sørg for, at sundhedspersonalet kender din fulde sygehistorie og alle de lægemidler, du tager. Hvis noget ikke føles rigtigt, så sig det. Din stemme er et af de mest effektive redskaber til at forhindre fejl.
I en verden med stigende kompleksitet og konstante forandringer er evnen til at håndtere risici ikke længere valgfri for sundhedsinstitutioner. At bevæge sig fra en reaktiv og silo-opdelt tilgang til en proaktiv, integreret risikostyringsramme er en strategisk nødvendighed. Det er en forpligtelse over for patienterne, personalet og samfundet som helhed – en forpligtelse til at levere den sikreste og mest effektive pleje, selv når usikkerheden er størst.
Hvis du vil læse andre artikler, der ligner Risikostyring: Nøglen til Patientsikkerhed, kan du besøge kategorien Sundhed.