26/03/2011
Når vi taler om omkostninger i sundhedsvæsenet, tænker de fleste på prisen for medicin, en operation eller en konsultation hos lægen. Men der findes en anden, ofte overset, men altafgørende omkostning: omkostningen ved kvalitet – eller manglen på samme. Dette koncept, kendt som 'Cost of Quality' (COQ), er et afgørende værktøj til at forstå, hvordan investeringer i at gøre tingene rigtigt fra starten ikke kun redder liv, men også kan være den bedste økonomiske beslutning for hospitaler, klinikker og apoteker. Det handler ikke om at købe det dyreste udstyr, men om at bygge systemer, der minimerer fejl og maksimerer patientsikkerheden.
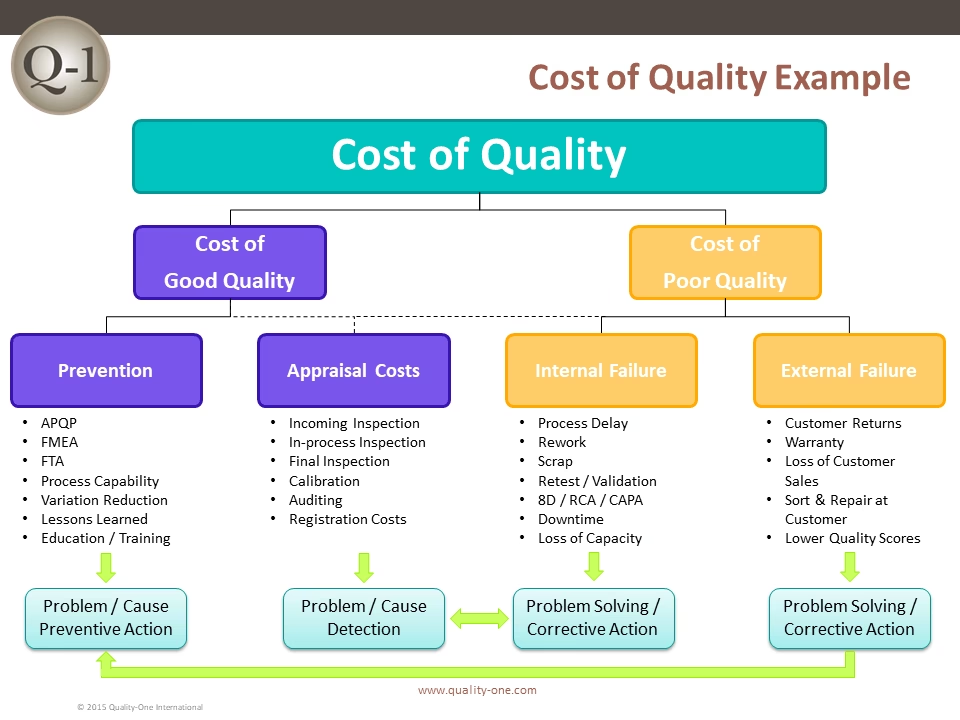
Hvad er 'Cost of Quality' (COQ) helt præcist?
Cost of Quality er en metode til at måle og håndtere de omkostninger, der er forbundet med kvalitet. I stedet for at se kvalitet som en udefinerbar udgift, opdeler COQ-modellen omkostningerne i to hovedkategorier: omkostninger ved overensstemmelse (de 'gode' omkostninger) og omkostninger ved manglende overensstemmelse (de 'dårlige' omkostninger). At forstå denne balance er nøglen til at forbedre både patientresultater og den økonomiske effektivitet i hele sundhedssektoren.
- Omkostninger ved Overensstemmelse (Cost of Conformance): Disse er de proaktive omkostninger, en organisation påtager sig for at sikre, at deres ydelser lever op til de fastsatte standarder. Det er penge brugt på at forhindre, at fejl overhovedet opstår.
- Omkostninger ved Manglende Overensstemmelse (Cost of Non-conformance): Disse er de reaktive omkostninger, der opstår, når en ydelse ikke lever op til standarderne. Det er penge brugt på at rette op på fejl, der allerede er sket.
Lad os dykke ned i, hvad disse kategorier indebærer i en sundhedsmæssig kontekst.
De Gode Omkostninger: At Investere i Succes
Omkostningerne ved overensstemmelse er de strategiske investeringer, der lægger fundamentet for et sikkert og effektivt sundhedssystem. De kan opdeles yderligere i forebyggelses- og vurderingsomkostninger.
Forebyggelsesomkostninger
Dette er den mest effektive form for kvalitetsudgift. Formålet er at designe processer og systemer, så fejl bliver så godt som umulige at begå. Hver krone brugt her kan spare mange kroner i fejlomkostninger senere. I sundhedsvæsenet inkluderer dette:
- Uddannelse og træning: Løbende efteruddannelse af læger, sygeplejersker og farmaceuter i nye procedurer, hygiejnestandarder og patientsikkerhedsprotokoller.
- Kvalitetsplanlægning: Udvikling af standardiserede behandlingsforløb (kliniske vejledninger) for specifikke sygdomme for at sikre en ensartet og evidensbaseret behandling for alle patienter.
- Proceskontrol: Implementering af systemer som f.eks. kirurgiske tjeklister, der sikrer, at alle kritiske skridt bliver fulgt før, under og efter en operation.
- Leverandørvurdering: Grundig kontrol af leverandører af medicinsk udstyr og medicin for at sikre, at de lever op til høje kvalitetsstandarder. At investere i forebyggelse er den mest proaktive tilgang til patientsikkerhed.
Vurderingsomkostninger
Disse omkostninger opstår i forbindelse med måling, evaluering og auditering af ydelser for at sikre, at de overholder kvalitetsstandarderne. Formålet er at fange eventuelle fejl, før de når patienten. Eksempler inkluderer:
- Inspektion og testning: Kalibrering og regelmæssig kontrol af medicinsk udstyr som scannere og blodtryksmålere for at sikre nøjagtige resultater.
- Kvalitetsaudits: Gennemgang af patientjournaler for at sikre, at dokumentationen er korrekt, og at behandlingsplaner bliver fulgt.
- Peer reviews: Når læger evaluerer hinandens arbejde for at identificere områder til forbedring og dele bedste praksis.
- Patienttilfredshedsundersøgelser: Indsamling af feedback fra patienter for at måle kvaliteten af plejen og identificere problemer. En grundig vurdering er afgørende for at opretholde standarder.
De Dårlige Omkostninger: Prisen for Fejl
Omkostningerne ved manglende overensstemmelse er den direkte konsekvens af svigt i kvaliteten. Disse er de omkostninger, alle i sundhedsvæsenet arbejder på at eliminere, da de ikke kun er økonomisk belastende, men også kan have alvorlige menneskelige konsekvenser. De opdeles i interne og eksterne fejlomkostninger.
Interne Fejlomkostninger
Dette er omkostninger forbundet med fejl, der opdages, *før* ydelsen leveres til patienten. Selvom de er problematiske, er de mindre skadelige end eksterne fejl, fordi skaden kan begrænses internt.
- Spild og kassation: En blodprøve, der bliver forurenet i laboratoriet og skal tages om. Medicin, der må kasseres på et apotek på grund af forkert opbevaring.
- Omarbejde: En administrativ medarbejder, der skal bruge tid på at rette en fejl i en patients journal. En radiolog, der skal genanalysere et scanningsbillede på grund af dårlig billedkvalitet.
- Fejlanalyse: Den tid, personalet bruger på at undersøge, hvorfor en fejl opstod, for at forhindre den i at ske igen. At håndtere interne fejl er en nødvendig, men uønsket, del af driften.
Eksterne Fejlomkostninger
Dette er de mest alvorlige og dyreste af alle kvalitetsomkostninger. De opstår, når en fejl eller et kvalitetssvigt når patienten. Konsekvenserne er både økonomiske og menneskelige.

- Behandling af komplikationer: Omkostningerne ved at behandle en patient for en hospitalserhvervet infektion, som kunne have været undgået med bedre hygiejne.
- Genindlæggelser: En patient, der må genindlægges kort efter udskrivelse på grund af utilstrækkelig opfølgning eller information.
- Erstatningssager og klager: De juridiske omkostninger og erstatningsbeløb forbundet med patientklager og fejlbehandling.
- Garantiforpligtelser: For en producent af medicinsk udstyr kan det være omkostningerne ved at reparere eller erstatte et defekt produkt.
- Tab af omdømme: Den måske største, men sværest målbare, omkostning. Et hospital eller en læge med et dårligt ry vil miste patienternes tillid, hvilket har langsigtede konsekvenser. Disse eksterne fejl har den største indvirkning på patienten.
| Omkostningstype | Formål | Eksempel fra Hospital | Eksempel fra Apotek |
|---|---|---|---|
| Forebyggelse | At forhindre fejl i at opstå | Personaletræning i hygiejne og patientsikkerhed | Implementering af et dobbeltkontrolsystem for recepter |
| Vurdering | At opdage fejl, før de når patienten | Regelmæssig audit af patientjournaler | Stikprøvekontrol af udløbsdatoer på medicin |
| Interne Fejl | At rette fejl, der er opdaget internt | Gen-analyse af en kontamineret blodprøve | Kassation af medicin pga. forkert opbevaring |
| Eksterne Fejl | Omkostninger ved fejl, der når patienten | Behandling af en hospitalserhvervet infektion | Udlevering af forkert medicin eller dosis |
Den optimale balance
Den grundlæggende filosofi bag COQ er, at en investering i forebyggelses- og vurderingsomkostninger vil føre til et markant fald i fejlomkostningerne. Det er langt billigere at uddanne personale i korrekt håndhygiejne end at behandle de infektioner, der opstår som følge af manglende hygiejne. I industrien taler man om at finde et optimalt punkt, hvor de samlede omkostninger er lavest. I sundhedsvæsenet er målet dog altid at minimere de eksterne fejlomkostninger til et absolut minimum, da den menneskelige omkostning er uvurderlig. Investeringen i de 'gode' omkostninger er derfor ikke kun en økonomisk strategi, men en etisk forpligtelse.
Ofte Stillede Spørgsmål (OSS)
- Hvorfor er det vigtigt for patienter at forstå 'Cost of Quality'?
- Forståelse for dette koncept hjælper patienter med at se værdien i de procedurer og tjeklister, som hospitaler implementerer. Det er ikke unødigt bureaukrati, men en direkte investering i deres sikkerhed. Det giver også patienter et sprog til at spørge ind til, hvordan et hospital eller en klinik arbejder med at forhindre fejl.
- Er en højere pris for en behandling altid lig med højere kvalitet?
- Ikke nødvendigvis. Et hospital kan være dyrt på grund af luksuriøse rammer eller beliggenhed, uden at de kliniske resultater er bedre. Sand kvalitet ligger i robuste systemer, lav forekomst af fejl og en stærk kultur for patientsikkerhed. En lavere pris, opnået gennem effektivitet og færre fejl, kan faktisk være et tegn på højere kvalitet.
- Hvem betaler i sidste ende for 'dårlig kvalitet' i sundhedsvæsenet?
- I sidste ende betaler vi alle. Patienten betaler den højeste pris med sit helbred. Hospitalet og sundhedssystemet betaler gennem øgede behandlingsomkostninger, erstatningssager og tabt produktivitet. Og samfundet som helhed betaler gennem højere sundhedsudgifter og skatter, der skal dække de undgåelige omkostninger ved fejl.
Konklusion
Cost of Quality-modellen giver et klart billede af, at kvalitet i sundhedsvæsenet ikke er en udgift, men en investering. Ved at fokusere proaktivt på forebyggelse og systematisk vurdering kan hospitaler, klinikker og apoteker drastisk reducere de enorme menneskelige og økonomiske omkostninger, der er forbundet med fejl. At se kvalitet gennem denne økonomiske linse fjerner ikke det menneskelige aspekt – tværtimod. Det understreger, at den bedste patientpleje også er den mest omkostningseffektive. At investere i at gøre tingene rigtigt fra starten er den sikreste vej til et sundere samfund for os alle.
Hvis du vil læse andre artikler, der ligner Omkostninger ved Kvalitet i Sundhedssektoren, kan du besøge kategorien Sundhed.
