19/11/2004
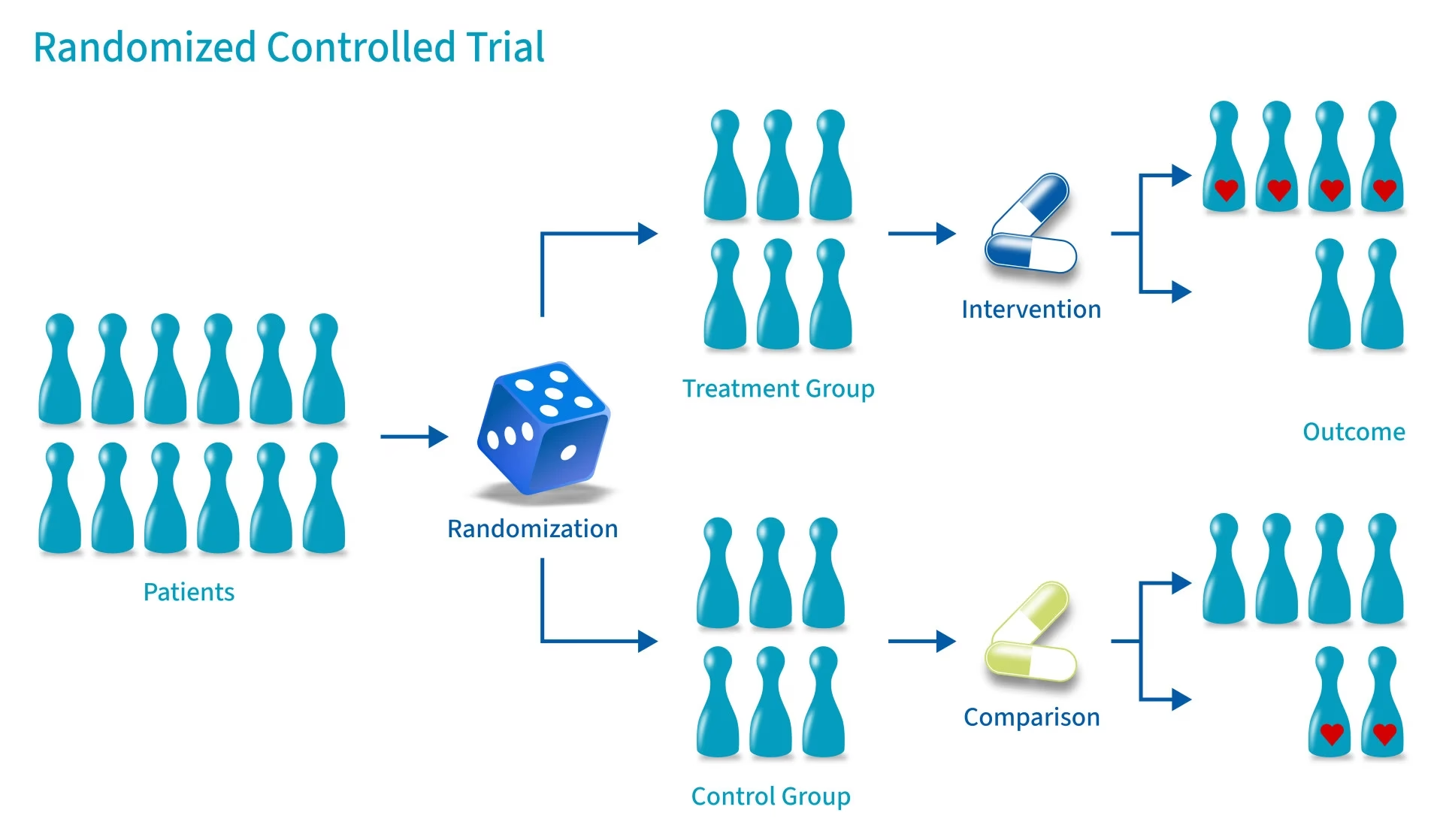
Inden for medicinsk videnskab er jagten på effektive og sikre behandlinger en konstant proces. Men hvordan ved læger og forskere med sikkerhed, om en ny medicin, en ny kirurgisk teknik eller en ny terapi rent faktisk virker bedre end eksisterende alternativer eller slet ingen behandling? Svaret findes ofte i et stærkt videnskabeligt værktøj: det randomiserede kliniske forsøg, ofte forkortet RCT. Dette er en type kontrolleret eksperiment, hvor forskere anvender en intervention på en gruppe patienter og derefter observerer effekten på et eller flere udfald over tid. Det betragtes som guldstandarden for at fastslå en årsagssammenhæng mellem en behandling og et resultat, da dets design er skabt til at minimere bias og give de mest pålidelige beviser.
Denne artikel vil guide dig gennem de komplekse, men fascinerende aspekter af randomiserede kliniske forsøg. Vi vil udforske, hvad der gør dem så magtfulde, hvilke nøgleelementer der skal overvejes i designfasen, og hvorfor etik og patientsikkerhed altid er i højsædet. Uanset om du er patient, pårørende eller blot nysgerrig på, hvordan medicinske fremskridt sker, vil denne guide give dig en solid forståelse af den proces, der former fremtidens sundhedspleje.
Hvad definerer et randomiseret klinisk forsøg?
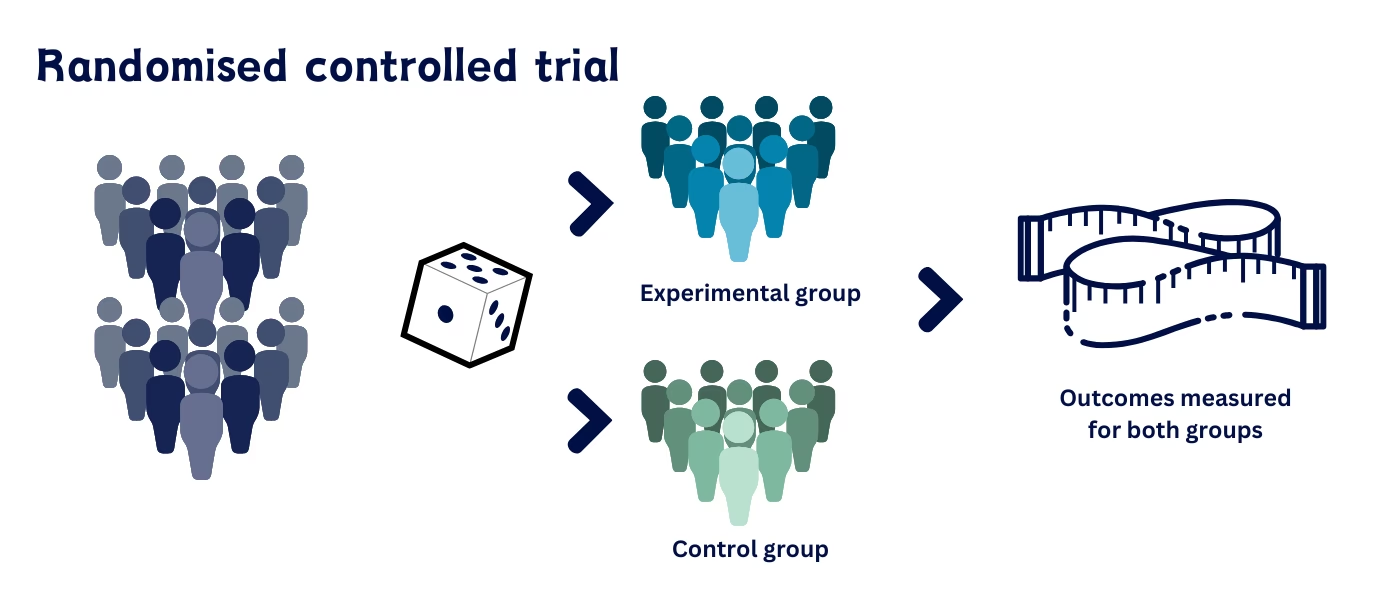
Kernen i et RCT er, som navnet antyder, 'randomisering'. Dette betyder, at deltagerne i forsøget bliver tilfældigt fordelt i forskellige grupper. Typisk vil der være mindst to grupper:
- Interventionsgruppen: Den gruppe, der modtager den nye behandling, der testes.
- Kontrolgruppen: Den gruppe, der modtager en standardbehandling, en placebo (en inaktiv behandling) eller ingen behandling.
Denne tilfældige tildeling er afgørende. Den sikrer, at de to grupper er så ens som muligt ved forsøgets start med hensyn til kendte og ukendte faktorer, der kan påvirke resultatet (f.eks. alder, køn, sygdommens sværhedsgrad, livsstil osv.). Ved at neutralisere disse potentielle 'forstyrrende variabler' kan forskerne med større sikkerhed konkludere, at eventuelle forskelle i udfald mellem grupperne skyldes selve interventionen og ikke andre faktorer. Denne evne til at drage en konklusion om kausalitet – altså at A forårsager B – er det, der giver RCT'er deres høje interne validitet og gør dem til en hjørnesten i evidensbaseret medicin.
Nøgleelementer i designfasen
Planlægningen af et succesfuldt RCT er en omhyggelig proces, der kræver ekspertise inden for både medicin, etik og statistik. Hvert trin skal gennemtænkes nøje for at sikre, at forsøget er videnskabeligt forsvarligt, etisk og gennemførligt.
1. Et velformuleret forskningsspørgsmål
Alt starter med et klart og præcist spørgsmål. Et godt forskningsspørgsmål er specifikt og testbart. For eksempel, i stedet for et vagt spørgsmål som "Virker medicin X?", ville et stærkt spørgsmål være: "Er medicin X mere effektiv end standardbehandling Y til at reducere blodtrykket hos patienter med type 2-diabetes over en periode på seks måneder?" Dette spørgsmål omdannes til en hypotese, som forsøget derefter skal teste.
2. Etik og patientsikkerhed
Etiske overvejelser er altafgørende, især i kirurgiske forsøg, hvor procedurerne kan være invasive. Et centralt princip er 'equipoise' (klinisk ligevægt). Dette betyder, at der skal være en reel videnskabelig usikkerhed blandt eksperter om, hvorvidt den nye behandling er bedre end den eksisterende. Hvis der allerede er stærke beviser for, at en behandling er overlegen, er det uetisk at nægte den til patienter i en kontrolgruppe. Alle kliniske forsøg skal godkendes af en videnskabsetisk komité, der vurderer, om forsøget beskytter deltagernes rettigheder, sikkerhed og velvære.
3. Valg af det rette design og metodologi
Der findes flere forskellige RCT-designs, og valget afhænger af forskningsspørgsmålet. Den valgte metodologi skal være robust for at sikre pålidelige resultater. Involvering af metodologiske og statistiske eksperter tidligt i processen er afgørende for at vælge og implementere det bedste design.
4. Gennemførlighed (Feasibility)
Et teoretisk perfekt design er ubrugeligt, hvis det ikke kan gennemføres i praksis. Forskere skal vurdere, om det er muligt at rekruttere et tilstrækkeligt antal deltagere, om interventionen er praktisk at administrere, og om der er tilstrækkelige ressourcer (tid, penge, personale) til at fuldføre forsøget.

Sammenligning af forskellige RCT-designs
Ikke alle RCT'er er ens. Her er en oversigt over nogle almindelige designs, deres styrker og svagheder.
| Design Type | Beskrivelse | Fordele | Ulemper |
|---|---|---|---|
| Parallel-gruppe design | Deltagere randomiseres til en af to eller flere grupper. Hver gruppe modtager kun én behandling gennem hele forsøget. | Mest almindelige og simple design. Kan bruges til næsten alle typer sygdomme. | Kræver et stort antal deltagere. Individuel variation mellem deltagere kan påvirke resultatet. |
| Crossover-design | Hver deltager fungerer som sin egen kontrol ved at modtage alle behandlinger i en tilfældig rækkefølge, adskilt af en 'udvaskningsperiode'. | Kræver færre deltagere, da individuel variation elimineres. Høj statistisk styrke. | Kan kun bruges til stabile, kroniske tilstande. Risiko for 'carry-over' effekt fra en behandling til den næste. |
| Faktorielt design | Tester to eller flere interventioner samtidigt i forskellige kombinationer (f.eks. medicin A, medicin B, begge, ingen). | Effektivt til at undersøge interaktioner mellem behandlinger. | Komplekst at designe og analysere. Kræver et stort antal deltagere. |
| Klynge-randomiseret design | Hele grupper (klynger) af mennesker, f.eks. lægepraksisser eller landsbyer, randomiseres til interventioner. | Nyttigt for interventioner, der er svære at give individuelt (f.eks. uddannelsesprogrammer). Mindsker risiko for 'kontaminering' mellem grupper. | Kræver mere komplekse statistiske analyser. Mindre statistisk styrke end individuelle RCT'er med samme antal deltagere. |
Udfordringer og begrænsninger
Selvom RCT'er er en stærk metode, er de ikke uden udfordringer. De kan være ekstremt dyre og tidskrævende, ofte tage mange år at gennemføre. Rekruttering af deltagere kan være en stor udfordring. Desuden er den population, der deltager i et forsøg, ofte ikke fuldt repræsentativ for den generelle patientpopulation på grund af strenge inklusions- og eksklusionskriterier. Dette kan begrænse, hvorvidt resultaterne kan generaliseres til den virkelige verden. Den høje grad af kontrol, der sikrer forsøgets interne validitet, kan altså nogle gange ske på bekostning af den eksterne validitet.
Ofte Stillede Spørgsmål (FAQ)
Hvad betyder 'dobbelt-blindet'?
Et dobbelt-blindet forsøg betyder, at hverken deltagerne eller de forskere/læger, der administrerer behandlingen og vurderer resultaterne, ved, hvem der modtager den aktive behandling, og hvem der modtager placebo. Dette er en kraftfuld teknik til at forhindre, at forventninger (både hos patient og forsker) påvirker resultatet. Det er en af de stærkeste metoder til at reducere bias.
Er det sikkert at deltage i et klinisk forsøg?
Sikkerhed er den højeste prioritet. Alle forsøg overvåges nøje af uafhængige komitéer, og der er strenge protokoller for at rapportere og håndtere eventuelle bivirkninger. Deltagerne informeres grundigt om potentielle risici og fordele, før de giver deres samtykke til at deltage. Man kan til enhver tid trække sig fra et forsøg uden at skulle give en grund.
Hvorfor bruger man placebo?
En placebo bruges til at isolere den farmakologiske effekt af en behandling fra den psykologiske effekt af at modtage en behandling (placeboeffekten). Ved at sammenligne en aktiv behandling med en identisk udseende, men inaktiv, behandling, kan forskere afgøre, hvor meget af den observerede effekt der skyldes selve medicinen. Det er dog ikke altid etisk at bruge placebo, især hvis der allerede findes en effektiv standardbehandling for en alvorlig sygdom.
Konklusion: Byggestenene til fremtidens medicin
Det randomiserede kliniske forsøg er mere end blot et akademisk eksperiment; det er den mest pålidelige proces, vi har til at skelne mellem behandlinger, der virker, og dem, der ikke gør. Gennem omhyggeligt design, streng etisk overvågning og tilfældig tildeling giver RCT'er os den evidens, der er nødvendig for at træffe informerede beslutninger om patientbehandling. De er fundamentet for evidensbaseret medicin og sikrer, at de behandlinger, der tilbydes på hospitaler og i lægepraksisser verden over, er både sikre og effektive. Selvom de har deres begrænsninger, forbliver de en uundværlig del af den medicinske forskning, der driver fremskridt og forbedrer livskvaliteten for patienter overalt.
Hvis du vil læse andre artikler, der ligner Randomiserede Kliniske Forsøg: En Dybdegående Guide, kan du besøge kategorien Sundhed.