07/03/2007
Lupus Antikoagulans, ofte forkortet LA, er et begreb, der kan virke forvirrende og skabe bekymring. Navnet er i sig selv et paradoks; selvom "antikoagulans" betyder blodfortyndende, fører tilstedeværelsen af Lupus Antikoagulans i kroppen ikke til en øget blødningstendens. Tværtimod er det et autoantistof, der øger en persons risiko for at udvikle farlige blodpropper. Det er en del af en gruppe antistoffer kendt som antifosfolipidantistoffer (aPL), som fejlagtigt angriber kroppens egne celler. At forstå, hvad LA er, hvordan det diagnosticeres, og hvad det betyder for ens helbred, er afgørende for at kunne håndtere tilstanden korrekt og minimere risici.
Hvad er Lupus Antikoagulans (LA) Præcist?
For at forstå Lupus Antikoagulans må vi først se på, hvad et autoantistof er. Vores immunsystem producerer normalt antistoffer for at bekæmpe infektioner fra bakterier og vira. Ved autoimmune tilstande laver immunsystemet en fejl og producerer autoantistoffer, der angriber kroppens egne, sunde celler og væv.
Lupus Antikoagulans er et sådant autoantistof. Det retter sig mod fosfolipid-bindende proteiner, såsom beta-2 glykoprotein I og protrombin. Fosfolipider er en type fedtstof, der er en vital del af alle cellemembraner og spiller en afgørende rolle i blodets koagulationsproces (størkningsproces). Når LA binder sig til disse proteiner, forstyrres den normale balance i koagulationssystemet. Dette skaber en såkaldt protrombotisk tilstand, hvilket betyder, at blodet har en unormalt høj tendens til at danne blodpropper (trombose).
Navnet "Lupus Antikoagulans" opstod, fordi det første gang blev identificeret hos patienter med den autoimmune sygdom Systemisk Lupus Erythematosus (SLE). Desuden kaldes det "antikoagulans", fordi det i laboratorietests (in vitro) forlænger den tid, det tager for blodet at størkne. Denne effekt i reagensglasset er det stik modsatte af, hvad der sker i blodårerne (in vivo), hvor det fremmer dannelsen af blodpropper.
Symptomer og Risici Forbundet med LA
Det er vigtigt at understrege, at ikke alle med LA vil opleve symptomer. Nogle mennesker kan have midlertidigt (transient) LA, for eksempel som følge af en infektion eller visse typer medicin, uden at det fører til kliniske problemer. Problemerne opstår typisk, når LA er vedvarende til stede i blodet.
De primære risici forbundet med vedvarende Lupus Antikoagulans er:
- Trombose: Dannelse af blodpropper i blodårerne. Dette kan ske i både vener (venøs trombose) og arterier (arteriel trombose).
- Dyb venetrombose (DVT): En blodprop i en af de dybe vener, oftest i benene. Symptomer kan være hævelse, smerte og rødme i benet.
- Lungeemboli (LE): En potentielt livstruende tilstand, hvor en del af en blodprop fra en DVT river sig løs og sætter sig fast i lungerne. Symptomer inkluderer pludselig åndenød, brystsmerter og hoste.
- Apopleksi (slagtilfælde): En blodprop, der blokerer for blodtilførslen til en del af hjernen.
- Hjerteanfald: Forårsaget af en blodprop i en af hjertets kranspulsårer.
- Graviditetskomplikationer: For kvinder kan LA være forbundet med alvorlige problemer under graviditeten, herunder:
- Gentagne spontane aborter, især efter 10. graviditetsuge.
- Fosterdød.
- For tidlig fødsel.
- Svangerskabsforgiftning (præeklampsi).
- Dårlig vækst hos fosteret.
Sammenhængen med Antifosfolipidsyndrom (APS)
Vedvarende tilstedeværelse af Lupus Antikoagulans er et af de centrale laboratoriekriterier for diagnosen Antifosfolipidsyndrom (APS), også kendt som Hughes' syndrom. APS er en autoimmun sygdom karakteriseret ved trombose og/eller graviditetskomplikationer kombineret med vedvarende positive resultater for antifosfolipidantistoffer.
For at opfylde laboratoriekriterierne for APS skal mindst ét af følgende tre antistoffer være positivt ved mindst to separate lejligheder med mindst 12 ugers mellemrum:
- Lupus Antikoagulans (LA)
- Anticardiolipin-antistoffer (aCL) af typen IgG eller IgM
- Anti-beta-2 glykoprotein 1-antistoffer (anti-β2GP1) af typen IgG eller IgM
Kravet om 12 ugers interval er afgørende for at skelne mellem en midlertidig og en vedvarende tilstedeværelse af antistofferne, da det er den vedvarende tilstedeværelse, der er stærkest forbundet med kliniske symptomer og en APS-diagnose.
Diagnostisk Udfordring: En Kompleks Testproces
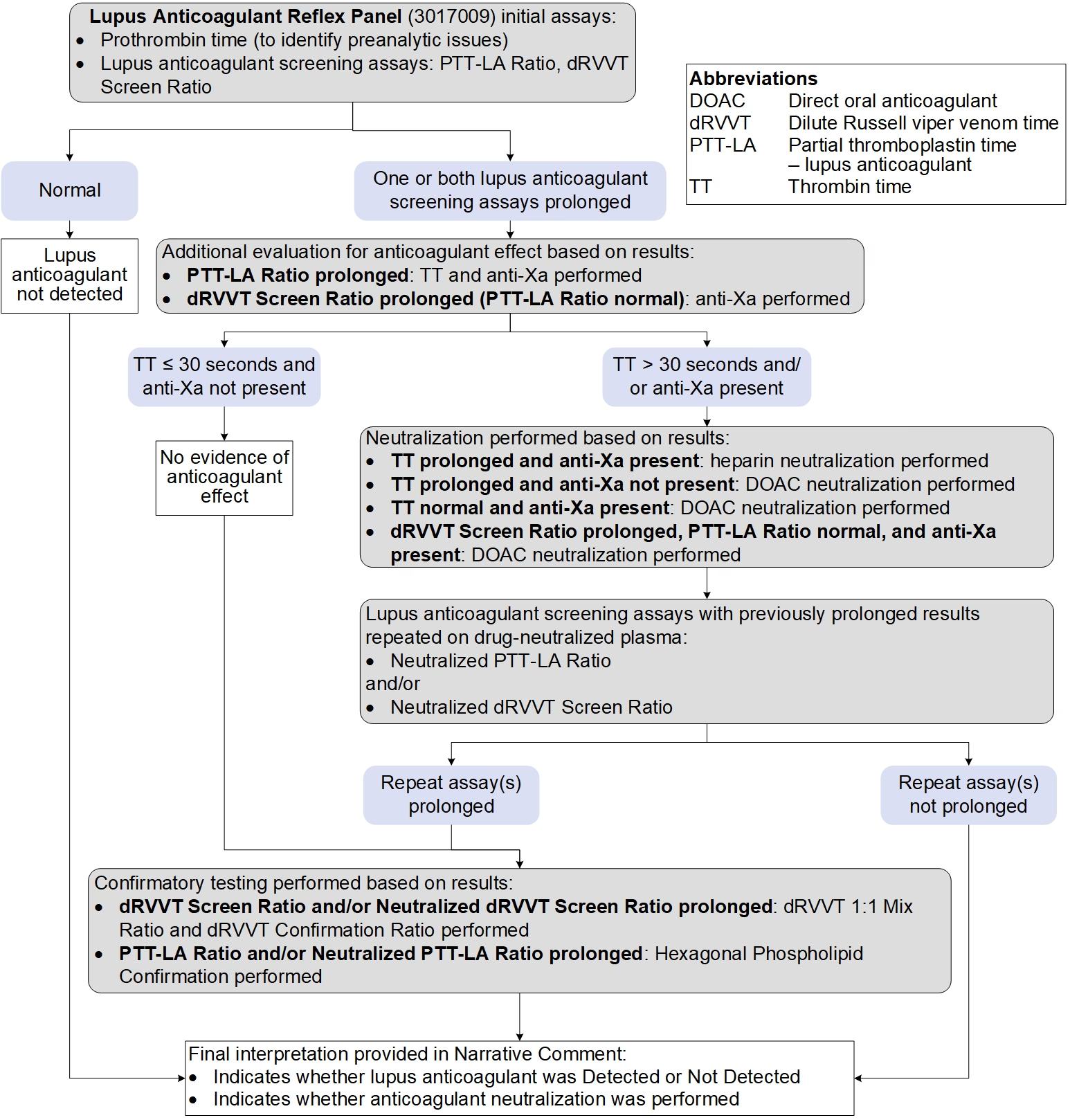
Der findes ingen enkelt test, der definitivt kan påvise eller afvise Lupus Antikoagulans. Diagnosen kræver en række specialiserede, koagulationsbaserede blodprøver, der udføres i en specifik rækkefølge. Processen kaldes ofte et "reflekspanel" eller en testkaskade.
Trin i LA-testning:
- Screeningstests: Man starter med følsomme koagulationstests for at se, om størkningstiden er forlænget. De mest almindelige er aktiveret partiel tromboplastintid (aPTT) og fortyndet Russell's Viper Venom Time (dRVVT). Hvis disse tests er normale, er LA usandsynligt.
- Blandingstest (Mixing Study): Hvis en screeningstest viser forlænget størkningstid, blandes patientens blodplasma 1:1 med normalt plasma (som indeholder alle koagulationsfaktorer). Hvis størkningstiden normaliseres, tyder det på en mangel på en koagulationsfaktor. Hvis den forbliver forlænget, tyder det på tilstedeværelsen af en hæmmer (inhibitor), såsom LA.
- Bekræftelsestest (Confirmation): For at bekræfte, at hæmmeren er fosfolipid-afhængig (hvilket er kendetegnet for LA), udføres en test, hvor der tilsættes en høj koncentration af fosfolipider. Hvis LA er til stede, vil de ekstra fosfolipider neutralisere antistoffet og dermed normalisere eller forkorte størkningstiden.
Hele denne proces er kompleks og kræver et specialiseret laboratorium med erfaring i at udføre og tolke disse tests.
Forstyrrelser fra Blodfortyndende Medicin
En af de største udfordringer ved LA-testning er, at mange blodfortyndende lægemidler (antikoagulantia) direkte påvirker koagulationstests og kan give falsk-positive resultater. Derfor er det ideelt, hvis testningen kan udføres, før en patient starter på blodfortyndende behandling, eller efter en passende pause, hvis det er klinisk forsvarligt.
Laboratorier kan anvende neutraliserende stoffer for at modvirke effekten af visse medikamenter, men dette er ikke altid 100% effektivt. Nedenstående tabel giver et overblik over almindelige antikoagulantia og anbefalinger i forbindelse med LA-testning.
| Type Antikoagulans | Eksempler | Anbefalet Pause før Test |
|---|---|---|
| Direkte orale Xa-hæmmere (DOAC) | Rivaroxaban, Apixaban, Edoxaban | 48-72 timer efter sidste dosis |
| Direkte trombinhæmmere (DTI) - Oral | Dabigatran | 48-72 timer efter sidste dosis |
| Direkte trombinhæmmere (DTI) - Parenteral | Argatroban, Hirudin-analoger | 4-8 timer efter endt infusion |
| Lavmolekylært heparin (LMWH) | Dalteparin, Enoxaparin | 24-48 timer efter sidste injektion |
| Ufraktioneret heparin (UFH) | Heparin-infusion | 4-8 timer efter endt infusion |
Ofte Stillede Spørgsmål (FAQ)
Har Lupus Antikoagulans noget med sygdommen Lupus at gøre?
Ja og nej. Det blev oprindeligt opdaget hos patienter med Systemisk Lupus Erythematosus (SLE), og det er mere almindeligt hos personer med SLE end i den generelle befolkning. Dog har mange mennesker med LA ikke SLE, og omvendt har mange med SLE ikke LA. Man kan altså sagtens have LA uden at have den generelle sygdom Lupus.
Betyder et positivt LA-resultat, at jeg helt sikkert vil få en blodprop?
Nej, ikke nødvendigvis. Et positivt resultat, især hvis det er vedvarende, indikerer en forhøjet risiko. Men den samlede risiko afhænger af mange andre faktorer, herunder tilstedeværelsen af andre antifosfolipidantistoffer, tidligere blodpropper, livsstilsfaktorer (rygning, overvægt) og andre medicinske tilstande. Din læge vil vurdere din samlede risikoprofil.
Hvorfor skal testen gentages efter 12 uger?
Dette er for at skelne mellem et forbigående (transient) antistof og et vedvarende (persistent) antistof. Transiente antistoffer kan opstå i forbindelse med infektioner og er normalt ikke forbundet med langsigtede risici. Det er de vedvarende antistoffer, der er klinisk signifikante og udgør et diagnostisk kriterium for Antifosfolipidsyndrom (APS).
Hvordan behandles Lupus Antikoagulans?
Man behandler ikke selve autoantistoffet. Behandlingen fokuserer på at håndtere og forebygge de komplikationer, det kan medføre, primært blodpropper. Personer med APS og en historik med blodpropper vil typisk blive sat i livslang behandling med blodfortyndende medicin (antikoagulantia) som f.eks. Warfarin (Marevan) eller i nogle tilfælde DOACs. For gravide kvinder med APS kan behandlingen bestå af daglige injektioner med heparin og lavdosis aspirin for at forbedre graviditetsudfaldet.
Hvis du vil læse andre artikler, der ligner Lupus Antikoagulans (LA): En Dybdegående Guide, kan du besøge kategorien Sundhed.

