18/12/2014
Systemisk lupus erythematosus (SLE) og psoriasis (Ps) er to velkendte autoimmune sygdomme, der på overfladen kan virke meget forskellige. SLE er en systemisk sygdom, der kan påvirke mange organer, mens psoriasis primært er kendt for sine karakteristiske hudlæsioner. Men nyere forskning har afsløret et komplekst og fascinerende overlap mellem de to tilstande, både i deres kliniske præsentation og i de underliggende biologiske mekanismer. Sameksistensen af begge sygdomme hos én patient er sjælden, men den udgør en betydelig diagnostisk og terapeutisk udfordring for læger. Denne artikel dykker ned i den komplekse relation mellem lupus og psoriasis, belyser deres fællestræk, forskelle og de behandlingsmæssige dilemmaer, der opstår, når de mødes.
Forståelse af de to sygdomme
For at forstå deres forbindelse er det vigtigt først at have en grundlæggende viden om hver sygdom for sig.
Hvad er Systemisk Lupus Erythematosus (SLE)?
SLE, ofte blot kaldet lupus, er en kronisk autoimmun sygdom, hvor kroppens immunsystem fejlagtigt angriber sit eget væv og organer. Denne inflammation kan påvirke mange forskellige kropssystemer, herunder led, hud, nyrer, blodceller, hjerne, hjerte og lunger. Symptomerne kan variere meget fra person til person og kan omfatte træthed, ledsmerter, udslæt (især det klassiske "sommerfugleudslæt" over næsen og kinderne) og feber. Hudlæsioner i lupus kan inddeles i akutte, subakutte og kroniske former, hvor især den subakutte kutane lupus erythematosus (SCLE) kan ligne psoriasis.
Hvad er Psoriasis?
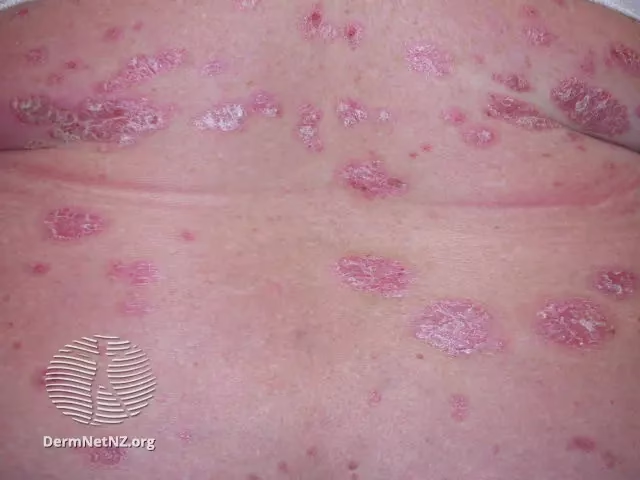
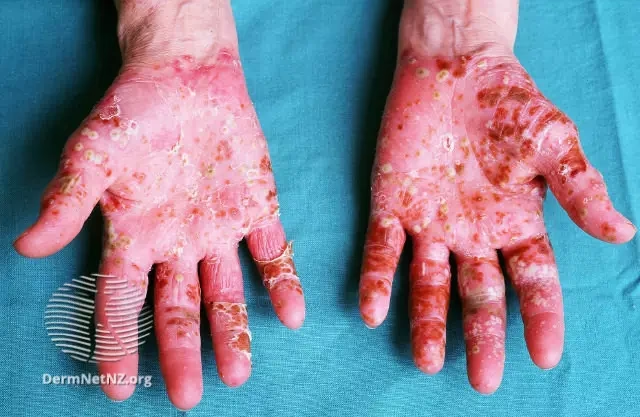
Psoriasis er også en kronisk autoimmun sygdom, der primært påvirker huden. Den forårsager en hurtig opbygning af hudceller, hvilket resulterer i tykke, skællende, røde plamager, der kan være kløende og smertefulde. De mest almindelige steder for psoriasisudbrud er albuer, knæ, hovedbund og lænden. Selvom det er en hudsygdom, kan psoriasis også føre til psoriasisgigt (PsA), en form for inflammatorisk gigt, der påvirker leddene.
Den skjulte forbindelse: Fælles sygdomsmekanismer
Selvom de er klinisk forskellige, deler SLE og psoriasis flere fælles elementer i deres patogenese, hvilket forklarer, hvorfor de undertiden kan overlappe og forveksles.
Autoimmun baggrund og antistoffer
Kernen i begge sygdomme er et dysfunktionelt immunsystem. Forskning har vist, at patienter med psoriasis har en signifikant højere forekomst af visse autoantistoffer sammenlignet med den raske befolkning. Antinukleære antistoffer (ANA), som er et kendetegn for SLE, findes hos en betydelig andel af psoriasispatienter. Specifikt kan tilstedeværelsen af anti-Ro-antistoffer være en vigtig diagnostisk markør i tilfælde af overlap. Disse antistoffer er stærkt forbundet med lysfølsomhed, et symptom der ses i begge sygdomme, men som er langt mere udtalt i lupus. UV-stråling kan øge udtrykket af Ro-antigenet på overfladen af hudceller, hvilket kan stimulere et immunrespons og føre til hudlæsioner, især i soludsatte områder.
Rollen af cytokiner: Den inflammatoriske motor
Cytokiner er små proteiner, der fungerer som signalstoffer i immunsystemet og spiller en afgørende rolle i inflammation. En bestemt inflammatorisk akse, IL-17/IL-23/TNF-α, er central i udviklingen af begge sygdomme.
- IL-17 og IL-23: Interleukin-17 (IL-17) er et pro-inflammatorisk cytokin, der er afgørende for udviklingen af psoriasis. Det fremmer unormal vækst af hudceller (keratinocytter) og tiltrækker inflammatoriske celler til huden. IL-23 er med til at aktivere og vedligeholde de T-celler, der producerer IL-17. Hos lupuspatienter er der også fundet forhøjede niveauer af IL-17, især hos dem med nyrepåvirkning (lupus nefritis), hvilket tyder på, at dette cytokin også bidrager til vævsskade i SLE.
- TNF-α: Tumornekrosefaktor-alfa (TNF-α) er et andet centralt pro-inflammatorisk cytokin, der er forhøjet i både psoriasis og SLE. Det stimulerer inflammation og cellevækst. Interessant nok har TNF-α en dobbeltrolle; i høje koncentrationer er det pro-inflammatorisk, men i lave koncentrationer kan det have en beskyttende effekt. Dette komplekse samspil forklarer delvist, hvorfor behandlinger, der blokerer TNF-α, kan have paradoksale effekter.
Angiogenese: Dannelse af nye blodkar
Angiogenese, processen med at danne nye blodkar, er en normal del af heling, men i kroniske inflammatoriske sygdomme kan den blive patologisk. Både i psoriasisplamager og i de påvirkede væv hos SLE-patienter ses en øget dannelse af nye blodkar. En nøglefaktor i denne proces er vaskulær endotel vækstfaktor (VEGF), hvis koncentration er forhøjet i begge sygdomme. Denne øgede blodforsyning bidrager til at opretholde inflammationen ved at levere ilt og næringsstoffer til de aktive immunceller.
Diagnostiske udfordringer: Når symptomerne overlapper
At stille en korrekt diagnose kan være vanskeligt, når en patient præsenterer symptomer, der kunne passe på begge sygdomme. Hudlæsionerne i subakut kutan lupus erythematosus (SCLE) kan ligne psoriasis til forveksling. Begge kan vise sig som røde, skællende plamager. Nøgleforskelle er dog ofte til stede:
- Lysfølsomhed: Ekstrem følsomhed over for sollys er et kendetegn for lupus, mens det er sjældnere og mindre udtalt ved psoriasis. Faktisk bruges UV-lys (fototerapi) som en effektiv behandling for psoriasis.
- Placering: Psoriasis findes typisk på strækkesider af albuer og knæ samt i hovedbunden. SCLE-læsioner optræder oftest på soludsatte områder som overkrop, arme og underarme.
- Andre symptomer: Involvering af negle og kønsorganer er almindeligt ved psoriasis, men sjældent ved SCLE.
- Histopatologi: Den endelige skelnen kræver ofte en hudbiopsi. Undersøgelse af vævsprøven under et mikroskop vil afsløre karakteristiske forskelle i de cellulære mønstre, der er unikke for hver sygdom.
Ledsmerter (artropati) kan også skabe forvirring. Psoriasisgigt (PsA) og lupus-artritis kan begge forårsage smerte, hævelse og stivhed i leddene. En grundig klinisk undersøgelse, billeddiagnostik og blodprøver er nødvendige for at differentiere de to.
Behandlingsparadokset: En terapeutisk balancegang
Behandlingen af en patient med både SLE og psoriasis er en stor udfordring, da standardbehandlinger for den ene sygdom kan fremprovokere eller forværre den anden. Dette skaber et komplekst terapeutisk dilemma.
Sammenligning af behandlingsmetoder
| Behandlingstype | Systemisk Lupus Erythematosus (SLE) | Psoriasis |
|---|---|---|
| Lokalbehandling | Glukokortikoider, Calcineurinhæmmere | Glukokortikoider, Calcineurinhæmmere, D-vitamin-derivater, Tjære, Salicylsyre |
| Fototerapi | Anbefales ikke, solbeskyttelse er vigtigt | UVA-PUVA, UVB-NB |
| Systemisk behandling | Glukokortikoider, Methotrexat, Mycophenolatmofetil, Azathioprin, Antimalariamidler (hydroxychloroquin) | Methotrexat, Ciclosporin A, Acitretin, Mycophenolatmofetil |
| Biologisk behandling | Anifrolumab (anti-IFN-receptor), Belimumab (anti-BLyS) | TNF-α-hæmmere, IL-12/23-hæmmere, IL-17-hæmmere, IL-23-hæmmere |
Som tabellen viser, er der et vist overlap, men også markante forskelle. Antimalariamidler som hydroxychloroquin er en hjørnesten i behandlingen af SLE, men kan udløse eller forværre psoriasis. Omvendt kan biologiske lægemidler, der blokerer TNF-α og er yderst effektive mod psoriasis, i sjældne tilfælde inducere et lupus-lignende syndrom.
Fælles behandlingsmuligheder
Heldigvis findes der lægemidler, der kan være effektive mod begge tilstande. Methotrexat (MTX), et lægemiddel der hæmmer celledeling og dæmper immunsystemet, er et førstevalg ved ledsygdom i både psoriasis og SLE og kan også have en positiv effekt på hudmanifestationerne. Dets anti-inflammatoriske og immunsupprimerende egenskaber gør det til en værdifuld mulighed i tilfælde af sameksistens. Andre immunsupprimerende midler som mycophenolatmofetil kan også overvejes. Valget af behandling skal altid individualiseres og ske i tæt samråd med en specialist, typisk en reumatolog og en dermatolog.
Ofte Stillede Spørgsmål (FAQ)
Hvor almindeligt er det at have både SLE og psoriasis?
Det er meget sjældent. Studier indikerer, at forekomsten af SLE hos psoriasispatienter er under 1%, og forekomsten af psoriasis hos SLE-patienter er omkring 1-2%. Selvom det er ualmindeligt, er det vigtigt for læger at være opmærksomme på muligheden.
Kan behandling for den ene sygdom forværre den anden?
Ja, absolut. Dette er den centrale udfordring. Fototerapi (lysbehandling) for psoriasis kan udløse et lupusudbrud. Omvendt kan antimalariamidler mod lupus forårsage et psoriasisudbrud. Selv nogle biologiske lægemidler kan have paradoksale effekter.
Hvad er det vigtigste tegn på, at man kan have begge sygdomme?
Et vigtigt tegn kan være udviklingen af psoriasis-lignende udslæt i soludsatte områder hos en patient, der allerede er diagnosticeret med SLE, eller en psoriasispatient, der udvikler ekstrem lysfølsomhed og systemiske symptomer som uforklarlig træthed, feber og ledsmerter.
Hvordan stilles den endelige diagnose?
Diagnosen baseres på en kombination af den kliniske præsentation, en grundig sygehistorie, blodprøver for specifikke autoantistoffer (som ANA, anti-dsDNA og anti-Ro) og afgørende, en histopatologisk undersøgelse af en hudbiopsi, som kan skelne mellem de to sygdomme på et cellulært niveau.
Konklusion
Forbindelsen mellem systemisk lupus erythematosus og psoriasis er et perfekt eksempel på den kompleksitet, der findes inden for autoimmune sygdomme. Selvom de er forskellige lidelser, deler de fælles inflammatoriske veje, hvilket skaber et sjældent, men udfordrende klinisk overlap. For patienter, der lever med begge diagnoser, er en omhyggelig og individualiseret behandlingsstrategi, styret af et tværfagligt team af specialister, afgørende for at opnå kontrol over symptomerne og forbedre livskvaliteten. Fremtidig forskning i de fælles patogenetiske mekanismer vil forhåbentlig føre til nye, målrettede terapier, der kan behandle begge tilstande effektivt og sikkert.
Hvis du vil læse andre artikler, der ligner Lupus og Psoriasis: En Uventet Forbindelse, kan du besøge kategorien Sundhed.