25/08/2002
Komælksallergi, også kendt som komælksproteinallergi (CMPA), er den hyppigste fødevareallergi hos spædbørn og småbørn. For forældre kan en sådan diagnose være en kilde til stor bekymring og medføre betydelige ændringer i hverdagen. Den primære behandling har altid været en streng diæt uden komælksprotein. I de senere år er der dog kommet stigende interesse for alternative eller supplerende behandlinger, og her er probiotika – de såkaldte 'gode bakterier' – kommet i fokus. Spørgsmålet er, om disse levende mikroorganismer kan spille en aktiv rolle i behandlingen af mælkeallergi hos børn. Denne artikel dykker ned i den videnskabelige evidens for at afdække, hvad vi ved, og hvad der stadig er usikkert.
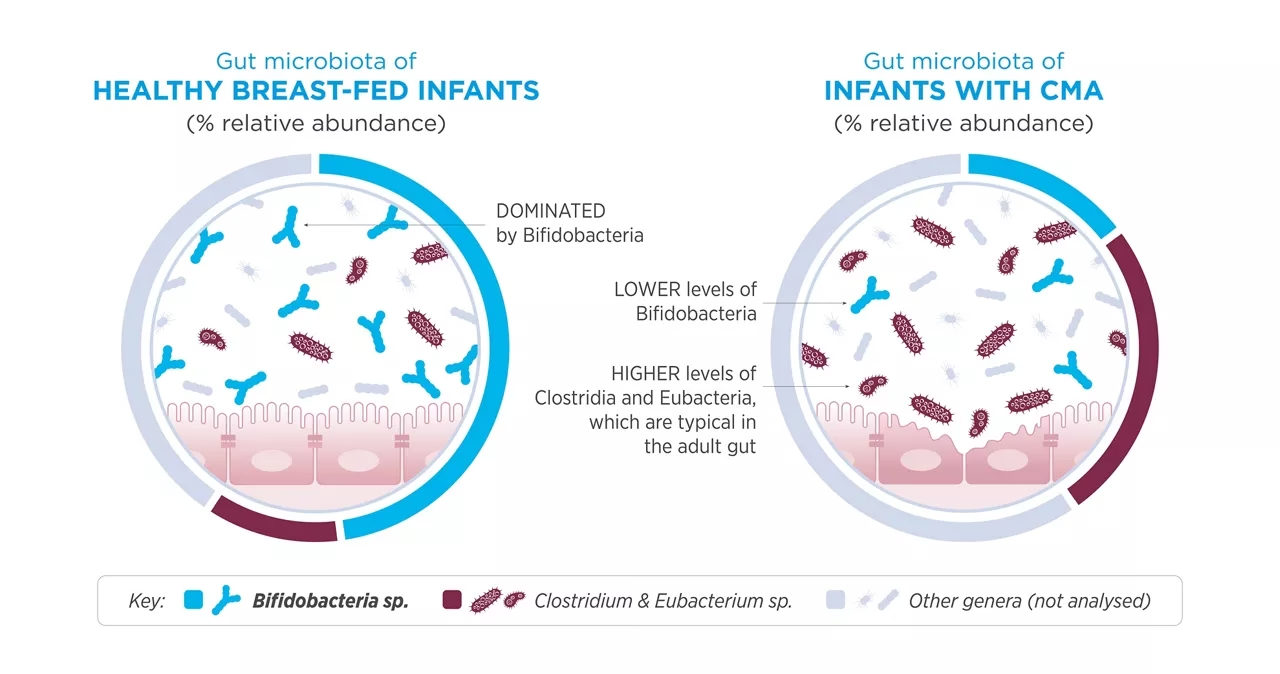
Hvad er Komælksallergi (CMPA) Præcist?
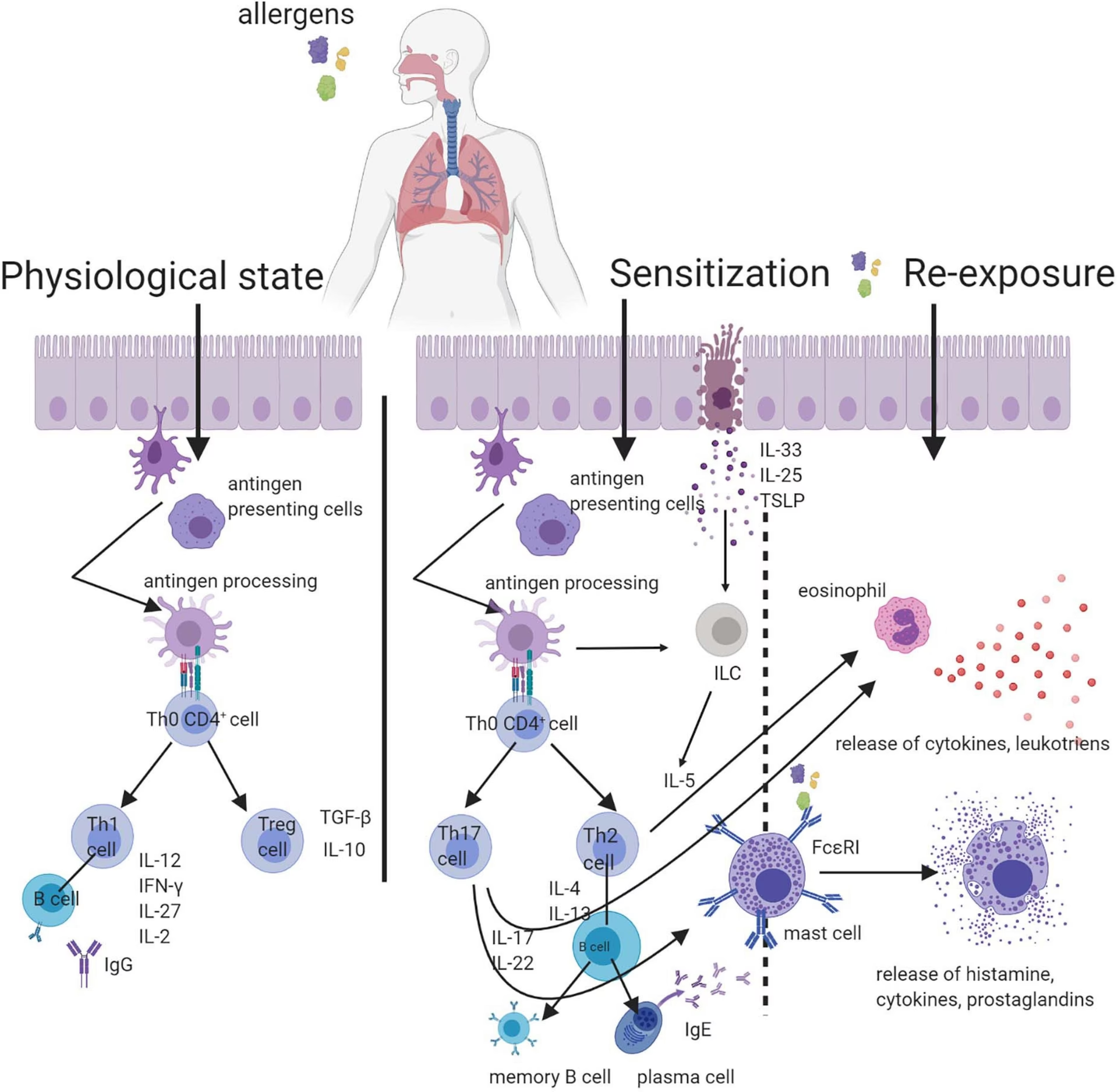
For at forstå den potentielle rolle for probiotika, er det vigtigt først at forstå, hvad komælksallergi er. CMPA er en immunreaktion på et eller flere af proteinerne i komælk. Barnets immunsystem opfatter fejlagtigt disse proteiner som en trussel og igangsætter en allergisk reaktion. Symptomerne kan variere meget i både type og sværhedsgrad og kan påvirke flere organsystemer.
Typiske Symptomer på Mælkeallergi
Symptomerne kan opdeles i to hovedgrupper: dem, der opstår hurtigt efter indtagelse (IgE-medieret), og dem, der er forsinkede (non-IgE-medieret).
- Hudreaktioner: Nældefeber (urticaria), eksem (især forværring af atopisk dermatitis), rødme og hævelser (angioødem), typisk omkring mund og øjne.
- Mave-tarm-problemer: Opkast, gylp, mavesmerter, kolik-lignende gråd, diarré, forstoppelse og i nogle tilfælde blod i afføringen (hæmatokesi).
- Luftvejssymptomer: Løbende næse, nysen, hoste eller hvæsende vejrtrækning.
- Generel utilpashed: Irritabilitet, dårlig søvn, dårlig trivsel og vægtøgning.
Diagnosen stilles typisk af en læge baseret på symptomer og eventuelt en eliminations-provokations-test, hvor komælk fjernes fra kosten og senere genintroduceres under kontrollerede forhold.
Standardbehandling: Eliminationsdiæt
Den etablerede og mest effektive behandling af CMPA er en striks eliminationsdiæt. Dette indebærer fuldstændig fjernelse af alle fødevarer, der indeholder komælksprotein, fra barnets kost. Hvis barnet ammes, skal moderen følge diæten. Hvis barnet får modermælkserstatning, skal det skifte til en specialiseret hypoallergen erstatning. Der findes primært to typer:
- Højt hydrolyserede modermælkserstatninger: Her er mælkeproteinerne brudt ned i så små stykker, at immunsystemet hos de fleste børn med allergi ikke reagerer på dem.
- Aminosyrebaserede modermælkserstatninger: Disse indeholder ingen proteinfragmenter, men er baseret på de enkelte aminosyrer, som er proteinernes byggesten. De bruges til børn med svære allergier eller dem, der ikke tåler de højt hydrolyserede produkter.
Målet med diæten er at holde barnet symptomfrit, indtil det vokser fra allergien, hvilket de fleste heldigvis gør inden for de første leveår.
Probiotikas Potentielle Rolle i Behandlingen
Probiotika er levende mikroorganismer, der, når de indtages i tilstrækkelige mængder, menes at have en gavnlig effekt på værtens helbred. De findes naturligt i fermenterede fødevarer og kan også tages som kosttilskud. Teorien bag at bruge probiotika mod allergier er baseret på deres evne til at påvirke tarmfloraen og modulere immunsystemet. En sund tarmflora menes at være afgørende for udviklingen af et velafbalanceret immunsystem, der kan skelne mellem farlige patogener og harmløse stoffer som fødevareproteiner.
Hvad Viser Forskningen?
En systematisk gennemgang af flere randomiserede kontrollerede forsøg har undersøgt effekten af probiotika som et supplement til standardbehandlingen for børn med CMPA. Resultaterne er interessante, men ikke entydige.
Hovedkonklusionerne fra forskningen peger på følgende:
- Opnåelse af tolerance: Meta-analysen viste, at børn med bekræftet CMPA, der fik probiotika som supplement, havde en højere sandsynlighed for at udvikle tolerance over for komælk ved 3-årsalderen sammenlignet med børn, der fik placebo. Det tyder på, at probiotika potentielt kan fremskynde den proces, hvor barnet 'vokser fra' sin allergi. Det er dog vigtigt at understrege, at evidensen blev vurderet som værende af lav kvalitet og var stærkt påvirket af resultaterne fra et enkelt stort studie.
- Symptomer som blod i afføringen: Når det kom til akutte symptomer som blod i afføringen (hæmatokesi), fandt analysen ingen signifikant forskel. Probiotika førte ikke til en hurtigere lindring af dette specifikke symptom sammenlignet med placebo.
- Sikkerhed: I de inkluderede studier blev der ikke rapporteret om nogen alvorlige bivirkninger relateret til brugen af probiotika. De blev generelt anset for at være sikre for denne patientgruppe.
Samlet set indikerer den nuværende, begrænsede forskning, at probiotika måske kan have en langsigtet fordel ved at hjælpe immunsystemet med at modne hurtigere, men det er ikke en mirakelkur, der fjerner symptomerne her og nu.
Sammenligning af Behandlingsstrategier
For at give et klart overblik, kan vi sammenligne de forskellige tilgange i en tabel.
| Behandling | Primært Formål | Bevist Effekt | Status |
|---|---|---|---|
| Eliminationsdiæt | Fjerne symptomer og sikre trivsel | Meget høj effektivitet til symptomkontrol | Standardbehandling (hjørnestenen) |
| Højt hydrolyseret erstatning | Sikker ernæring uden allergisk reaktion | Effektiv for de fleste børn med CMPA | Førstevalg for ikke-ammede børn |
| Probiotika som supplement | Potentielt fremskynde udvikling af tolerance | Mulig effekt på lang sigt (lav evidens). Ingen bevist effekt på akutte symptomer. | Eksperimentel / supplerende behandling |
Ofte Stillede Spørgsmål (FAQ)
Skal jeg give mit barn med mælkeallergi probiotika?
Beslutningen om at bruge probiotika bør altid træffes i samråd med jeres læge, børnelæge eller en klinisk diætist. Selvom forskningen er lovende, er evidensen endnu ikke stærk nok til at lave en generel anbefaling. En sundhedsprofessionel kan vurdere dit barns specifikke situation og afveje de potentielle fordele mod den nuværende usikkerhed.
Hvilken type probiotika er bedst til mælkeallergi?
Forskningen har anvendt forskellige stammer af probiotika, oftest inden for slægterne Lactobacillus og Bifidobacterium. Der er endnu ikke konsensus om, hvilken specifik stamme eller kombination af stammer der er mest effektiv. Det er derfor ikke muligt at anbefale et bestemt produkt over et andet baseret på den nuværende viden.
Erstatter probiotika behovet for en mælkefri diæt?
Nej, absolut ikke. Det er altafgørende at forstå, at probiotika i denne sammenhæng er undersøgt som et supplement til, og ikke en erstatning for, den mælkefri diæt. Eliminationsdiæten er fortsat den eneste dokumenterede effektive måde at håndtere symptomerne på komælksallergi.
Er der nogen risici ved at give probiotika til spædbørn?
For raske, terminfødte spædbørn anses probiotika generelt for at være sikre. De studier, der er gennemgået, fandt ingen alvorlige bivirkninger. Dog bør man altid være forsigtig, især hos for tidligt fødte børn eller børn med nedsat immunforsvar. Brug altid produkter, der er specifikt designet til spædbørn, og følg anvisningerne nøje.
Konklusion: Et Lovende, men Usikkert Værktøj
Forskningen i probiotika som behandling for komælksallergi hos børn er et spændende felt, der åbner op for nye muligheder. Der er begrænset, men lovende, evidens for, at probiotika kan hjælpe børn med at udvikle tolerance over for komælk hurtigere. Det er dog vigtigt at fastholde, at probiotika ikke er en hurtig løsning på de akutte symptomer, og at eliminationsdiæten fortsat er den uundværlige grundsten i behandlingen.
Fremtiden kræver større og bedre designede studier for at bekræfte disse tidlige fund og for at identificere, hvilke probiotiske stammer, doser og behandlingsvarigheder der er mest effektive. Indtil da bør forældre til børn med mælkeallergi se probiotika som et potentielt supplement, der kun bør anvendes efter grundig drøftelse med en sundhedsprofessionel.
Hvis du vil læse andre artikler, der ligner Probiotika mod Mælkeallergi hos Børn: Virker det?, kan du besøge kategorien Sundhed.
