21/01/2015
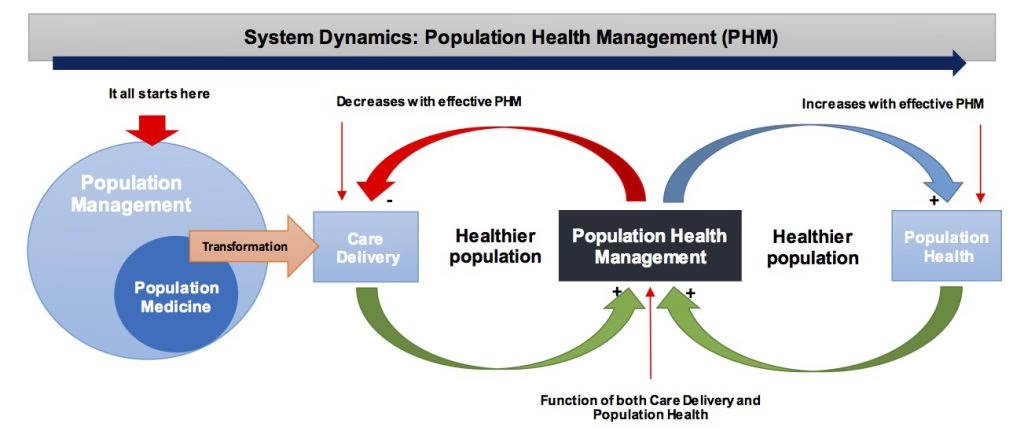
Sundhedsvæsenet står over for en fundamental transformation. I årtier har den dominerende model været reaktiv, fokuseret på at behandle sygdomme, efter de er opstået. Men en ny, proaktiv tilgang vinder frem: Population Health Management (PHM). Denne strategi repræsenterer et paradigmeskifte fra at behandle individuelle patienter for specifikke lidelser til at forvalte og forbedre den overordnede sundhed for hele befolkningsgrupper. Målet er ikke blot at helbrede de syge, men at holde folk sunde, forhindre sygdomme i at opstå og sikre, at plejen er både effektiv og omkostningsbevidst. Dette skift er drevet af erkendelsen af, at vores nuværende systemer ofte er dyre og ikke altid leverer de bedste resultater i det lange løb.
Fra Gebyr-for-Service til Værdibaseret Pleje
For at forstå PHM er det afgørende at kende forskel på de to centrale betalingsmodeller i sundhedsvæsenet. Den traditionelle model, kendt som "gebyr-for-service" (fee-for-service), har længe været standarden. I dette system bliver sundhedsudbydere – såsom læger, hospitaler og klinikker – betalt for hver enkelt service, de yder. En konsultation, en blodprøve, en operation; hver handling genererer en separat betaling. Konsekvensen er, at systemet økonomisk belønner kvantitet frem for kvalitet. Jo flere procedurer en udbyder udfører, desto større bliver indtjeningen, uanset om patientens overordnede helbred forbedres, eller om plejen er omkostningseffektiv.
Dette har ført til et sundhedssystem, der er utroligt dyrt, men som ikke altid kan fremvise tilsvarende gode resultater på sundhedsmålinger som forventet levetid eller forebyggelse af kroniske sygdomme. Som reaktion på dette er konceptet om værdibaseret pleje opstået. Her er betalingen i stedet knyttet til resultater – altså værdien af den leverede pleje. Udbydere belønnes for at holde deres patientpopulationer sunde, forbedre patientoplevelsen og styre de samlede omkostninger.
Denne nye tænkning er stærkt inspireret af "The Triple Aim"-rammeværket, udviklet af Institute for Healthcare Improvement (IHI). Dette rammeværk fokuserer på tre sammenhængende mål:
- Forbedring af patientens oplevelse af pleje (herunder kvalitet og tilfredshed).
- Forbedring af befolkningers sundhed.
- Reduktion af de gennemsnitlige omkostninger ved sundhedspleje pr. indbygger.
PHM er den praktiske anvendelse af Triple Aim, hvor fokus flyttes fra diskrete, akutte patientmøder til en langsigtet forvaltning af en hel befolknings sundhed og de samlede omkostninger forbundet hermed.

Hvad Definerer en 'Befolkning'?
Når vi taler om "population" eller "befolkning" i denne sammenhæng, henviser det ikke nødvendigvis til et helt lands indbyggere. En befolkning kan defineres på mange måder og kan omfatte:
- Geografiske grupper: Indbyggere i en bestemt by, kommune eller region.
- Tilknyttede grupper: Medarbejdere i en stor virksomhed eller medlemmer af en specifik sygeforsikring.
- Patientgrupper: Alle patienter, der modtager pleje fra et bestemt hospitalssystem, en lægegruppe eller en specialklinik (f.eks. alle diabetespatienter i et givent område).
Selve begrebet befolkningssundhed defineres ofte som "sundhedsresultaterne for en gruppe individer, herunder fordelingen af disse resultater inden for gruppen." Det handler altså ikke kun om gennemsnittet, men også om at reducere ulighed i sundhed inden for gruppen.
De Fire Søjler i Transformationen mod PHM
Implementering af en succesfuld PHM-strategi kræver en grundlæggende transformation af, hvordan sundhedsorganisationer opererer. Denne transformation kan opdeles i fire centrale søjler.
1. Datatransformation
Grundlaget for enhver PHM-strategi er data. For at forstå og forbedre en befolknings sundhed er det nødvendigt at indsamle og integrere en bred vifte af data, der rækker langt ud over de traditionelle elektroniske patientjournaler (EPJ). Faktisk anslås det, at kun en lille brøkdel (under 10%) af de data, der er nødvendige for at få et fuldt billede af en persons sundhed, findes i EPJ'en. En vellykket datatransformation involverer integration af:
- Kliniske data: Diagnoser, medicin, laboratorieresultater fra hospitaler og klinikker.
- Kravsdata (Claims data): Oplysninger fra forsikringsselskaber om, hvilke ydelser der er blevet brugt.
- Sociale og økonomiske data: Oplysninger om uddannelse, indkomst, boligforhold og social støtte.
- Adfærdsdata: Data om kost, motion, rygning og alkoholforbrug.
- Miljødata: Information om luftkvalitet, adgang til grønne områder og transportsikkerhed.
Målet er at skabe et 360-graders billede af befolkningen for at kunne identificere risici, muligheder og tendenser.
2. Analytisk Transformation
At have data er ikke nok; man skal kunne omdanne dem til handlingsorienteret indsigt. Analytisk transformation handler om at bygge kapaciteten til at analysere de store datamængder for at:
- Forstå befolkningen: Skabe en grundlæggende forståelse af befolkningens sundhedstilstand og identificere de største udfordringer.
- Risikostratificering: Identificere individer eller undergrupper med høj risiko for at udvikle sygdom eller opleve komplikationer, så man kan målrette forebyggende indsatser.
- Identificere variationer i pleje: Opdage uforklarlige forskelle i behandlingspraksis, omkostninger og resultater mellem forskellige udbydere eller afdelinger.
- Forstå de samlede omkostninger: Analysere de totale omkostninger for en patient på tværs af hele plejekontinuummet – fra lægebesøg og medicin til hospitalsindlæggelser og rehabilitering.
3. Betalingstransformation
Som nævnt kan en ægte transformation ikke finde sted, hvis de økonomiske incitamenter forbliver de samme. Betalingstransformation indebærer en overgang fra gebyr-for-service til værdibaserede modeller. Dette kan omfatte forskellige former for kontrakter, hvor sundhedsudbydere påtager sig en del af den økonomiske risiko, men også deler i besparelserne, hvis de opnår de aftalte mål for kvalitet og omkostningsstyring. Uden denne ændring vil sundhedssystemet fortsat være fanget i en model, der belønner volumen frem for værdi.
4. Plejetransformation
Den sidste og måske vigtigste søjle er plejetransformation. Dette er den praktiske ændring i, hvordan pleje leveres. Det handler om at optimere processer og flytte fokus fra hospitalet ud i samfundet. Nøgleelementer inkluderer:
- Styrkelse af primærsektoren: At gøre den praktiserende læge til omdrejningspunktet for patientens pleje.
- Proaktiv plejehåndtering: At opsøge patienter med kroniske sygdomme eller høj risiko for at hjælpe dem med at håndtere deres helbred og undgå akutte indlæggelser.
- Korrekt pleje på rette sted og tidspunkt: At sikre, at patienter modtager pleje i den mest hensigtsmæssige setting, f.eks. i hjemmet eller på en lokal klinik i stedet for på en dyr hospitalsafdeling.
- Patient- og pårørendeinddragelse: At aktivt engagere patienter i deres egen pleje og give dem de værktøjer og den uddannelse, de har brug for.
Sammenligning: Traditionel Pleje vs. Population Health Management
For at illustrere forskellene tydeligt, kan de to tilgange sammenlignes i en tabel:
| Aspekt | Traditionel Model (Gebyr-for-Service) | Population Health Management (Værdibaseret) |
|---|---|---|
| Fokus | Reaktiv behandling af individuelle syge patienter | Proaktiv forvaltning af en hel befolknings sundhed |
| Betalingsmodel | Betaling pr. ydelse (volumen) | Betaling baseret på resultater og værdi |
| Dataanvendelse | Fokuseret på data for den enkelte patient under behandling | Integrerer kliniske, sociale og økonomiske data for en hel befolkning |
| Ansvarsområde | Ansvar for den enkelte episode af sygdom | Ansvar for den langsigtede sundhed og de samlede omkostninger |
| Succeskriterie | Antal udførte procedurer og behandlinger | Forbedrede sundhedsresultater, patienttilfredshed og omkostningskontrol |
Ofte Stillede Spørgsmål om PHM
Er PHM kun relevant for store hospitaler?
Nej, slet ikke. Selvom store hospitalssystemer ofte er drivkraften, kan principperne i PHM anvendes på alle niveauer i sundhedsvæsenet. En enkelt lægepraksis kan for eksempel arbejde proaktivt med at forbedre sundheden for deres tilmeldte patienter ved at fokusere på forebyggelse, screening og bedre håndtering af kroniske sygdomme. Samarbejde mellem forskellige aktører – hospitaler, kommuner, læger og forsikringsselskaber – er dog afgørende for succes i større skala.
Hvordan påvirker PHM mig som patient?
For patienten betyder PHM en mere sammenhængende og proaktiv pleje. I stedet for kun at have kontakt med sundhedsvæsenet, når du er syg, vil du opleve et system, der aktivt arbejder for at holde dig sund. Dette kan inkludere påmindelser om screeninger, hjælp til livsstilsændringer, bedre koordinering mellem din læge og specialister, og støtte til at håndtere kroniske lidelser i hverdagen. Målet er at gøre dig til en aktiv partner i din egen sundhed.
Er dette ikke bare en måde at spare penge og rationere ydelser på?
Selvom omkostningskontrol er en del af Triple Aim, er det primære mål ikke at spare penge ved at nægte patienter nødvendig behandling. Målet er at skabe bedre værdi. Besparelserne i PHM kommer fra smartere brug af ressourcer: ved at forebygge sygdomme, undgå dyre hospitalsindlæggelser gennem bedre ambulant behandling, reducere unødvendige tests og procedurer og forbedre den generelle effektivitet. Fokus er på at investere i de indsatser, der giver de bedste sundhedsresultater for befolkningen som helhed.
Hvis du vil læse andre artikler, der ligner Population Health Management Forklaret, kan du besøge kategorien Sundhed.