15/07/2000
I en tid med stigende pres på sundhedsvæsenet, fra aldrende befolkninger til teknologiske omvæltninger og personalemangel, er behovet for effektivitet og kvalitet i patientbehandlingen vigtigere end nogensinde. Mange hospitaler og klinikker kæmper med forældede processer, silo-opdelte afdelinger og systemer, der ikke taler sammen. Løsningen ligger ofte ikke i småjusteringer, men i en fundamental gentænkning af selve organisationens fundament: dens driftsmodel. En veldefineret driftsmodel er ikke kun forbeholdt erhvervslivet; det er et afgørende strategisk værktøj, der kan transformere den måde, sundhedsydelser leveres på, og skabe markant bedre resultater for både patienter og personale.
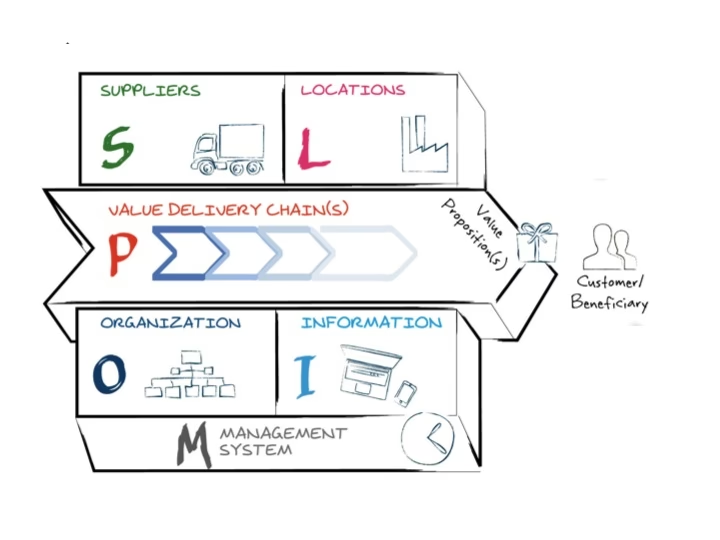
Hvad er en driftsmodel i sundhedsvæsenet?
En driftsmodel er i bund og grund en plan, der beskriver, hvordan en organisation leverer værdi til sine brugere – i dette tilfælde patienterne. Den omsætter strategi til handling ved at definere, hvordan ressourcer, processer og mennesker skal arbejde sammen for at opnå de ønskede mål. For et hospital betyder det at skabe en sammenhængende og effektiv ramme for alt fra patientmodtagelse til udskrivelse og opfølgning. En anerkendt metode til at forstå og designe en driftsmodel er POLISM-rammeværket.
POLISM-rammeværket anvendt i sundhedssektoren
POLISM er et akronym, der dækker de seks kerneelementer i enhver driftsmodel. Lad os se på, hvordan de ser ud i en hospitals- eller klinisk kontekst:
- Processes (Processer): Dette omfatter alle de kliniske og administrative arbejdsgange. Det er patientrejsen fra henvisning, diagnose, behandlingsplanlægning, operationer, pleje på sengeafsnit, medicinadministration og til sidst udskrivning og opfølgende pleje. Ineffektive processer fører til ventetider, fejl og frustreret personale.
- Organisation (Organisation): Hvordan er personalet struktureret? Dette dækker over hierarkiet af læger, sygeplejersker, specialister, terapeuter, portører og administrativt personale. Det handler om afdelingsstrukturer, ansvarsfordeling, kommandoveje og hvordan tværfaglige teams samarbejder om patientforløb.
- Locations (Lokationer): Hvor foregår arbejdet? Dette inkluderer hospitalets fysiske bygninger, operationsstuer, skadestuer, sengeafsnit, ambulatorier, laboratorier, apoteker og decentrale klinikker. En god driftsmodel optimerer flowet af patienter og personale mellem disse lokationer.
- Information (Information): Hvilke informationssystemer understøtter arbejdet? Dette er et kritisk punkt i moderne sundhedspleje. Det dækker elektroniske patientjournaler (EPJ), bookingsystemer, systemer til medicinordination, billeddiagnostik (PACS) og platforme til kommunikation mellem personale og med patienter.
- Suppliers (Leverandører): Hvem leverer de nødvendige ressourcer? Hospitaler er afhængige af et stort netværk af eksterne partnere. Det gælder medicinalvirksomheder, producenter af medicinsk udstyr, leverandører af mad og rengøringstjenester samt specialiserede diagnostiske laboratorier.
- Management systems (Ledelsessystemer): Hvordan styres og forbedres organisationen? Dette omfatter systemer til budgettering, vagtplanlægning, kvalitetskontrol, performance management, risikostyring (f.eks. infektionskontrol), patienttilfredshedsmålinger og processer for kontinuerlig forbedring.
Ved at analysere hver af disse komponenter kan en sundhedsorganisation få et klart billede af sin nuværende tilstand og identificere, hvor der er behov for forandring for at skabe et mere patientcentreret system.
Køreplan til at udvikle en ny og forbedret driftsmodel
At redesigne en driftsmodel er en stor opgave, men den kan gøres overskuelig ved at følge en struktureret køreplan. Processen handler om mere end blot at tegne nye organisationsdiagrammer; den kræver dybdegående analyse, bred involvering og modig beslutningstagning. Her er en gennemprøvet model i seks trin.
Trin 1: Sæt projektet op til succes
Før man går i gang, skal fundamentet være på plads. Dette indebærer at engagere nøgleinteressenter fra starten – ledende læger, afdelingssygeplejersker, administrative chefer og endda patientrepræsentanter. Det er afgørende at definere projektets omfang, sikre opbakning fra topledelsen og afsætte de nødvendige ressourcer. I denne fase udføres også indledende research for at forstå bedste praksis fra andre hospitaler, nye teknologiske muligheder og branchestandarder.
Trin 2: Definer designprincipper og retning
Hvad skal den nye driftsmodel opnå? Her skal organisationen fastlægge et sæt ledende principper. Disse principper vil fungere som et kompas gennem hele processen. Eksempler på designprincipper for et hospital kunne være:
- "Patienten er altid i centrum for vores beslutninger."
- "Vi fjerner unødvendige ventetider i patientrejsen."
- "Vi fremmer tværfagligt samarbejde frem for siloer."
- "Teknologi skal understøtte personalet, ikke belaste det."
- "Vi sikrer et bæredygtigt og sundt arbejdsmiljø."
Trin 3: Vurder nuværende tilstand og identificer mangler
Man kan ikke designe fremtiden uden at forstå nutiden. I dette trin kortlægges den nuværende driftsmodel i detaljer ved hjælp af POLISM-rammeværket. Hvordan ser vores processer ud i dag? Hvor opstår der flaskehalse? Hvilke IT-systemer skaber frustration? Hvor halter samarbejdet? Denne analyse sammenholdes derefter med de definerede designprincipper for at identificere kløften mellem, hvor man er, og hvor man vil hen. Resultatet er en "As-Is" rapport, der klart dokumenterer styrker, svagheder og forbedringsmuligheder.
Trin 4: Samskab den fremtidige tilstand
Med en klar forståelse for manglerne begynder det kreative arbejde med at designe den fremtidige model. Dette bør være en samskabelsesproces, hvor de, der skal arbejde i det nye system, er med til at forme det. Baseret på analysen udvikles et udkast til den nye driftsmodel. Hvordan kan vi redesigne patientmodtagelsen for at reducere ventetid? Hvordan kan vi organisere teams omkring patientforløb i stedet for specialer? Hvilken ny teknologi kan automatisere administrative opgaver? Ledelsen spiller en nøglerolle i at sikre, at de nye forslag er i tråd med den overordnede strategi.
Trin 5: Stresstest og analyse af muligheder
Før man implementerer en helt ny model, skal den testes. I denne fase analyseres forskellige konfigurationer og scenarier. Hvad er fordele og ulemper ved forskellige organisationsstrukturer? Er den foreslåede IT-løsning teknisk og økonomisk holdbar? Man kan bruge simulationer eller pilotprojekter i mindre skala til at "stressteste" de nye processer. Dette hjælper med at identificere uforudsete problemer og finjustere modellen, før den rulles ud i hele organisationen. Den endelige, valgte driftsmodel dokumenteres derefter i detaljer.
Trin 6: Implementering og forandringsledelse
Den sidste og ofte mest udfordrende fase er implementeringen. Her udvikles en detaljeret køreplan, der beskriver trin, tidslinjer, ansvarsområder og nødvendige ressourcer for overgangen fra den gamle til den nye model. Mindst lige så vigtigt er en gennemtænkt plan for forandringsledelse. Forandring skaber usikkerhed, og det er afgørende at håndtere de menneskelige og kulturelle aspekter. Dette inkluderer klar og løbende kommunikation, uddannelse af personalet i nye systemer og processer samt støttemekanismer for at sikre en glidende overgang og varig forankring af den nye arbejdsform.
Sammenligning: Traditionel vs. Moderne Driftsmodel
For at illustrere forskellen er her en tabel, der sammenligner en traditionel, silo-baseret driftsmodel med en moderne, integreret og patientcentreret model.
| Aspekt | Traditionel Driftsmodel | Moderne Driftsmodel |
|---|---|---|
| Fokus | Afdelinger og specialer | Patientforløb og helhedspleje |
| Organisation | Hierarkisk og silo-opdelt | Tværfaglige teams omkring patienten |
| Processer | Fragmenterede overleveringer | Smidige og koordinerede patientrejser |
| Information | Systemer, der ikke taler sammen | Integrerede data, tilgængelige for alle relevante parter |
| Patientoplevelse | Patienten navigerer selv systemet | Patienten er en aktiv partner i et guidet forløb |
Ofte stillede spørgsmål
- Hvor lang tid tager det at implementere en ny driftsmodel?
- Det afhænger af organisationens størrelse og kompleksitet, men en fokuseret design- og analyseproces kan ofte gennemføres på 12-16 uger, ikke 12 måneder. Selve implementeringen er en længere proces, der bør ske i faser.
- Hvem skal være involveret i processen?
- Bred involvering er nøglen til succes. Det er afgørende at have repræsentanter fra alle niveauer og faggrupper: topledelse, afdelingsledere, læger, sygeplejersker, IT-specialister, administrativt personale og patientorganisationer.
- Hvad er den største udfordring?
- Den største barriere er ofte ikke teknisk, men kulturel. At ændre indgroede vaner og overvinde modstand mod forandring er den sværeste del. En stærk og synlig forandringsledelse er derfor helt essentiel.
- Hvordan måler man succes?
- Succes bør måles på en række parametre, der afspejler de oprindelige mål. Dette kan omfatte reducerede ventetider, øget patienttilfredshed, forbedret medarbejdertilfredshed og -fastholdelse, færre kliniske fejl og bedre økonomisk effektivitet.
Ved at følge en struktureret køreplan kan sundhedsorganisationer effektivt redesigne deres driftsmodeller for at forbedre strategisk alignment, operationel effektivitet og den samlede indvirkning på patienternes liv. Denne proaktive tilgang sikrer, at organisationer ikke kun tilpasser sig nuværende udfordringer, men også er godt rustet til at imødekomme fremtidens krav til et moderne og menneskeligt sundhedsvæsen.
Hvis du vil læse andre artikler, der ligner Sådan forbedres hospitalers driftsmodel, kan du besøge kategorien Sundhed.