02/06/2016
Pityriasis Rubra Pilaris (PRP) er en sjælden og kompleks gruppe af hudsygdomme, der er kendetegnet ved fremkomsten af rødlige-orange, skællende pletter med tydeligt afgrænsede kanter. Selvom tilstanden kan være alarmerende for den ramte, er det vigtigt at forstå dens natur, symptomer og de tilgængelige behandlingsmuligheder. Sygdommen kan dække hele kroppen eller kun vise sig på specifikke områder som albuer, knæ, håndflader og fodsåler. Ofte forveksles den i de tidlige stadier med mere almindelige hudsygdomme som psoriasis, hvilket kan forsinke den korrekte diagnose og behandling. Denne artikel dykker ned i alt, hvad du behøver at vide om Pityriasis Rubra Pilaris, fra årsager og typer til diagnose og prognose.
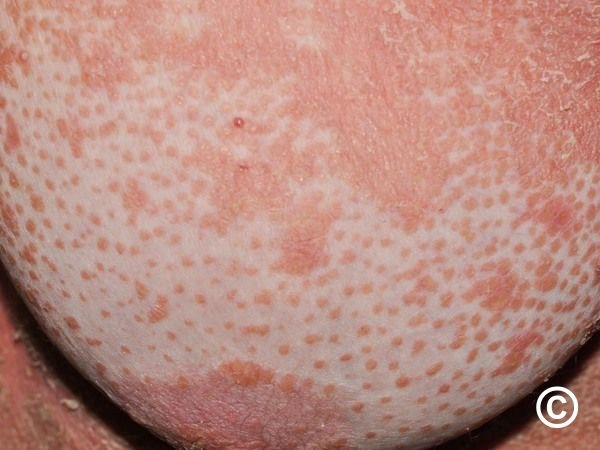
Hvad er Pityriasis Rubra Pilaris (PRP)?
Kernen i Pityriasis Rubra Pilaris er en kronisk inflammatorisk proces i huden. Navnet selv giver et fingerpeg om dens karakteristika: 'Pityriasis' henviser til den fine skældannelse, 'Rubra' til den røde farve, og 'Pilaris' til involveringen af hårsækkene (folliklerne). Et af de mest slående træk ved PRP er de såkaldte "øer af normal hud" (islands of sparing). Dette fænomen beskriver områder af helt upåvirket hud, der findes midt i de udbredte udslæt, især på kroppen og lemmerne. Disse øer er et vigtigt diagnostisk tegn, der hjælper læger med at skelne PRP fra andre tilstande, der kan forårsage udbredt rødme (erytrodermi).
Et andet centralt symptom er involveringen af håndflader og fodsåler. Huden her bliver markant fortykket, hård og får en gullig eller voksagtig farve. Denne tilstand, kendt som palmoplantar keratodermi, kan være smertefuld og invaliderende. Den tykke hud kan sprække og danne dybe, smertefulde revner (fissurer), som gør det vanskeligt at gå eller bruge hænderne til dagligdags opgaver. De små, ru knopper, man kan mærke i udslættet, skyldes tilstoppede hårsække, hvilket er særligt tydeligt på oversiden af fingrene.
Årsager og Risikofaktorer: Hvem får PRP?
Den præcise årsag til Pityriasis Rubra Pilaris er stadig ukendt. Forskere mener, at det er en kombination af genetiske og miljømæssige faktorer, der udløser den unormale inflammatoriske reaktion i huden. I de fleste tilfælde opstår sygdommen sporadisk, hvilket betyder, at den rammer tilfældige personer uden en kendt familiehistorie med sygdommen. Dog findes der også arvelige former, især blandt de atypiske og juvenile typer, hvor en genetisk disposition spiller en rolle.
PRP diskriminerer ikke; den kan forekomme i alle racer, og mænd og kvinder rammes lige hyppigt. Selvom den kan debutere i alle aldre, ses der to primære toppe: en i barndommen og en anden i 50-60 års alderen. I sjældne tilfælde kan sygdommen blive udløst af en ekstern faktor, såsom en infektion (især hos børn), eller som en reaktion på visse lægemidler. Medicin som sorafenib, insulin, imatinib, telaprevir og endda vaccinationer er blevet rapporteret som potentielle udløsere.
De Seks Forskellige Typer af PRP
For bedre at kunne forstå prognose og behandling klassificeres Pityriasis Rubra Pilaris i seks hovedtyper baseret på alder ved debut, kliniske træk og forløb.
| Type | Kendetegn og Forekomst |
|---|---|
| Type I: Klassisk voksen-debut | Udgør ca. 50% af alle tilfælde. Har en god prognose, hvor op til 80% oplever spontan bedring inden for 3 år. Tilbagefald er sjældne. Kan i sjældne tilfælde være forbundet med en underliggende kræftsygdom. |
| Type II: Atypisk voksen-debut | Udgør ca. 5% af alle tilfælde. Er ofte mere kronisk og kan vare i 20 år eller mere. Har ofte eksem-lignende træk. |
| Type III: Klassisk juvenil-debut | Udgør ca. 10% af alle tilfælde. Opstår typisk mellem 5 og 10 års alderen, ofte efter en akut infektion. Spontan bedring ses ofte inden for et år. |
| Type IV: Afgrænset juvenil-debut | Udgør ca. 25% af alle tilfælde. Rammer børn før puberteten og er typisk begrænset til håndflader, fodsåler, knæ og albuer. Langtidsudsigterne er usikre, men bedring kan ses i de sene teenageår. |
| Type V: Atypisk juvenil-debut | Udgør ca. 5% af alle tilfælde. Er ofte arvelig og kan overlappe med andre hudsygdomme som iktyose. Starter ved fødslen eller i den tidlige barndom og er meget vedvarende. |
| Type VI: HIV-associeret | Sjælden form, der ses hos HIV-positive patienter. Sygdommen er ofte meget modstandsdygtig over for standardbehandlinger. |
Symptomer og Klinisk Præsentation
Klassisk voksen-debut PRP (Type I)
Den mest almindelige form starter typisk i hovedbunden, ansigtet eller på den øvre del af kroppen som et rødt, skællende udslæt. I starten kan der være en enkelt plet, men inden for få uger opstår der flere, som smelter sammen og danner større rødlige-orange plamager. Sygdommen spreder sig ofte hurtigt nedad over kroppen og kan i løbet af uger til måneder dække det meste af hudoverfladen, en tilstand kendt som erytrodermi. Kløe kan være et fremtrædende symptom i de tidlige faser. De karakteristiske ru, tørre propper i hårsækkene (follikulære propper) kan mærkes i udslættet. Udover den fortykkede hud på hænder og fødder, kan neglene også blive påvirket. De kan blive tykkere, misfarvede ved den yderste kant og vise små sorte, lineære striber (splinterblødninger). Betydeligt hårtab kan også forekomme.
Juvenil-debut PRP (Type III, IV, V)
Hos børn kan PRP enten være generaliseret (klassisk) eller afgrænset. Udseendet ligner det, man ser hos voksne, med en udtalt fortykkelse af huden på håndflader og fodsåler. De berørte områder har den samme karakteristiske orangerøde farve med fremtrædende hårsække. Den afgrænsede form (Type IV) er ofte begrænset til veldefinerede områder på knæ, albuer, hænder og fødder og kan have en mere stabil, kronisk karakter end den klassiske juvenile form.
Diagnose og Behandling
Diagnosen Pityriasis Rubra Pilaris stilles primært klinisk af en hudlæge (dermatolog) baseret på sygdomsforløbet og det karakteristiske udseende af udslættet, herunder farven, de follikulære propper, keratodermien og "øerne af normal hud". For at understøtte diagnosen og udelukke andre tilstande som psoriasis eller eksem, tages der ofte en hudbiopsi til mikroskopisk undersøgelse.
Behandlingen af PRP kan være udfordrende, da sygdomsforløbet varierer meget fra person til person. Målet med behandlingen er at lindre symptomer, reducere inflammation og forbedre livskvaliteten.
Generel og Topisk Behandling
Patienter med den akutte, erytrodermiske form af PRP kan have behov for hospitalsindlæggelse for intensiv hudpleje, væskeerstatning og anden understøttende behandling. Grundlaget for al behandling er brugen af fede fugtighedscremer (emollients) og keratolytika (f.eks. cremer med salicylsyre eller carbamid) for at lindre tørhed, reducere skældannelse og blødgøre den fortykkede hud på hænder og fødder. Topisk calcipotriol (et D-vitamin-derivat) kan også have en vis effekt. I modsætning til mange andre inflammatoriske hudsygdomme er topiske kortikosteroider (binyrebarkhormoncremer) generelt ikke effektive mod PRP.
Systemisk og Biologisk Behandling
For mere udbredt eller alvorlig sygdom er systemisk behandling nødvendig. De mest anvendte lægemidler omfatter:
- Acitretin eller Isotretinoin: Disse er orale retinoider (A-vitamin-derivater), som er førstevalgsbehandling for mange patienter. De virker ved at normalisere hudcellernes vækst og modning.
- Methotrexat: Et immunsupprimerende lægemiddel, der kan dæmpe den underliggende inflammation.
I de seneste år er biologiske lægemidler, der er målrettet specifikke dele af immunsystemet, blevet en vigtig behandlingsmulighed for patienter, der ikke responderer på traditionel behandling. Lægemidler som etanercept (TNF-alfa-blokker), ustekinumab (IL-12/IL-23-blokker), guselkumab (IL-23-blokker) og secukinumab (IL-17-blokker) har vist sig at være effektive i nogle tilfælde. Lysbehandling (smalspektret UVB) og extrakorporeal fotoferese kan også overvejes.
Prognose og Fremtidsudsigter
Prognosen for PRP afhænger i høj grad af typen. De arvelige former (især Type V) har en tendens til at være kroniske og vedvarende gennem hele livet. I modsætning hertil har de erhvervede, sporadiske former en meget bedre prognose. Den klassiske voksen-debut (Type I) er kendt for sit selvbegrænsende forløb, hvor en stor del af patienterne oplever fuldstændig og spontan remission inden for 1-3 år, ofte uden tilbagefald.
Ofte Stillede Spørgsmål (FAQ)
Er Pityriasis Rubra Pilaris smitsom?
Nej, absolut ikke. PRP er en auto-inflammatorisk hudsygdom og kan ikke overføres fra person til person ved kontakt.
Hvad er den primære forskel mellem PRP og psoriasis?
Selvom de kan ligne hinanden, er der vigtige forskelle. PRP har typisk en mere orangerød farve sammenlignet med den sølvskinnende, lakrøde farve ved psoriasis. Tilstedeværelsen af follikulære propper og de karakteristiske "øer af normal hud" er stærke indikatorer for PRP.
Kan PRP helbredes fuldstændigt?
Der findes ingen specifik kur, der kan fjerne sygdommen permanent. Dog går den mest almindelige form, klassisk voksen-PRP, ofte i fuldstændig remission af sig selv. For andre typer sigter behandlingen mod at kontrollere symptomerne og opnå lange perioder uden sygdomsaktivitet.
Hvilken specialist skal jeg konsultere ved mistanke om PRP?
Hvis du har symptomer, der kunne tyde på Pityriasis Rubra Pilaris, er det vigtigt at blive set af en hudlæge (dermatolog). En hudlæge er den rette specialist til at stille den korrekte diagnose og igangsætte den rette behandling.
Hvis du vil læse andre artikler, der ligner Pityriasis Rubra Pilaris: Symptomer & Behandling, kan du besøge kategorien Sundhed.
