12/08/2007
Forestil dig en fremtid, hvor medicin ikke længere er en 'one-size-fits-all'-løsning. En fremtid, hvor din læge kan ordinere en behandling, der er skræddersyet præcist til din krops unikke biokemi, din genetiske sammensætning og din livsstil. Denne fremtid er ikke længere science fiction; den er her, og den hedder personlig medicin. Denne revolutionerende tilgang til sundhedspleje, også kendt som præcisionsmedicin, er baseret på den simple, men dybtgående erkendelse, at vi alle er forskellige. Vores individuelle variationer på molekylært, fysiologisk og miljømæssigt niveau betyder, at en sygdom kan manifestere sig forskelligt fra person til person, og at en behandling, der virker for én, kan være ineffektiv eller endda skadelig for en anden.
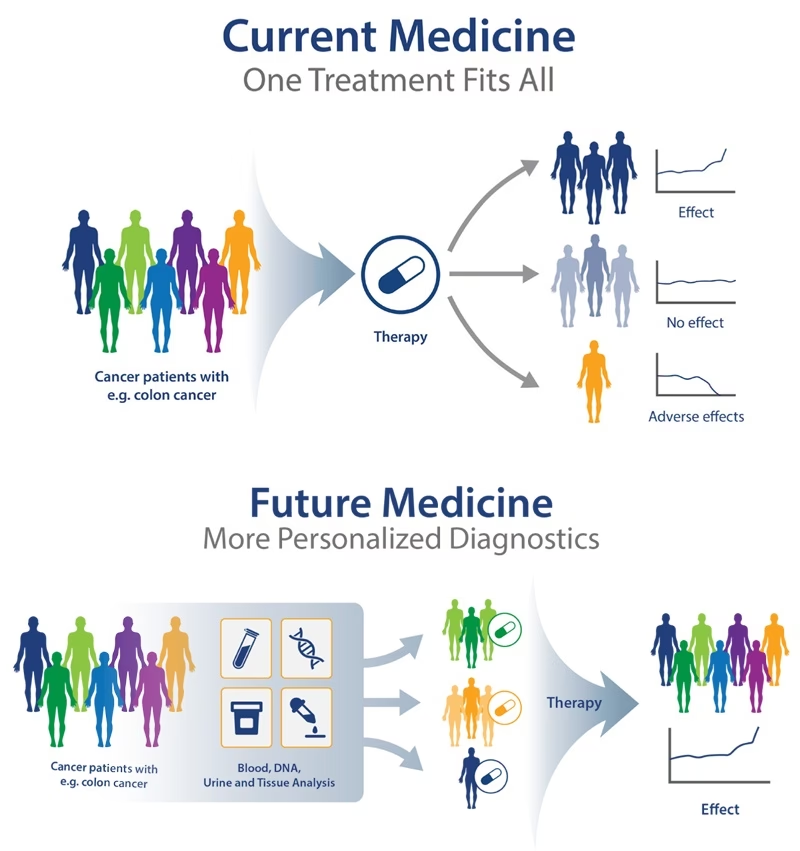
Hvad er Personlig Medicin?
Personlig medicin er en medicinsk model, der bruger information om en persons gener, proteiner og miljø til at forebygge, diagnosticere og behandle sygdom. Ved at udnytte fremskridt inden for teknologier som DNA-sekventering, proteomik og avanceret billeddannelse kan læger og forskere nu identificere de specifikke karakteristika, der gør hver patient unik. Dette giver mulighed for at bevæge sig væk fra en reaktiv tilgang, hvor man behandler symptomer, til en mere proaktiv og forudsigende tilgang, hvor man kan forudsige sygdomsrisiko og vælge de mest effektive behandlinger fra starten.
Kernen i personlig medicin er forståelsen af, at sygdomme som kræft, hjertesygdomme og diabetes ikke er enkelte, ensartede lidelser. De er komplekse tilstande, der kan have mange forskellige underliggende årsager. Ved at analysere en patients genom eller en tumors genetiske profil kan man finde specifikke biomarkører – målbare indikatorer – der afslører, hvilken type behandling der vil have størst sandsynlighed for succes.
Historiske Rødder: Fra Arvelige Sygdomme til Genomik
Idéen om individuel variation i sygdom er ikke helt ny. For over et århundrede siden observerede den engelske læge Archibald Garrod sjældne sygdomme, som han kaldte 'medfødte stofskiftefejl'. Han bemærkede, at tilstande som alkaptonuri (sort urin-sygdom) forekom i bestemte familier og konkluderede, at de skyldtes en specifik 'ændret stofskifteproces' hos de berørte individer. Garrod var forud for sin tid og teoretiserede, at ligesom ingen to individer er fysisk identiske, er deres kemiske processer heller ikke nøjagtigt de samme. Disse tidlige observationer lagde grundstenen for farmakogenetikken – studiet af, hvordan gener påvirker en persons respons på lægemidler.
Eksempler på Personlig Medicin i Praksis
Selvom feltet udvikler sig hastigt, er der allerede flere etablerede eksempler på, hvordan personlig medicin anvendes i klinisk praksis i dag. Disse eksempler illustrerer potentialet og den reelle effekt af at skræddersy behandlingen.
Warfarin: Dosering baseret på gener
Warfarin er et meget anvendt blodfortyndende lægemiddel. At finde den korrekte dosis er afgørende, da en for lav dosis er ineffektiv, mens en for høj dosis kan forårsage livstruende blødninger. Det har vist sig, at variationer i to specifikke gener, CYP2C9 og VKORC1, har stor indflydelse på, hvordan en patient metaboliserer og reagerer på Warfarin. I dag anbefaler sundhedsmyndigheder i flere lande, at man udfører en genetisk test for at bestemme den optimale startdosis for patienten, hvilket reducerer risikoen for komplikationer markant.
Kræftbehandling: Fra kemoterapi til målrettede lægemidler
Inden for onkologi har personlig medicin skabt et paradigmeskifte. I stedet for at behandle alle patienter med f.eks. lungekræft med den samme kemoterapi, kan man nu analysere tumorens genetiske profil.
- Imatinib (Gleevec): Dette lægemiddel er et klassisk eksempel. Det er yderst effektivt til behandling af kronisk myeloid leukæmi (CML), men kun hos patienter, hvis kræftceller har en specifik genetisk fusion kendt som 'Philadelphia-kromosomet' (bcr-abl). Lægemidlet er designet til at hæmme det protein, som denne genfusion producerer, og dermed stoppe kræftens vækst.
- Immunterapi: En nyere revolution er immunterapi, hvor man aktiverer patientens eget immunsystem til at bekæmpe kræften. Visse former for immunterapi virker bedst, hvis tumoren har specifikke markører, såkaldte 'neo-antigener', som immunsystemet kan genkende. Ved at identificere disse kan man forudsige, om en patient vil have gavn af behandlingen.
Cystisk Fibrose: Medicin til specifikke mutationer
Cystisk fibrose er en genetisk sygdom forårsaget af mutationer i CFTR-genet. Der findes mange forskellige mutationer, som påvirker proteinets funktion på forskellige måder. Lægemidlet ivacaftor er designet til at virke på en helt bestemt type mutation, der påvirker en 'port'-funktion i proteinet. For den lille gruppe patienter med netop denne mutation kan medicinen have en dramatisk positiv effekt, mens den er virkningsløs for andre. Dette viser vigtigheden af at kende den præcise genetiske årsag til en sygdom.
Moderne Gennembrud og Fremtidens Horisont
Teknologien driver udviklingen fremad med utrolig hastighed. Her er nogle af de mest spændende områder, der former fremtidens personlige medicin:
Personlig Sygdomsovervågning
Traditionelt har vi brugt 'befolkningsgrænseværdier' til at vurdere helbredsmarkører som kolesterol eller blodtryk. Men hvad der er normalt for én person, er ikke nødvendigvis normalt for en anden. Fremtiden er 'personlige grænseværdier', hvor man over tid etablerer en persons egen normale baseline. Ved hjælp af wearables og hyppige målinger kan man opdage små afvigelser fra denne baseline meget tidligere, end hvis man ventede på, at en værdi krydsede en generel grænse. Et studie af kræftmarkøren CA125 for æggestokkræft viste, at brug af personlige grænseværdier kunne have opdaget kræften næsten et år tidligere i gennemsnit.
Patient-afledte 'Avatarer'
Forskere kan nu tage celler fra en patient (f.eks. hudceller), omprogrammere dem til stamceller (iPSC) og derefter dyrke dem til at blive til den celletype, der er påvirket af sygdommen. Man kan endda dyrke mini-organer, såkaldte organoider, i laboratoriet. Disse 'avatarer' af patientens sygdom kan bruges til at teste tusindvis af forskellige lægemidler for at se, hvilket der virker bedst, uden at patienten selv udsættes for forsøgsbehandling og potentielle bivirkninger.
Digitale Terapeutika
Din smartphone kan blive en del af din behandling. 'Digitale terapeutika' er apps og software, der er klinisk valideret til at behandle, håndtere eller forebygge en medicinsk tilstand. Disse apps kan levere personligt tilpasset indhold, coaching og feedback baseret på de data, de indsamler om brugeren. De bruges allerede til alt fra håndtering af diabetes og stofmisbrug til mental sundhed.
Sammenligning: Traditionel vs. Personlig Medicin
For at gøre forskellene klare, er her en oversigt over de to tilgange:
| Aspekt | Traditionel Medicin | Personlig Medicin |
|---|---|---|
| Tilgang | 'One-size-fits-all' | Skræddersyet til individet |
| Fokus | Behandling af sygdom/symptomer | Forebyggelse og præcis behandling |
| Diagnostik | Baseret på symptomer og standardtests | Bruger genomik, biomarkører og dataanalyse |
| Behandling | Standardbehandling for den gennemsnitlige patient | Målrettet behandling baseret på patientens profil |
| Resultat | Varierende effektivitet, risiko for bivirkninger | Højere effektivitet, færre bivirkninger |
Udfordringer og Fremtidsperspektiver
Selvom potentialet er enormt, står personlig medicin over for betydelige udfordringer. For det første kan de avancerede tests og målrettede behandlinger være meget dyre i starten. For det andet kræver tilgangen indsamling og analyse af enorme mængder personlige sundhedsdata, hvilket rejser vigtige spørgsmål om datasikkerhed og privatliv. Endelig er der et stort behov for at uddanne både sundhedspersonale og patienter i de nye muligheder og teknologier, så de kan blive implementeret korrekt i sundhedssystemet.
På trods af disse udfordringer er retningen klar. Efterhånden som teknologierne bliver billigere og mere effektive, og vores forståelse af den menneskelige biologi vokser, vil personlig medicin uundgåeligt blive en integreret del af sundhedsplejen. Det lover en fremtid med mere effektiv forebyggelse, mere præcise diagnoser og behandlinger, der ikke bare er kraftfulde, men også klogere – skræddersyet til den vigtigste person i ligningen: dig.
Ofte Stillede Spørgsmål (FAQ)
Er personlig medicin kun for sjældne sygdomme?
Nej. Selvom det startede med fokus på sjældne genetiske sygdomme, anvendes principperne i personlig medicin i stigende grad på almindelige og komplekse sygdomme som kræft, hjertesygdomme, diabetes og astma. Målet er at opdele disse store sygdomsgrupper i mindre, mere definerede undergrupper baseret på molekylære kendetegn.
Er personlig medicin meget dyrere?
Nogle målrettede behandlinger kan være dyre. Men på lang sigt har personlig medicin potentialet til at spare penge i sundhedssystemet ved at undgå ineffektive behandlinger og de omkostninger, der er forbundet med bivirkninger og langvarige sygdomsforløb. At give den rigtige behandling til den rigtige patient fra starten er både bedre for patienten og mere omkostningseffektivt.
Hvordan kan jeg få adgang til personlig medicin?
Dette afhænger af din specifikke tilstand og det sundhedssystem, du er en del af. For visse kræftformer er genetisk testning af tumoren nu standardprocedure. Det bedste skridt er at tale med din læge eller en specialist om, hvilke muligheder der findes for netop din situation. Vær proaktiv og spørg ind til, om der findes tests eller behandlinger, der er baseret på biomarkører.
Er mine genetiske data sikre?
Beskyttelse af følsomme sundhedsdata er en topprioritet. Der er strenge love og regulativer, såsom GDPR i Europa, der regulerer, hvordan patientdata må indsamles, opbevares og bruges. Hospitaler og forskningsinstitutioner bruger avancerede sikkerhedsforanstaltninger for at beskytte data mod uautoriseret adgang. Det er dog et område, der kræver konstant opmærksomhed og forbedring.
Hvis du vil læse andre artikler, der ligner Personlig Medicin: Fremtidens Behandling, kan du besøge kategorien Sundhed.

