17/08/2002
Penicillin er en af de mest anvendte typer antibiotika, men det er også den medicin, som oftest rapporteres som årsag til allergi. Mellem 5 og 10 procent af alle patienter oplyser, at de har en form for penicillinallergi. For mange af disse er der tale om forsinkede overfølsomhedsreaktioner, der typisk opstår mere end seks timer efter den sidste dosis, ofte efter flere dages behandling. Men en voksende mængde forskning viser, at langt de fleste, der bærer denne mærkning, faktisk ikke er allergiske. Faktisk anslås det, at under 1% af befolkningen har en ægte, klinisk betydningsfuld penicillinallergi. Denne kløft mellem selvrapporteret og reel allergi skaber betydelige problemer i sundhedsvæsenet og for den enkelte patient.
- Konsekvenserne af en forkert allergimærkning
- Er en penicillinallergi altid livslang?
- Ægte allergi vs. bivirkninger
- Krydsreaktivitet: Hvad med andre antibiotika?
- Vurdering og afmærkning i praksis
- Ofte Stillede Spørgsmål (FAQ)
- Spørgsmål: Min far er allergisk over for penicillin. Er jeg så også i farezonen?
- Spørgsmål: Jeg fik et mildt udslæt som barn efter penicillin. Bør jeg undgå det for evigt?
- Spørgsmål: Hvad er forskellen på anafylaksi og en almindelig allergisk reaktion?
- Spørgsmål: Er det sikkert at blive testet for penicillinallergi?
- Konklusion
Konsekvenserne af en forkert allergimærkning
At blive stemplet som 'penicillinallergiker' er ikke uden konsekvenser. Når en læge ser denne note i en patients journal, vil de typisk undgå at ordinere penicillin og andre lægemidler i samme familie (beta-laktam-antibiotika). I stedet vælges ofte bredspektrede alternativer som fluorquinoloner, makrolider eller glykopeptider. Selvom dette kan virke som en sikker forholdsregel, har det en række ulemper:
- Suboptimal behandling: Penicillin er ofte det mest effektive og målrettede lægemiddel mod mange almindelige infektioner. Alternative antibiotika kan være mindre effektive, hvilket kan forlænge sygdomsforløbet.
- Øget risiko for resistente bakterier: Brugen af bredspektrede antibiotika er en væsentlig drivkraft bag udviklingen af antibiotikaresistens, et globalt sundhedsproblem. Disse lægemidler dræber ikke kun de skadelige bakterier, men også mange af kroppens gavnlige bakterier, hvilket skaber plads for resistente stammer til at trives.
- Højere risiko for bivirkninger og infektioner: Patienter med en penicillinallergi-mærkning har vist sig at have en øget risiko for infektioner med vanskelige bakterier som Clostridium difficile, methicillin-resistent Staphylococcus aureus (MRSA) og vancomycin-resistente enterokokker (VRE).
- Forøgede omkostninger: Alternative antibiotika er ofte dyrere, og den forkerte mærkning er forbundet med længere hospitalsophold, flere genindlæggelser og et øget behov for intensiv pleje.
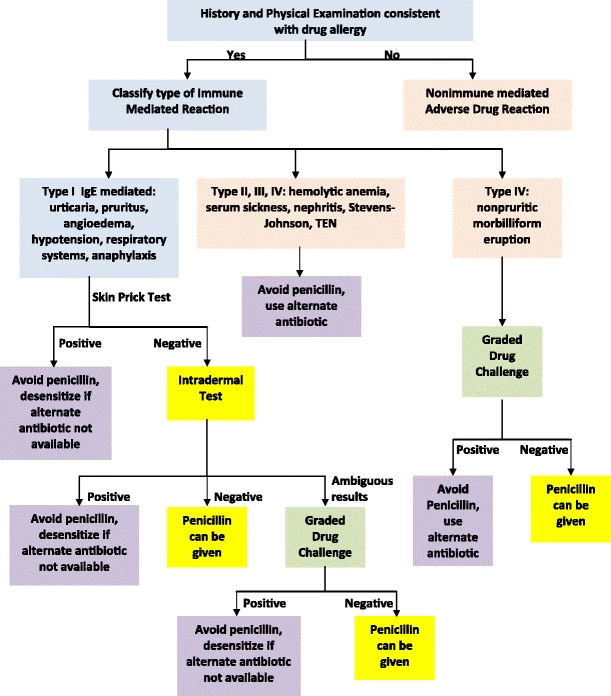
Det er derfor afgørende at skelne mellem en ægte allergi og en fejlagtig mærkning. En grundig anamnese (sygehistorie) er første skridt.
Er en penicillinallergi altid livslang?
En almindelig misforståelse er, at en allergi, man engang har fået konstateret, varer hele livet. Dette gælder ikke nødvendigvis for penicillinallergi. Selv for patienter med en bekræftet, ægte allergi, kan overfølsomheden aftage med tiden. Studier viser, at cirka 50% af personer med en positiv hudpriktest for penicillin mister denne reaktivitet i løbet af fem år. Efter ti år er det op mod 80%, der ikke længere reagerer. Dette betyder, at en reaktion i barndommen ikke nødvendigvis er relevant i voksenlivet.
Derfor er der kommet et stigende fokus på 'afmærkning' (de-labelling). Dette er processen, hvor en læge, efter en grundig vurdering eller test, fjerner allergimærkningen fra patientens journal. Dette åbner op for, at patienten igen kan modtage den mest optimale behandling.
Ægte allergi vs. bivirkninger
For at forstå, hvorfor så mange er forkert mærket, er det vigtigt at skelne mellem en ægte allergisk reaktion og en almindelig bivirkning. En ægte allergi er en immunmedieret reaktion, hvor kroppens immunsystem fejlagtigt angriber lægemidlet. Bivirkninger er derimod forudsigelige, ikke-immunologiske reaktioner.
| Reaktionstype | Mekanisme | Typiske symptomer | Eksempler |
|---|---|---|---|
| Type A (Bivirkning) | Ikke-immunmedieret, forudsigelig | Kvalme, opkast, diarré, hovedpine | Meget almindeligt ved mange typer antibiotika |
| Type B (Ægte Allergi) | Immunmedieret, uforudsigelig | Nældefeber, hævelser (angioødem), åndenød, anafylaksi | Sjældent, men potentielt alvorligt |
Mange reaktioner, især i barndommen, bliver fejlagtigt tolket som allergi. Et klassisk eksempel er et barn, der behandles med amoxicillin for en halsinfektion forårsaget af Epstein-Barr virus (mononukleose). En meget stor del af disse børn vil udvikle et ufarligt, rødt udslæt, som ikke er en allergisk reaktion, men en interaktion mellem virus og medicin.
Krydsreaktivitet: Hvad med andre antibiotika?
Beta-laktam-antibiotika er en stor familie, der omfatter penicilliner, cephalosporiner, carbapenemer og monobactamer. Tidligere troede man, at der var en 10% risiko for krydsreaktivitet, hvilket betød, at en person med penicillinallergi også ville reagere på cephalosporiner. Nyere forskning har vist, at denne risiko er meget lavere, sandsynligvis kun omkring 1%. Risikoen er primært knyttet til ligheder i lægemidlernes kemiske sidestruktur (R1-sidekæder) snarere end den centrale beta-laktam-ring. Risikoen er størst mellem aminopenicilliner (som amoxicillin) og aminocephalosporiner (som cefalexin), hvor der er rapporteret krydsreaktivitet på op til 30-40%. For de fleste andre cephalosporiner er risikoen dog minimal, og de kan ofte bruges sikkert hos patienter med en historie om en mild, forsinket reaktion på penicillin.

Vurdering og afmærkning i praksis
Nøglen til korrekt håndtering er en omhyggelig vurdering af patientens historie. En læge vil typisk spørge ind til følgende tre områder:
- Alvorlighed: Hvilke symptomer oplevede du præcist? Var det et mildt kløende udslæt, eller var der nældefeber, hævelser i ansigtet, eller vejrtrækningsbesvær? Krævede reaktionen hospitalsindlæggelse eller behandling med adrenalin?
- Timing: Hvor hurtigt efter indtagelse af medicinen opstod reaktionen? En øjeblikkelig reaktion (inden for 1-2 timer) tyder på en mere alvorlig type allergi (IgE-medieret), mens en forsinket reaktion (efter flere timer eller dage) ofte er mindre farlig. Hvor mange år er det siden, reaktionen skete?
- Tolerance: Har du taget andre typer penicillin eller cephalosporiner siden den formodede reaktion uden problemer?
Baseret på denne samtale kan lægen ofte klassificere risikoen. Hvis historien peger på en mild, forsinket reaktion for mere end 10 år siden, kan en oral provokationstest overvejes. Dette foregår under overvågning på et hospital eller i en speciallægepraksis, hvor patienten får en lille dosis penicillin og observeres for eventuelle reaktioner. For mange lavrisikopatienter er dette en sikker måde at fjerne allergimærkningen på.
Ofte Stillede Spørgsmål (FAQ)
Spørgsmål: Min far er allergisk over for penicillin. Er jeg så også i farezonen?
Svar: Nej. Penicillinallergi er ikke direkte arveligt. Selvom der kan være en genetisk disposition for at udvikle allergi generelt, betyder en forælders allergi ikke, at du også er allergisk. Mærkningen skal kun anvendes, hvis du personligt har oplevet en reaktion.
Spørgsmål: Jeg fik et mildt udslæt som barn efter penicillin. Bør jeg undgå det for evigt?
Svar: Ikke nødvendigvis. Mange udslæt hos børn skyldes selve infektionen, ikke antibiotika. Da allergien også kan forsvinde over tid, er det meget sandsynligt, at du kan tåle penicillin i dag. Tal med din læge om din specifikke historie for at få en vurdering og eventuelt blive henvist til test.
Spørgsmål: Hvad er forskellen på anafylaksi og en almindelig allergisk reaktion?
Svar: Anafylaksi er den mest alvorlige form for allergisk reaktion. Den er livstruende og involverer flere organsystemer. Symptomerne inkluderer pludseligt fald i blodtryk, svær åndenød, hævelse i halsen, hurtig puls og tab af bevidsthed. En almindelig allergisk reaktion er typisk begrænset til huden, f.eks. i form af nældefeber.
Spørgsmål: Er det sikkert at blive testet for penicillinallergi?
Svar: Ja. Når det udføres af specialuddannet personale i et kontrolleret miljø (typisk på et hospital), er allergitestning, herunder hudpriktest og oral provokation, meget sikker. Procedurerne er designet til at minimere risikoen og sikre, at eventuelle reaktioner kan håndteres med det samme.
Konklusion
Penicillinallergi er et komplekst emne, der er omgærdet af mange myter. Selvom en ægte allergi skal tages yderst alvorligt, er langt de fleste patienter med en penicillinallergi-mærkning ikke reelt allergiske. En forkert mærkning fører til suboptimal behandling, øger risikoen for resistente bakterier og medfører unødvendige omkostninger for sundhedsvæsenet. Hvis du er registreret som penicillinallergiker, især baseret på en uklar hændelse i barndommen, kan det være en god idé at tale med din læge. En grundig gennemgang af din sygehistorie og eventuelt en henvisning til en specialist kan føre til en sikker afmærkning, hvilket sikrer, at du i fremtiden kan modtage den bedst mulige behandling for dine infektioner.
Hvis du vil læse andre artikler, der ligner Penicillinallergi: Hvad du bør vide, kan du besøge kategorien Allergi.