01/09/2002
Smerte er en universel menneskelig oplevelse, men vores forståelse af den har udviklet sig dramatisk over de seneste årtier. Mange spørger sig selv: Er den stikkende, borende eller murrende fornemmelse, jeg føler, blot en simpel stressreaktion fra min krop, eller er der mere på spil? Svaret ligger i en dybere forståelse af, hvordan vores hjerne, krop og omgivelser interagerer. Vi bevæger os væk fra forsimplede modeller og hen imod en mere nuanceret tilgang, kendt som den biopsykosociale model, hvor pionerer som fysioterapeuten Louis Gifford har revolutioneret vores syn på smertebehandling.
- Den Traditionelle Opfattelse af Smerte: En Forældet Alarmklokke
- Smerte som en Stressrespons
- Den Biopsykosociale Model (BPS): Det Hele Menneske
- Louis Gifford og 'The Mature Organism Model'
- Konklusionen: Det er Ikke 'Enten/Eller', men 'Både/Og'
- Hvad Betyder Dette for Din Smertebehandling?
- Ofte Stillede Spørgsmål (FAQ)
Den Traditionelle Opfattelse af Smerte: En Forældet Alarmklokke
I mange år dominerede den såkaldte biomedicinske model vores syn på smerte. Ifølge denne model var smerte en direkte konsekvens af vævsskade. Ligningen var simpel: Jo større skade, jo mere smerte. Hvis du trådte på et søm, sendte nerverne et smertesignal direkte op til hjernen, som en elektrisk ledning, der tænder en pære. Behandlingen fokuserede derfor udelukkende på at finde og reparere den beskadigede del af kroppen – 'fix the tissue'.
Denne model er dog utilstrækkelig til at forklare mange smertetilstande, vi kender i dag:
- Fantomsmerter: Hvorfor kan en person føle intense smerter i et ben, der er blevet amputeret?
- Kroniske smerter: Hvorfor fortsætter smerten længe efter, at den oprindelige skade er helet?
- Smerte uden skade: Hvordan kan man opleve invaliderende smerter, selvom scanninger og undersøgelser ikke viser nogen tegn på vævsskade?
Disse spørgsmål viser tydeligt, at smerte er mere end blot et signal fra et beskadiget område.
Smerte som en Stressrespons
En mere moderne forståelse ser smerte som en del af kroppens overordnede beskyttelsessystem – en form for stressrespons. Når din hjerne opfatter en potentiel trussel, hvad enten det er en fysisk skade, en infektion eller endda en alvorlig følelsesmæssig belastning, aktiverer den kroppens alarmberedskab. Dette inkluderer 'kæmp-eller-flygt'-responsen, hvor stresshormoner som adrenalin og kortisol frigives.
Smerte er et af de mest kraftfulde output i denne respons. Det er et adfærdsmotiverende signal designet til beskyttelse. Smerten tvinger dig til at ændre adfærd: Du trækker hånden væk fra den varme kogeplade, du aflaster den forstuvede ankel, du hviler dig, når du er syg. I denne kontekst er smerte en nyttig og nødvendig overlevelsesmekanisme, der drives af kroppens stress-system for at sikre, at du undgår yderligere fare.
Problemet opstår, når dette alarmsystem bliver overfølsomt. Ved langvarig smerte kan nervesystemet blive så vant til at være i alarmberedskab, at det begynder at overreagere. Små stimuli, der normalt ikke ville gøre ondt (som en let berøring eller normal bevægelse), kan nu af hjernen tolkes som farlige og dermed udløse en smertereaktion. Smertesystemet er blevet 'vindskævt', ligesom en brandalarm, der går i gang, bare man tænder en brødrister.
Her kommer vi til kernen af den moderne smerteforståelse. Den biopsykosociale model (BPS) anerkender, at smerte ikke kan reduceres til én enkelt faktor. Det er en kompleks og personlig oplevelse, der formes af et samspil mellem tre hovedområder:
- Bio (Det Biologiske): Dette dækker alt, hvad der har med kroppen at gøre. Det inkluderer vævsskade, inflammation, nervesystemets tilstand, genetik og den generelle fysiologi. Dette er den del, den gamle biomedicinske model fokuserede på.
- Psyko (Det Psykologiske): Dette omfatter dine tanker, følelser, overbevisninger og tidligere erfaringer. Hvis du tror, at 'smerte altid betyder skade', eller hvis du er bange for at bevæge dig, kan disse tanker i sig selv forstærke smerteoplevelsen. Angst, depression og stress spiller en enorm rolle i, hvordan hjernen fortolker og reagerer på signaler fra kroppen.
- Social (Det Sociale): Dette handler om dine omgivelser. Har du et støttende netværk af familie og venner? Er du presset på dit arbejde? Hvordan er din økonomiske situation? Social isolation, arbejdskonflikter og manglende adgang til god behandling kan alle være med til at vedligeholde og forværre en smertetilstand.
BPS-modellen ser altså smerte som et resultat af en konstant dynamisk interaktion mellem disse tre områder. Smerte er ikke noget, der sker *for* dig; det er en oplevelse, som din hjerne *skaber* baseret på al tilgængelig information.
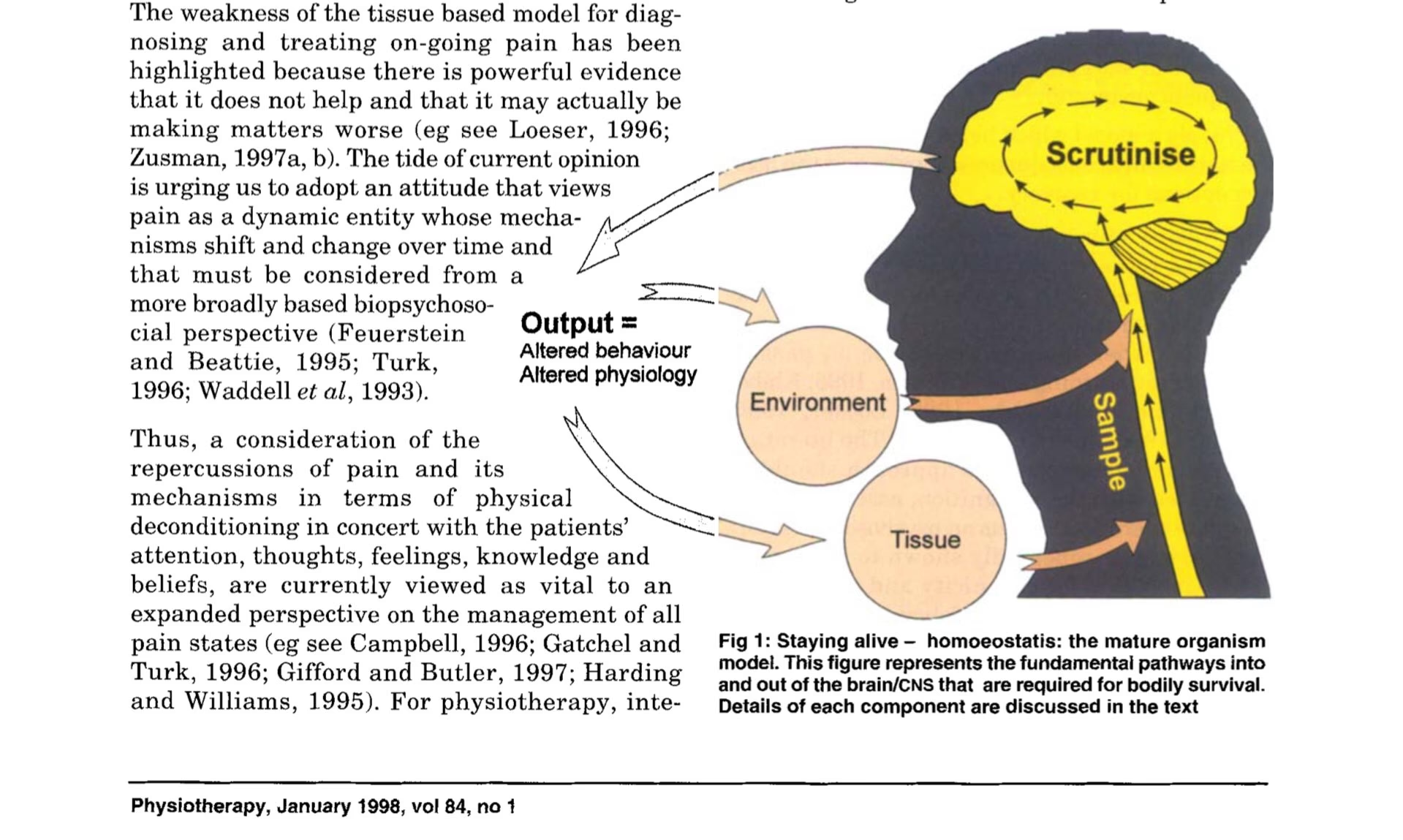
Louis Gifford og 'The Mature Organism Model'
Fysioterapeuten Louis Gifford var en af de store formidlere af BPS-modellen. I 1998 introducerede han 'The Mature Organism Model', som på en pædagogisk måde forklarer, hvordan hjernen fungerer som en central processor. Han understregede, at smerte er et *output* fra hjernen, ikke et *input* fra kroppen.
Forestil dig, at nerverne ude i kroppen ikke sender 'smertesignaler', men derimod 'faresignaler' (nociception). Disse signaler er blot information om potentielle trusler. Når disse signaler når hjernen, stiller den sig selv et afgørende spørgsmål: 'Hvor farligt er dette egentlig?'
For at besvare dette spørgsmål inddrager hjernen alle de biopsykosociale faktorer: Hvad siger mine øjne? Hvad er mine tidligere erfaringer med denne situation? Er jeg stresset eller afslappet? Er jeg i trygge omgivelser? Først efter denne lynhurtige og ubevidste analyse beslutter hjernen, om det er nødvendigt at producere smerte for at beskytte dig.
Konklusionen: Det er Ikke 'Enten/Eller', men 'Både/Og'
Så, er smerte en stressrespons eller en biopsykosocial oplevelse? Svaret er, at det er begge dele. Stressresponsen er en afgørende *biologisk og psykologisk mekanisme* inden for den overordnede *biopsykosociale ramme*.
Den biopsykosociale model er det store landkort, der viser alle de veje, der kan føre til smerte. Stressresponsen er en af de store motorveje på dette kort. Psykologisk stress fra arbejdet kan gøre nervesystemet mere følsomt (en 'psyko'-faktor), hvilket får en mindre fysisk overbelastning (en 'bio'-faktor) til at føles meget værre. Manglende social støtte (en 'social'-faktor) kan øge dit generelle stressniveau, hvilket igen forstærker smerteoplevelsen.
Sammenligning af Smerteforståelser
| Aspekt | Biomedicinsk Model | Smerte som Stressrespons | Biopsykosocial Model |
|---|---|---|---|
| Primær årsag | Vævsskade | Hjernens opfattelse af trussel | Samspil mellem bio, psyko & social |
| Fokus for behandling | Reparere vævet | Dæmpe alarmsystemet | Adressere alle relevante faktorer |
| Patientens rolle | Passiv modtager | Aktiv i at håndtere stress | Aktiv partner i egen behandling |
Hvad Betyder Dette for Din Smertebehandling?
En helhedsorienteret tilgang, baseret på BPS-modellen, er den mest effektive vej til bedre smertehåndtering. Behandlingen skal skræddersys til dig og adressere de faktorer, der er mest relevante i din situation. Dette kan omfatte:
- Smerteuddannelse: At forstå, hvordan smerte fungerer, kan i sig selv reducere trusselsniveauet og dæmpe smerten.
- Fysisk aktivitet: Gradvis og tryg genoptræning, der viser hjernen, at bevægelse ikke er farligt.
- Stresshåndtering: Teknikker som mindfulness, meditation og åndedrætsøvelser for at berolige nervesystemet.
- Kognitiv terapi: Arbejde med negative tankemønstre og frygt for bevægelse.
- Social støtte: Inddragelse af familie, venner eller arbejdsplads i behandlingsforløbet.
Ofte Stillede Spørgsmål (FAQ)
Betyder det, at min smerte er 'bare noget, der foregår i hovedet'?
Absolut ikke. Al smerte er 100% reel, uanset årsagen. Hjernen er det organ, der producerer *alle* vores oplevelser – syn, hørelse, glæde og også smerte. At sige, at smerte er skabt af hjernen, betyder blot, at den er en virkelig fysiologisk oplevelse. Modellen forklarer, at mange flere faktorer end blot en fysisk skade påvirker hjernens beslutning om at skabe smerte.
Hvorfor har jeg stadig ondt, selvom min skade for længst er helet?
Dette skyldes ofte et fænomen kaldet 'central sensibilisering'. Dit nervesystem (både i rygmarven og hjernen) er blevet overbeskyttende. Det er som om, 'lydstyrken' for faresignaler er blevet skruet permanent op. Selv efter den oprindelige trussel (skaden) er væk, fortsætter alarmsystemet med at ringe. Frygt for at bevæge sig, stress og negative overbevisninger kan være med til at holde systemet i dette overfølsomme stadie.
Kan stress alene forårsage fysisk smerte?
Ja. Alvorlig og langvarig psykologisk eller følelsesmæssig stress bliver af hjernen tolket som en betydelig trussel mod din trivsel. Som reaktion kan hjernen aktivere sine beskyttelsesmekanismer, herunder produktionen af smerte, for at få dig til at stoppe op og ændre adfærd. Dette ses ofte ved tilstande som spændingshovedpine, fibromyalgi og stress-relaterede ryg- eller mavesmerter.
Hvis du vil læse andre artikler, der ligner Smerte: Stressrespons eller Biopsykosocial Model?, kan du besøge kategorien Sundhed.
