05/04/2022
Lupus Antikoagulans (LA) er en af de mest misforståede termer inden for hæmatologi og autoimmunitet. Selve navnet er et stort paradoks: "antikoagulans" antyder, at det forhindrer blodet i at størkne, men i virkeligheden gør det det stik modsatte inde i kroppen. Personer med dette antistof har en markant øget risiko for at udvikle farlige blodpropper. Denne artikel vil dykke ned i, hvad Lupus Antikoagulans er, hvorfor navnet er så vildledende, hvilke symptomer det kan medføre, hvordan det diagnosticeres, og hvilke behandlingsmuligheder der findes. Forståelse af dette fænomen er afgørende for patienter og pårørende for at kunne navigere i et ofte kompliceret sundhedslandskab.
Hvad er Lupus Antikoagulans Præcist?
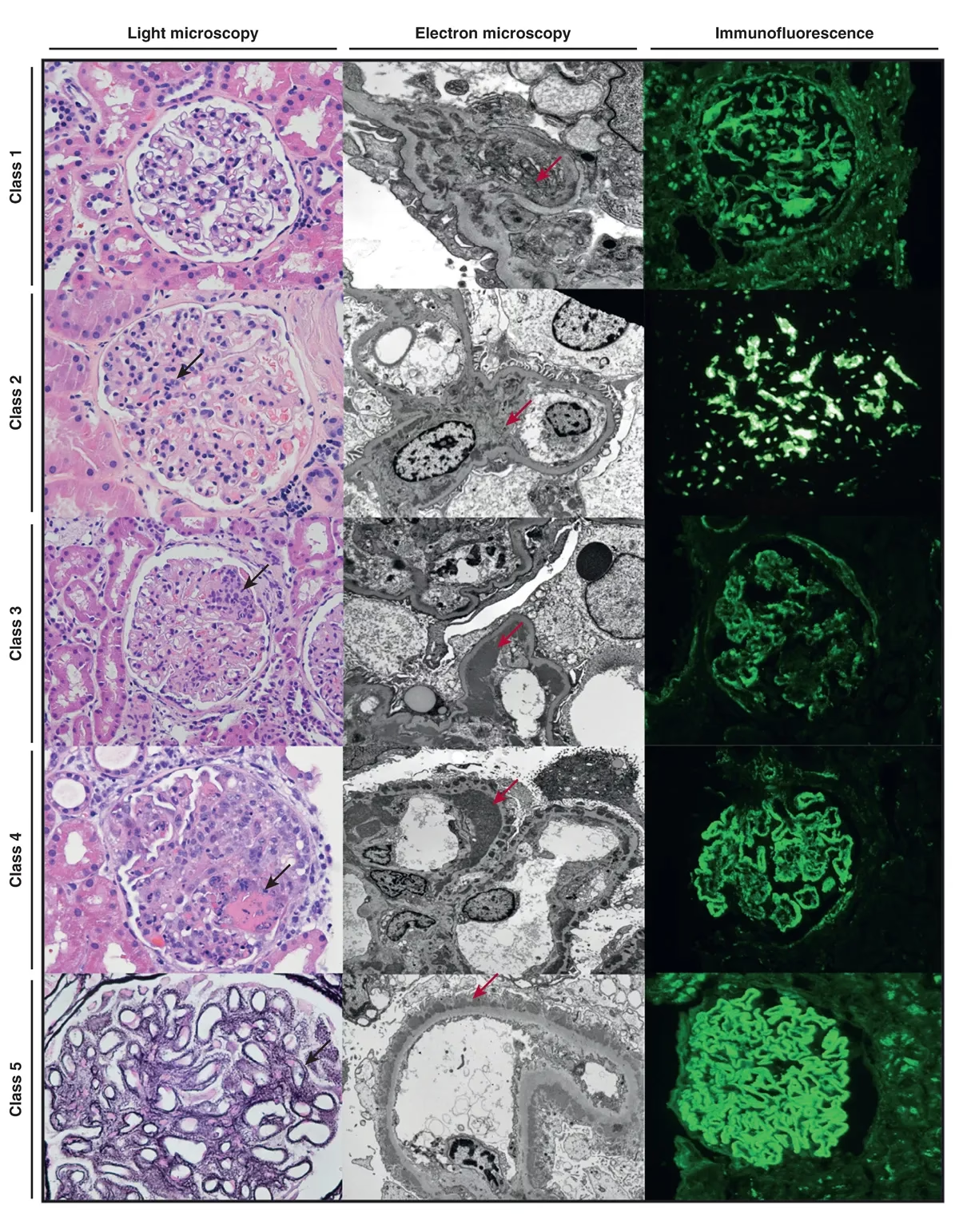
Lupus Antikoagulans er ikke en sygdom i sig selv, men snarere et autoantistof. I et sundt immunsystem producerer kroppen antistoffer for at bekæmpe fremmede indtrængere som bakterier og vira. Ved en autoimmun tilstand laver kroppen en fejl og producerer autoantistoffer, der angriber kroppens egne celler og væv. I tilfældet med LA er disse antistoffer rettet mod fosfolipider – en type fedtstof, der er en fundamental byggesten i alle cellemembraner – og de proteiner, der er bundet til dem. Disse kaldes samlet for fosfolipidantistoffer.
Disse antistoffer forstyrrer den normale blodstørkningsproces. De findes ofte hos patienter med det, der kaldes Antifosfolipidsyndrom (APS), en autoimmun sygdom karakteriseret ved tilbagevendende blodpropper og/eller graviditetskomplikationer. Det er vigtigt at bemærke, at selvom LA først blev opdaget hos patienter med Systemisk Lupus Erythematosus (SLE), er det langt fra alle med LA, der har lupus, og omvendt.
Den primære kilde til forvirring ligger i, hvordan LA opfører sig under forskellige forhold: i et reagensglas (in vitro) versus i den menneskelige krop (in vivo).
In Vitro (I Laboratoriet)
Når en læge tester blodets evne til at størkne, bruges standardiserede koagulationstests som aPTT (Aktiveret Partiel Tromboplastintid). Disse tests er afhængige af tilsætning af fosfolipider for at starte koagulationskaskaden i prøven. Hos en person med Lupus Antikoagulans vil de tilstedeværende antistoffer binde sig til disse tilsatte fosfolipider i reagensglasset. Denne binding blokerer for, at koagulationsfaktorerne kan fungere korrekt i testen, hvilket resulterer i en kunstigt forlænget størkningstid. Blodet ser altså ud til at være "tyndere" eller mindre tilbøjeligt til at størkne. Det er denne laboratorie-effekt, der historisk set gav fænomenet navnet "antikoagulans".
In Vivo (I Kroppen)
Inde i blodbanerne er situationen en helt anden og langt mere alvorlig. Her interagerer antistofferne med fosfolipiderne på overfladen af celler som blodplader og endotelceller (cellerne, der beklæder indersiden af blodkarrene). Denne interaktion fører til en række pro-trombotiske (blodprop-fremmende) effekter:
- Aktivering af blodplader: Antistofferne kan få blodpladerne til at blive "klæbrige" og klumpe sig sammen, hvilket er det første skridt i dannelsen af en blodprop.
- Skade på blodkarvæggen: De kan aktivere endotelcellerne, hvilket skaber en inflammatorisk tilstand, der fremmer koagulation.
- Forstyrrelse af naturlige antikoagulanter: Kroppen har sine egne proteiner, der skal forhindre unødig blodstørkning. LA kan forstyrre funktionen af disse beskyttende mekanismer.
- Øget trombindannelse: Som nævnt i den indledende information, kan LA binde sig til protrombin og øge omdannelsen til det aktive trombin, som er en central spiller i dannelsen af blodpropper.
Resultatet er en protrombotisk tilstand, hvor kroppen er i konstant alarmberedskab og har en øget tendens til at danne blodpropper, hvor de ikke burde være.
Symptomer og Risici Forbundet med Lupus Antikoagulans
Tilstedeværelsen af LA er asymptomatisk i sig selv. Symptomerne opstår først, når antistofferne forårsager en trombose (blodprop) eller andre komplikationer. Placeringen af blodproppen afgør symptomerne:
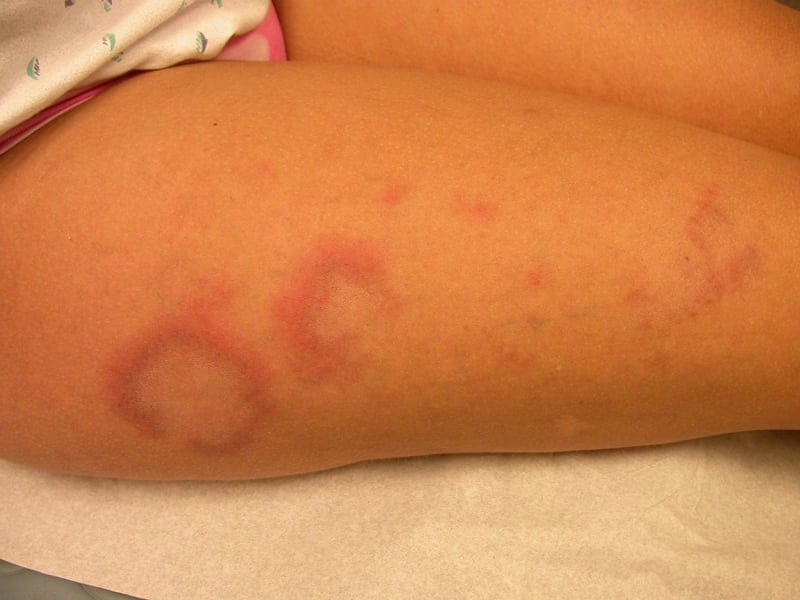
- Dyb venetrombose (DVT): En blodprop i en dyb vene, oftest i benet. Symptomer inkluderer smerte, hævelse, varme og rødme i det berørte ben.
- Lungeemboli (LE): Hvis en del af en DVT river sig løs og føres til lungerne. Dette er en livstruende tilstand med symptomer som pludselig åndenød, brystsmerter (især ved dyb indånding) og hoste, eventuelt med blodigt opspyt.
- Slagtilfælde (Apopleksi): En blodprop i en arterie i hjernen. Symptomerne opstår pludseligt og kan omfatte lammelse i den ene side af ansigtet eller kroppen, talebesvær, synsforstyrrelser og kraftig hovedpine.
- Hjerteanfald: En blodprop i hjertets kranspulsårer.
- Graviditetskomplikationer: LA er en kendt årsag til gentagne spontane aborter, svangerskabsforgiftning (præeklampsi), nedsat fostervækst og for tidlig fødsel, da blodpropper kan dannes i moderkagen og forhindre tilstrækkelig blodforsyning til fosteret.
Diagnose: En Trefaset Proces
At diagnosticere Lupus Antikoagulans er ikke ligetil og kræver en række specialiserede blodprøver. Processen følger typisk tre trin for at sikre en korrekt diagnose:
- Screening: Man starter med en screeningstest, der er følsom over for fosfolipidantistoffer, såsom en forlænget aPTT eller dRVVT (dilute Russell's Viper Venom Time). Hvis denne test er unormalt lang, går man videre til næste trin.
- Blandingstest (Mixing Study): Patientens blodplasma blandes med normalt plasma, som indeholder alle koagulationsfaktorer. Hvis den forlængede størkningstid skyldes en mangel på en faktor, vil tilsætningen af normalt plasma rette op på tiden. Hvis tiden forbliver forlænget, tyder det på tilstedeværelsen af en "hæmmer" (inhibitor) – som f.eks. Lupus Antikoagulans.
- Bekræftelsestest: For at bekræfte, at hæmmeren er fosfolipid-afhængig, udføres en test, hvor der tilsættes en høj koncentration af fosfolipider. Hvis dette neutraliserer antistofferne og normaliserer størkningstiden, bekræftes diagnosen Lupus Antikoagulans.
For at stille en endelig diagnose på Antifosfolipidsyndrom kræves det, at testen er positiv ved mindst to lejligheder med mindst 12 ugers mellemrum, da antistofferne kan være midlertidigt til stede efter f.eks. en infektion.
| Egenskab | In Vitro (I Laboratoriet) | In Vivo (I Kroppen) |
|---|---|---|
| Effekt på koagulation | Forlænger koagulationstid (ser ud som antikoagulation) | Øger tendensen til koagulation (protrombotisk) |
| Klinisk betydning | Diagnostisk markør i blodprøver | Øget risiko for blodpropper og graviditetskomplikationer |
| Mekanisme | Binder til fosfolipider i testreagensen og forstyrrer testen | Aktiverer blodplader, endotelceller og koagulationskaskaden |
| Oprindelse til navnet | Ja, navnet stammer fra denne laboratorie-effekt | Nej, den reelle effekt er det modsatte af navnet |
Behandlingsmuligheder
Behandlingen afhænger fuldstændigt af patientens kliniske situation:
Patienter uden tidligere blodprop
Hvis Lupus Antikoagulans opdages tilfældigt hos en person, der aldrig har haft en blodprop, er behandlingen ofte konservativ. Fokus ligger på at minimere andre risikofaktorer for blodpropper. Dette kan omfatte rygestop, vægtkontrol, behandling af forhøjet blodtryk og kolesterol. I nogle tilfælde kan lægen overveje lavdosis acetylsalicylsyre (hjertemagnyl) som forebyggende behandling.
Patienter med tidligere blodprop
For personer med LA, der har haft en blodprop, er livslang antikoagulationsbehandling (blodfortyndende medicin) standarden for at forhindre nye tilfælde. Den mest anvendte behandling er Warfarin (Marevan), som kræver regelmæssig overvågning via blodprøver (INR-måling) for at sikre korrekt dosering. Nyere typer blodfortyndende medicin (DOAKs) anvendes med forsigtighed i denne patientgruppe, da studier har vist, at de i nogle tilfælde kan være mindre effektive end Warfarin hos patienter med højrisiko Antifosfolipidsyndrom.
Gravide kvinder
Gravide med LA og en historik med komplikationer behandles typisk med en kombination af lavdosis acetylsalicylsyre og daglige indsprøjtninger med lavmolekylært heparin. Denne behandling reducerer risikoen for blodpropper i moderkagen og forbedrer chancerne for en vellykket graviditet markant.
Ofte Stillede Spørgsmål (FAQ)
Har Lupus Antikoagulans altid noget med sygdommen Lupus at gøre?
Nej. Selvom antistoffet blev opdaget hos og er hyppigere hos patienter med Systemisk Lupus Erythematosus (SLE), kan det forekomme helt isoleret eller i forbindelse med andre autoimmune sygdomme, infektioner eller endda visse typer medicin. Mange patienter med LA har ikke og udvikler aldrig SLE.
Er Lupus Antikoagulans en arvelig tilstand?
Det er ikke en direkte arvelig tilstand på samme måde som f.eks. blødersygdom. Der kan dog være en genetisk disposition, der øger risikoen for at udvikle autoimmune sygdomme generelt, herunder tilstande, der involverer fosfolipidantistoffer.
Kan man blive helbredt for Lupus Antikoagulans?
Antistoffet kan forsvinde af sig selv, især hvis det var midlertidigt og udløst af en infektion eller medicin. Hvis det er en del af en kronisk autoimmun sygdom som APS, er det ofte vedvarende. Behandlingen fokuserer ikke på at fjerne antistoffet, men på at håndtere og forebygge den risiko for blodpropper, som det medfører.
Hvorfor er det så vigtigt at tage blodfortyndende medicin, hvis jeg har LA?
Det er afgørende, fordi din krop, på trods af hvad laboratorietesten viser, har en forhøjet tendens til at danne farlige blodpropper i dine blodårer. Den blodfortyndende medicin modvirker denne protrombotiske effekt direkte og beskytter dig mod potentielt livstruende hændelser som lungeemboli og slagtilfælde.
Hvis du vil læse andre artikler, der ligner Forstå Lupus Antikoagulans: En Komplet Guide, kan du besøge kategorien Sundhed.